Иммуномодулирующая терапия
Препараты тимуса, натрия нуклеинат, D-пеницилламин.
Д-пенициламин - оказывает коллагенингибирующее (в случае раннего фиброза) действие. Доза препарата составляет 600-900 мг в сутки с последующим сниже-нием дозы после улучшения состояния больного. Лечение проводится в течение 1-6 месяцев.
Поливитаминные сбалансированные комплексы
Витамина Е, пиридоксальфосфат, кокарбоксилаза, липоевая кислота, фосфаден, рибоксин, эссенциале
7. Дезинтоксикационная терапия
5% раствор глюкозы с добавлением электролитов, в частности, калий (на 1 л. 5% раствора глюкозы добавляют 1-2 г калия). К глюкозо-электролитным смесям относится и жидкость Лабори (KCl-1,2 г., CaCl – 0,4 г., MgSO4 –0,8 г. на 1 л 10% раствора глюкозы).
Гепатопротекторы
Современные гепатологи утверждают, что гепатопротекторы не эффективны, а при активном воспалительном процессе в печени могут ухудшить ее состояние, усилить холестаз.
Лечение хронического алкогольного гепатита
1. Полное прекращение употребления алкоголя.
2. Лечебное питание осуществляется в пределах стола № 5 с содержанием белка 1-1,5 г на 1кг массы.
3. Коферменты, метаболики и витамины. При отсутствии холестатического компонента – эссенциале.
4. Мембраностабилизирующие препараты - легалон и особенно катерген в течение 1-2 месяцев под контролем функционального состояния печени. В периоде обострения алкогольного ХГ показана дезинтоксикационная терапия
Цирроз печени
Основным отличием ЦП от ХГ является развитие диффузного воспалительного процесса с высокой фибропластической активностью и фиброзированием печени. Распространенный фиброз приводит к перестройке нормальной архитектоники печеночных долек с образованием множественных псевдодолек и внутрипеченочных сосудистых анастомозов. Происходит узелковая трансформация паренхимы печени с последующим развитием печеночной недостаточности (рис 1).
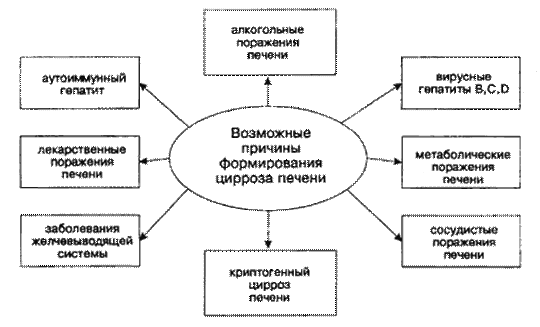
Рисунок 2. Причины формирования цирроза печени.
Причинами ЦП являются гепатиты В, С, D и алкогольные поражения печени. Особенно неблагоприятно сочетанное воздействие этих двух факторов. Токси-ческое воздействие промышленных ядов, лекарственных средств (метотрексат, изониазид и др.), микотоксинов и др., венозный застой в печени (сердечная недостаточность), наследственные болезни (гемохроматоз, недостаточность a-антитрипсина, галактоземия, гликогенозы и др.). Билиарный цирроз, встречаю-щийся у женщин в климактерическом периоде, обусловлен наличием внутри-печеночного холестаза. У отдельных больных причина развития ЦП остается неустановленной.
В основе классификации ЦП лежат морфологические критерии. Выделяют ЦП мелкоузловой (микронодулярной) с размерами узлов до 1—3 мм (менее 10 мм) и крупноузловой (макронодулярный), при котором диаметр узлов может достигать 5 см. Возможно сочетание двух типов узлов, что соответствует развитию смешанного микромакронодулярного ЦП.
Выделяют три последовательные стадии ЦП — компенсации, субкомпенсации и декомпенсации.
Компенсированный ЦП может быть установлен только морфологически.
Для стадии субкомпенсации характерны субъективные жалобы больных и появление объективных клинических симптомов: гепатомегалия, похудание, внепеченочные знаки, субфебрилитет. Однако они выражены незначительно. Это относится и к лабораторным сдвигам — небольшая гипоальбуминемия, нерезкие отклонения в осадочных пробах, некоторое повышение энзимных тестов.
Для декомпенсированногоЦП характерны выраженные проявления печеночной недостаточности - прогрессирующая интоксикация, желтуха, признаки порталь-ной гипертензии, геморрагический синдром, гиперспленизм. Важным показателем активности ЦП является высокая интенсивность мезенхимально-воспалительного синдрома. Для активной фазы ЦП характерны гипертермия, гипер-гаммаглобулинемия, гипоальбуминемия, повышение тимоловой пробы, СОЭ, снижение сулемового титра, повышение содержания иммуноглобулинов всех классов (G, М, А), высокий уровень активности не только АЛТ, но и АСТ. В неактивную фазу практически все клинико-лабораторные отклонения выражены незначительно. Важнейшей задачей комплексного клинико-лабораторного обследования больных ЦП является своевременное распознавание осложнений. Осложнения
Энцефалопатия с развитием печеночной комы, кровотечения из варикозно-расширенных вен пищевода, гепаторенальный синдром, вторичная бактериальной инфекции, трансформация в цирроз-рак.
