Антикоагулянты (антитромбиновые препараты)
Антикоагулянты прямого действия:
¾ нефракционированный гепарин (НФГ);
¾ низкомолекулярные гепарины (НМГ);
¾ ингибитор Ха - фактора свёртывания крови – фондапаринукс натрия.
Тромбин – один из основных ферментов свёртывающей системы крови; под его влиянием происходит стабилизация пристеночного тромба, что служит основой острого коронарного синдрома без подъёма сегмента ST. Антикоагулянты препятствуют тромбообразованию в основном благодаря инактивированию тромбина и предотвращению образования его нитей. Они способствуют также прекращению увеличения уже образовавшихся тромбов. В некоторой степени антикоагулянты повышают активность эндогенных фибринолитических ферментов.
При назначении антикоагулянтов прямого действия могут возникать побочные эффекты: наиболее часто – кровотечения и тромбоцитопения.
§ Кровотечения – основной побочный эффект антикоагулянтов прямого действия. Чтобы уменьшить риск образования гематом, при использовании лечебных доз антикоагулянтов прямого действия желательно избегать любых в/м инъекций. Антидот гепарина натрия – протамина сульфат. У фондапаринукса натрия отсутствует специфический антидот, поэтому переливают свежезамороженную плазму крови и в/в вводят фактор свёртывания крови VII а.
§ Гиперкалиемия.
§ Местные реакции в местах введения.
§ При длительном применении высоких доз препаратов гепарина, чаще НФГ, возможно возникновение остеопороза.
§ При использовании препаратов гепарина достаточно часто возникает тромбоцитопения, что в большинстве случаев не требует отмены препарата, и возникшие изменения проходят самостоятельно.
§ Иммунная тромбоцитопения возникает редко. Это крайне тяжёлое осложнение, которое следует заподозрить при значительном снижении содержания тромбоцитов (более 50% исходного уровня или менее 100 тыс. в 1 м 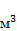 ), возникновении тромбозов и эмболий, появлении некрозов кожи в местах введения препарата. В начале лечения необходимо частое определение количества тромбоцитов в крови (ежедневно или хотя бы через день до 14 сут). При подозрении на иммунную тромбоцитопению использование препаратов гепарина необходимо прекратить. Характерный признак заболевания – выявление антител к комплексу гепарина и тромбоцитарного фактора IV.
), возникновении тромбозов и эмболий, появлении некрозов кожи в местах введения препарата. В начале лечения необходимо частое определение количества тромбоцитов в крови (ежедневно или хотя бы через день до 14 сут). При подозрении на иммунную тромбоцитопению использование препаратов гепарина необходимо прекратить. Характерный признак заболевания – выявление антител к комплексу гепарина и тромбоцитарного фактора IV.
Общие противопоказания к назначению антикоагулянтов прямого действия.
§ Индивидуальная непереносимость.
§ Геморрагические диатезы.
§ Продолжающееся серьёзное кровотечение.
§ Острый бактериальный эндокардит.
Противопоказания к назначению препаратов гепарина.
§ Содержание тромбоцитов в крови менее 100 тыс. в 1 м 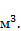
§ Иммунная тромбоцитопения, вызванная препаратами гепарина в анамнезе.
§ Острые язвы желудка и кишечника с угрозой кровотечения.
§ Недавнее внутричерепное кровотечение.
§ Неспецифический язвенный колит.
§ Тяжёлая неконтролируемая артериальная гипертензия.
§ Варикозное расширение вен пищевода.
§ Тяжёлая травма или недавно перенесённое хирургическое вмешательство на глазах или нервной системе.
Противопоказания к назначению фондапаринукса натрия.
§ Тяжёлая почечная недостаточность.
§ Кормление грудью.
Нефракционированный гепарин (НФГ) — естественный прямой антикоагулянт, который получают из слизистой оболочки кишечника свиней, а также из лёгких крупного рогатого скота. Основным свойством гепарина является его антикоагуляционное (антитромботическое) действие, которое объясняется его способностью ингибировать ключевой фермент свёртывания – тромбин, а также другие факторы свёртывания крови.
Помимо этого, гепарин оказывает как противовоспалительное (ингибирование медиаторов воспаления: гистамин, серотонин, калликреин), так и антиатерогенное действие (в основном снижает содержание липопротеидов низкой плотности). Известны и другие эффекты гепарина (противогипоксический, болеутоляющий, ранозаживляющий). Гепарин улучшает коллатеральное кровообращение, оказывает спазмолитическое действие.
Гепарин натрия – отечественный препарат, выпускается во флаконах и ампулах с активностью 5000 ЕД/мл.
При ОКС без подъема сегмента ST гепарин эффективен только при постоянном внутривенном введении. В неотложных ситуациях внутривенно болюсом вводят 60 – 80 ЕД на 1 кг массы тела (не более 5000 ЕД). Действие препарата начинается немедленно, после чего переходят на постоянное вливание препарата со скоростью в/в инфузии – 12 – 18 ЕД на 1 кг массы тела в час (не более 1000 ЕД/ч). Скорость введения гепарина подбирают таким образом, чтобы поддерживать активизированное частичное тромбопластиновое время (АЧТВ) на уровне, в 1,5-2,5 раза превышающем нормальный. АЧТВ определяют каждые 6 ч вливания гепарина. Продолжительность в/в введения должна составлять не менее 2 – 3 сут.
Подкожное введение низких доз НФГ (5000 ЕД 3 раза в сутки) используют для профилактики венозного тромбоза. Контроль АЧТВ не требуется.
К сожалению, лечение гепарином не исключает возможности формирования тромбов, поскольку гепарин уменьшает активность тромбина, но не влияет на его образование. Прекращение терапии гепарином приводит к активизации тромбообразования, вероятность которого особенно велика при остром коронарном синдроме, так как поврежденная поверхность склеротической бляшки высокотромбогенна.
Низкомолекулярные гепарины (НМГ). Препараты НМГ получают в результате химической или ферментативной деполимеризации НФГ. Достоинство низкомолекулярных гепаринов — их способность тормозить свертывание крови на более высокой ступени при воздействии на Ха фактор, что в свою очередь приводит к уменьшению образования тромбина. После в/в введения действие НМГ начинается немедленно. При подкожном введении угнетение Ха достигает максимума через 3 – 4 ч и сохраняется 12 – 24 ч (зависит от дозы и препарата).
Низкомолекулярные гепарины дают более предсказуемый, продолжительный и избирательный эффект, чем нефракционированный гепарин. При их применении, в отличие от гепарина, снижается риск развития геморрагий. При использовании препаратов для поддержания устойчивого уровня антикоагуляции нет необходимости проводить постоянную в/в инфузию, отсутствует необходимость в контроле антикоагулянтного действия. Желаемого эффекта при ОКС можно достичь при подкожном введении низкомолекулярного гепарина 2 раза в сутки. Осложнения возникают редко – тромбоцитопения, синдром отмены.
Научные исследования применения трёх основных низкомолекулярных гепаринов: далтепарина натрия (фрагмина), надропарина кальция (фраксипарина) и эноксапарина натрия (клексана) выявили безоговорочное преимущество последнего.
Лечение клексаном начинают с внутривенного введения 30 мг препарата, далее в течение 3-8 сут препарат вводят подкожно в переднюю или заднелатеральную поверхность брюшной стенки на уровне поясничной области 2 раза в сутки в дозе 1 мг/кг. Инъекцию осуществляют перпендикулярно кожной складке, место введения нельзя растирать.
Фондапаринукс натрия –это синтетический аналог участка молекулы гепарина, с помощью которого он взаимодействует с антитромбином. В результате из каскада свёртывания крови избирательно удаляется Ха фактор. Препарат полностью выводится почками. При подкожном введении максимальную активность против Ха фактора в плазме крови отмечают через 2 – 3 ч. Препарат вводят подкожно 1 раз в сутки. При ОКС, профилактике венозного тромбоза используют дозу 2,5 мг.
Нитропрепараты. Показания для назначения нитратов при ОКС: сохраняющийся или рецидивирующий болевой синдром и острая застойная сердечная недостаточность; высокоэффективны нитропрепараты и для экстренного управляемого снижения повышенного АД. В тяжёлых случаях нитропрепараты вводят в/в капельно. Для этого 10 мг нитроглицерина или изокета смешивают с 100 мл изотонического раствора натрия хлорида и вводят со скоростью 25 мкг/мин (5 кап./мин), увеличивая ее на 25 мкг/мин каждые 5 мин до снижения исходного систолического давления на 15-20 %. При этом необходимо следить за тем, чтобы уровень систолического давления не опускался ниже 100 - 110 мм рт. ст., диастолического — 70 мм рт. ст., а ЧСС не превышало 120 в 1 мин.
При продолжительном (более 10-12 ч) в/в вливании следует учитывать возможность развития толерантности к нитропрепаратам. Для парентерального введения используют нитроглицерин и изосорбида динитрат.
Нитраты внутрь назначают только при сохранении ангинозных приступов. Предпочтительны препараты на основе изосорбида мононитрата (эфокс, эфокс лонг и др.).
Блокаторы ß – адренорецепторовпоказаны всем больным при отсутствии противопоказаний. В начале лечения возможно в/в введение (с последующим переходом на приём внутрь). В большинстве случаев препараты назначают сразу внутрь.
Метопролол назначают в дозе 5 мг в/в медленно дробно каждые 5 мин до достижения максимальной дозы 15 мг или желаемой ЧСС (около 60 в мин). Далее препарат назначают внутрь по 25-50 мг через 6 ч (100-200 мг/сут).
Пропранолол (индерал, обзидан, анаприлин) вводят внутривенно дробно по 1 мг повторно через 3-5 мин до достижения клинического эффекта, но не более 6-8 мг (0,1 мг/кг). Далее препарат назначают по 20-40 мг через 6 ч (80-160 мг/сут).
Учитывая то, что контролировать гемодинамические эффекты этих препаратов, вводимых внутривенно достаточно трудно (могут развить повторные эпизоды ишемии миокарда), на догоспитальном этапе силами линейных врачебных или фельдшерских бригад более безопасно прибегать к раннему назначению блокаторов ß – адренорецепторов внутрь.
Блокаторы медленных кальциевых каналов. Препараты этой группы обычно назначают при сохранении симптомов ишемии и отсутствии эффекта от нитратов и ß – адреноблокаторов, назначенных в полной дозе, или при наличии противопоказаний к этим препаратам. С осторожностью комбинируют недигидропиридиновые БКК (дилтиазем, верапамил) с ß – адреноблокаторами. Следует избегать дигидропиридинов короткого действия. БКК противопоказаны больным со значительным нарушением сократительной функции левого желудочка или предсердно-желудочковой проводимости.
Статины показаны всем больным во время госпитализации независимо от исходного уровня ХС. Считается, что при ОКС статины ослабляют воспалительные процессы в атеросклеротической бляшке, улучшают функцию эндотелия, снижают процессы адгезии и агрегации тромбоцитов. Наиболее эффективен аторвастатин в дозе 80 мг/сут.
Ингибиторы АПФ (БРА)назначают больным с артериальной гипертензией, СД, сердечной недостаточностью.
