Международная классификация рака легкого по системе TNM (1997)
Рак легких
Заболеваемость раком легких в последние десятилетия резко возросла и продолжает расти в большинстве стран. В 35 странах мира рак легких считается убийцей номер один. В нашей стране рак легких также является опухолью, наиболее часто встречающейся у мужчин. Число вновь диагностируемых случаев рака легких в год в нашей стране составляет более 100 000. В США ежегодно регистрируется 140 тыс. смертей от рака легкого, или 6% всех смертных случаев.
Это особенно досадно, так как рак легкого можно предотвратить здоровым образом жизни в большей степени, чем другие болезни. Стандартизованный показатель заболеваемости в разных регионах нашей страны составляет в среднем у мужчин 68 человек, у женщин 8,2 на 100 000 жителей. Вызывает тревогу тот факт, что 25% больных заболевают возрасте 40—50 лет, а более 50% — старше 50—60 лет.
Этиология. Курение табака в 80% случаев является основным фактором развития рака легких. Загрязнение воздуха вредными выбросами автомобилей и промышленных предприятий, асбестоз также способствуют заболеванию раком легких. В табачном дыме и смоле с помощью спектрального анализа выявлено около 50 канцерогенных веществ. Наиболее вредными из них являются нитрозамины (диметил- и диэтилнитрозамины), бензпирены и радиоактивный изотоп полоний (210Ро) с длительным периодом полураспада. Фильтры на сигаретах оказались не более чем "фиговым листком", не предохраняющим от попадания канцерогенов в легкие. В помещениях, где постоянно курят, находящиеся там люди (члены семьи, сослуживцы), не по своей воле, вдыхая табачный дым, становятся "пассивными курильщиками". Они заболевают раком легких чаще, чем лица, не подвергающиеся воздействию табачного дыма. У лиц, длительно и много курящих (более 1 пачки сигарет в день), рак легких развивается в 10,8 раза чаще, чем у некурящих. Начатое в молодые годы (12—14 лет) курение табака повышает риск заболевания раком легких в 52 раза. Специальные эпидемиологические исследования курящих и некурящих, проведенные в США на большом числе обследуемых, убедительно показали, что смертность от рака легких среди курящих в 20 раз выше, чем у некурящих. Наибольшее количество канцерогенов попадает в легкие при докуривании сигарет до конца.
К веществам, несомненно оказывающим канцерогенное действие, относят также соединения, образующиеся при сгорании нефти и ее производных, а также руды, содержащие радиоактивные вещества или кобальт, никель, асбест, мышьяк. Задерживаясь в организме, они воздействуют на ДНК эпителия бронхов и легких, вызывают мутагенные изменения и превращение нормальных клеток в раковые. В настоящее время стало известно, что трансформация нормальных клеток в злокачественные может произойти от многих внутренних и внешних причин. Синергическое действие ряда канцерогенов приводит к развитию рака. Хронический бронхит у курильщиков способствует метаплазии мерцательного эпителия бронхов и последующему его злокачественному перерождению.
Рак легкого — практически смертельная болезнь. У пациентов, поступивших для оперативного лечения с бессимптомным раком, прогноз более благоприятный. При появлении клинических сиптомов почти 75% больных являются инкурабельными. Прогноз бывает более благоприятным, если клинические симптомы проявляются непродолжительное время (до 3 мес).
Прогноз значительно ухудшается при существовании явных симптомов свыше 9 мес. После установления диагноза рака легких в течение одного года выживают 20% больных, по истечении 5 лет — всего 8%.
Патологоанатомическая картина. Рак легких более чем в 95% наблюдений развивается из эпителия бронхов и бронхиальных желез. Поэтому более правильно говорить о раке бронхов. По локализации их делят на центральные(исходящие из главного, долевого или сегментарного бронха) и периферические(исходящие из более мелких бронхов).
Около 60% раков локализуется в верхних отделах легких. Нельзя исключить того, что это связано с более длительной задержкой табачного дыма в этих частях легкого. Чаще наблюдается центральный рак.
По макроскопическому виду центральные(прикорневые) раки подразделяют на эндобронхиальные (экзофитный и эндофитный) и перибронхиаль-ные (узловой, разветвленный). На ранних стадиях опухоль может иметь вид бляшки или полипообразного выроста на слизистой оболочке бронха. В дальнейшем опухоль может расти в просвет бронха (экзофитный рост), в толщу стенки бронха, инфильтрируя ее (эндофитный рост), в перибронхиальную ткань, прорастая между хрящевыми кольцами (образует опухолевый узел или разветвляется по ходу бронхиальных ветвей).
Периферическийрак имеет 4 формы: 1) внутридолевой узел; 2) субплевральный узел (в том числе рак верхушки легкого, или рак Панкоста); 3) полостная форма; 4) милиарная и диффузная формы. Кроме того, выделяют так называемый медиастинальный рак, характеризующийся быстрым мета-стазированием опухоли в лимфатические узлы средостения при наличии маленькой опухоли в легком.
В зависимости от гистологической структуры по рекомендации ВОЗ с некоторыми изменениями Н. А. Краевского (1982) различают следующие виды рака.
1. Плоскоклеточный (эпидермоидный) рак:
а) высокодифференцированный,
б) умереннодифференцированный,
в) низкодифференцированный.
2. Мелкоклеточный рак.
3. Аденокарцинома:
а) высокодифференцированная (бронхиолоальвеолярная),
б) железисто-солидная,
в) низкодифференцированная.
4. Крупноклеточный рак:
а) светлоклеточный.
Гистологическая структура в разных участках опухоли может быть различной. Это так называемые диморфные (имеющие два вида опухолевых клеток) и триморфные (имеющие три вида клеток) опухоли.
Тщательное подразделение опухолей по морфологическим признакам находит отражение в особенностях клинической картины и прогноза заболевания, выборе оптимального лечения.
Темп роста раковой опухоли зависит от степени дифференцировки и гистологической структуры. От момента возникновения рака до достижения им диаметра 1 см при мелкоклеточном раке проходит 2,4 года, при адено-карциноме — 7,2 года, при плоскоклеточном — 13,2 года.
Стадия развития опухолевого процесса определяется по системе TNM:
Т — первичная опухоль, N — регионарные лимфатические узлы, М — отдаленные метастазы.
Международная классификация рака легкого по системе TNM (1997)
Т — первичная опухоль
ТХ — данных для оценки первичной опухоли недостаточно или она определяется только наличием опухолевых клеток в мокроте, промывных водах бронхов, но не выявляется ни методами визуализации, ни при бронхоскопии.
ТО — первичная опухоль не выявляется.
Tis — преинвазивная карцинома (carcinoma in situ).
Tl — опухоль не более 3 см в диаметре, окружена легочной тканью или висцеральной плеврой, при бронхоскопии без видимой инвазии прокси-мальнее долевого бронха (без поражения главного бронха).
Примечание. Необычные поверхностно распространяющиеся опухоли любого размера, если их инфильтративный рост ограничен стенкой бронха, при распространении на главный бронх классифицируются как Т1.
Т2 — опухоль более 3 см в диаметре либо опухоль любого размера, прорастающая висцеральную плевру или сопровождающаяся ателектазом (об-структивной пневмонией), распространяющаяся на корень легкого, но не захватывающая все легкое. По данным бронхоскопии, проксимальный край опухоли располагается дистальнее киля трахеи не менее 2 см.
ТЗ — опухоль любого размера, непосредственно переходящая на грудную стенку (включая опухоли верхней борозды), диафрагму, медиастинальную плевру, перикард; или опухоль, не доходящая до карины менее чем на 2 см, но без вовлечения в опухолевый процесс карины; или опухоль с сопутствующим ателектазом либо обструктивной пневмонией всего легкого.
Т4 — опухоль любого размера, непосредственно переходящая на средостение, сердце, крупные сосуды, трахею, пищевод, тела позвонков, карину; или опухоль с плевральным выпотом.
Примечание. Большинство плевральных выпотов, сопутствующих раку легкого, вызвано опухолью.
N — регионарные лимфатические узлы
NX — данных для оценки регионарных лимфатических узлов недостаточно.
N0 — нет признаков метастатического поражения регионарных лимфатических узлов.
N1 — имеется поражение перибронхиальных и(или) лимфатических узлов корня легкого на стороне поражения, включая непосредственное распространение опухоли на лимфатические узлы.
N2 — имеется поражение лимфатических узлов средостения на стороне поражения или бифуркационных.
N3 — имеется поражение лимфатических узлов средостения или корня легкого на противоположной стороне, прескаленных или надключичных лимфатических узлов на стороне поражения или на противоположной стороне.
М — отдаленные метастазы.
MX — данных для определения отдаленных метастазов недостаточно. МО — нет признаков отдаленных метастазов. Ml — имеются отдаленные метастазы.
Категория Ml может быть дополнена в зависимости от локализации метастазов обозначением органов, где они выявлены.
Точное определение стадии рака возможно только во время операции и гистологического исследования полученного материала.
В России с 1956 г. пользуются клинической классификацией рака, предусматривающей выделение 4 стадий.
| Характеристика изменений п р и раке легкого | Клиническая классификация | Международная классфикация |
| Опухоль до 3 см в диаметре, нет метастазов в лимфатические узлы Опухоль 3,1—5 см в диаметре, метастазы в долевые лимфатические узлы, одиночные метастазы в корневые лимфатические узлы Опухоль 5,1 см и более, может прорастать в смежные анатомические образования, множественные метастазы в лимфатические узлы средостения Опухоль больших размеров, прорастающая в соседние органы, множественные метастазы в лимфатические узлы средостения своей и противоположной стороны, диссеминация по плевре, гематогенные метастазы в органы | I стадия II стадия III стадия IV стадия | T1N0M0 T1N1M0 T2N0M0 T2N1M0 T1N2M0 T2N2M0 T3N0M0 T3N1M0 T3N2M0 T4N1M0 T4N2M0 T4N2M1 lym T4N2M1 pie T4N2M1 oth |
По течению и сопутствующим осложнениям выделяют неосложненные и осложненные (ателектаз, пневмония, плеврит и т. д.) формы рака легкого.
Клиническая картина и диагностика. Рак легкого длительное время протекает бессимптомно или "маскируется" симптомами, которые обычно встречаются при других заболеваниях легких. Симптоматика рака легкого зависит от локализации опухоли (центральное, периферическое расположение), степени обтурации пораженного бронха (частичная, полная), интенсивности возникающих при этом осложнений (ателектаз, пневмония, плеврит), особенностей местного роста опухоли и метастазирования.
Период от появления комплекса раковых клеток до возможного выявления опухоли при рентгенологическом исследовании протекает бессимптомно. Это так называемый доклинический период развития рака. При дальнейшем прогрессировании рака появляются различные, часто неспецифичные симптомы, перерастающие в характерные для болезни признаки. Этот период называют периодом клинических проявлений рака легких.
Ранние симптомы рака редко бывают специфичными, мало беспокоят больных и остаются часто незамеченными, не побуждают пациента обратиться к врачу. Однако некоторые больные испытывают в этот период повышенную утомляемость, снижение работоспособности и интереса к текущим происшествиям в природе и жизни общества. Периодически у них наблюдается повышение температуры тела, легкое недомогание. В этом периоде рак часто скрывается под маской бронхитов, пневмонии, повторных острых респираторных заболеваний. Беспокойство больного и членов его семьи начинается тогда, когда эти бронхиты, пневмонии начинают часто (через 1—2 мес) повторяться. В этом нет ничего удивительного, ведь сухой кашель или кашель с выделением мокроты, появляющийся позднее, является одним из часто встречающихся симптомов рака легкого. Наличие небольшой, рентгенологически не выявляемой опухоли может быть доказано только при цитологическом исследовании мокроты, смыва из бронха или материала, полученного при бронхоскопии и биопсии. Рентгенологически выявляемый доклинический рак может быть обнаружен при профилактической флюорографии среди лиц, составляющих группу риска.
Общим симптомом для большинства форм рака легких является кашель — от незначительного, похожего на кашель курящих, до мучительного, надсадного, часто повторяющегося. Причина такого кашля — стеноз или обту-рация крупного бронха, вовлечение его в прогрессирующий рост опухоли. Выделение мокроты (не имеющей неприятного запаха) бывает то скудным, то обильным в случае стеноза бронха, расширения дистальной части его и скопления бронхиального секрета. Кровохарканье не является ранним симптомом рака. Кровь в мокроте может появляться в виде прожилок, иногда мокрота приобретает вид малинового желе, что и является побудительным мотивом для обращения к врачу.
Боли в груди на пораженной стороне часто беспокоят больного. Они различны по интенсивности, кратковременны в начале болезни и мучительно длительны при прогрессировании раковой инвазии в плевру, межреберные нервы, внутригрудную фасцию.
Одышка — один из достоверных признаков обширности поражения легочной ткани, сокращения дыхательной поверхности, реализующейся в виде дыхательной недостаточности. Сначала одышка появляется только при физической нагрузке. Позднее, в связи с ателектазом значительной части легкого или накоплением плеврального экссудата, сдавливающего легкое, она не покидает больного и в покое.
Рак легкого часто сопровождается неспецифическими симптомами — слабость, потеря массы тела. Позднее могут появиться различные паранео-пластические синдромы, такие как синдром Мари—Бамбергера (мучительные боли в суставах, припухлость вокруг них), синдром Ламберта—Итона (мышечная слабость, подобная миастенической), синдром Кушинга, поражения кожи и др.
Несмотря на многообразие клинических проявлений рака легкого, можно выделить несколько наиболее типичных вариантов его течения.
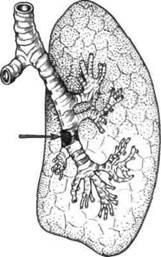 |
Центральный (прикорневой) рак.1.Экзофитная опухоль быстрее других дает клинические проявления. Рост опухоли в просвет бронха вызывает некоторое разрушение слизистой оболочки и сужение просвета бронха, дистальнее которого скапливается мокрота, что обусловливает появление кашля. Частый, иногда надсадный кашель травмирует опухоль, приводя к появлению в мокроте крови. Даже небольшой полипообразный рак бронха может вызвать сужение просвета и затруднение вентиляции соответствующего бронху отдела легкого, особенно на выдохе, в результате чего дыхание иногда принимает свистящий характер (как при астматическом бронхите). При рентгенологическом исследовании выявляется эмфизема участка легочной ткани, вентилируемого через пораженный суженный бронх (рис. 6.12). Во время быстрого глубокого вдоха в результате затруднения поступления воздуха в пораженные отделы легкого происходит смещение средостения в сторону пораженного легкого. По мере увеличения размеров опухоли просвет бронха все более суживается, наступает гиповентиляция, а затем ателектаз сегмента, доли или всего легкого (в зависимости от локализации опухоли).
Рис. 6.12.Экзофитный рак легкого. Частичная обтурация нижнедолевого бронха, эмфизема нижней доли.
Ателектаз при опухоли бронха часто бывает связан с респираторной инфекцией. Из-за отека слизистой оболочки в области сужения и наличия сгустка мокроты просвет бронха сужается, вентиляция соответствующего участка легкого резко ослабевает. В связи с этим появляется так называемый раковый пневмонит. Отличие его от пневмонии состоит в том, что симптомы заболевания быстро (иногда в течение 2—4 дней) исчезают после применения противовоспалительных и отхаркивающих средств. Иногда они самостоятельно проходят после отхождения сгустка мокроты, обту-рировавшего бронх. Через некоторое время симптомы пневмонита повторяются вновь, что должно заставить врача предположить наличие центрального рака легкого.
Нередко в этот период появляются боли в суставах. При стойком ателектазе наблюдается отставание части грудной клетки при дыхании, сужение межреберных промежутков на стороне поражения, иногда смещение трахеи в сторону пораженного легкого. Перкуторно определяют тупость над областью ателектаза, отсутствие дыхательных шумов, голосового дрожания.
При рентгенологическом исследовании отмечается уменьшение размеров пораженной части легкого (рис. 6.13), смещение корня легкого в больную сторону. При томографии нередко определяют "ампутацию" пораженного бронха или резкое его сужение. На компьютерной томограмме можно определить распространение опухоли на окружающие ткани. При бронхоскопии выявляют опухоль в просвете бронха. Для дифференциальной диагностики производят биопсию.
 |
Рис. 6.13.Экзофитный рак легкого. Полная обтурация нижнедолевого бронха, ателектаз нижней доли.
2. Э н д о ф и т н а я опухоль разрастается в толще стенки бронха, поэтому приводит к сужению бронха, нарушению его проходимости, развитию гиповентиляции ателектаза на более поздних стадиях, чем экзофитная. Наиболее ранним ее симптомом является кашель, сопровождающийся выделением мокроты, иногда с прожилками крови. По мере дальнейшего роста
опухоли симптоматика становится схожей с наблюдаемой при экзофитной форме рака.
3. Узловая перибронхиальная карцинома — самая частая форма рака бронха. Опухоль растет не в просвет бронха, а за его пределы, в легочную ткань. Прорастая стенку бронха, она охватывает его с одной стороны или окружает циркулярно в виде муфты. В результате просвет бронха суживается лишь в небольшой степени. Разрастающаяся опухоль со временем затрудняет прохождение воздуха по отходящим от него бронхиальным ветвям. Соответствующие участки легкого спадаются, уплотняются, в них развивается воспалительный процесс (пневмонит). Температура тела повышается до субфебрильных цифр. Периброн-хиально развивающаяся опухоль вовлекает в процесс лимфатические и кровеносные сосуды, что приводит к быстрому метастазированию. Вовлечение в процесс нервных веточек обусловливает появление тупых болей в грудной полости.
При физикальном исследовании выявляют некоторое укорочение перкуторного звука над пораженной частью легкого, ослабление дыхания, иногда свистящее дыхание вблизи корня, где воздух проходит через суженный бронх.
При рентгенологическом исследовании в корне легкого определяют опухолевый узел, нередко имеющий вид "гусиной лапки". При значительном сужении просвета бронха выявляют гиповентиляцию легочной ткани. Особенно информативны томография и компьютерная томография, при которых четко определяется опухолевый узел, метастазы в лимфатические узлы корня легкого, деформация и сужение просвета бронха перибронхиально растущей опухолью. Бронхоскопия часто дает лишь косвенные признаки перибронхиальной опухоли и реже, чем при экзофитной опухоли, позволяет верифицировать диагноз.
4. Разветвленная форма перибронхиального рака характеризуется отсутствием выраженного опухолевого узла. Прорастая через стенку бронха, опухоль охватывает его циркулярно, а затем, разрастаясь в легочной ткани, распространяется по ходу его ветвей и находящихся рядом сосудов. Просвет бронхов остается свободным от опухолевых разрастаний, в результате чего клиническая картина схожа с таковой при бронхите. По мере вовлечения в процесс окружающих тканей и нарушения дренажной функции бронхов усиливается кашель, принимающий надсадный характер, появляется мокрота с прожилками крови. Развивается картина хронической пневмонии. Диагностика этой формы рака трудна, и нередко диагноз ставят лишь при обнаружении метастазов в лимфатические узлы корня легкого, средостения или в отдаленные органы (позвоночник, головной и спинной мозг).
Периферический рак.1. Внутридолевая опухоль развивается внутри доли легкого и в начале заболевания протекает без заметных симптомов. Поражение обычно выявляют случайно при рентгенологическом исследовании во время диспансеризации. На рентгенограммах опухоль имеет вид округлой тени диаметром 2—5 см с четкими контурами. Если опухоль в это время не распознана и не предпринято лечение, то она постепенно увеличивается, сдавливает, а затем и прорастает мелкие бронхиальные ветви. Обычно вслед за этим присоединяется перифокальный воспалительный процесс, сопровождающийся повышением температуры тела, кашлем, выделением мокроты, ухудшением самочувствия. Клиническую картину нередко расценивают как обычное воспаление легких, назначают антибактериальную терапию. Это приводит к быстрому улучшению общего состояния больного, однако тень в легком остается, не исчезают и тупые боли на пораженной стороне груди.
Дальнейшее течение заболевания определяется локализацией опухолевого узла. При расположении его ближе к корню легкого рано возникает сдавление, а затем обтурация крупного бронха. Развивается ателектаз сегмента или доли с характерной для него клинической картиной. Рентгенологически, помимо тени треугольной формы, характерной для появившегося ателектаза, определяют округлый узел в области вершины указанной тени.
2. Субплевральные опухоли проявляются основным, а часто и единственным симптомом — болями на стороне поражения. Рост опухоли происходит преимущественно к периферии легкого, что приводит к диссеминации раковых клеток по плевре или врастанию опухоли в грудную стенку, сопровождается интенсивными болями, связанными с вовлечением в процесс межреберных нервов.
При локализации опухоли в медиальных отделах легкого могут наблюдаться боли, напоминающие стенокардические.
 |
К субплевральным формам относится также рак верхушки легкого (рак Панкоста) с характерной локализацией. В начале заболевания отмечаются боли в области надплечья, часто иррадиирующие в руку. При дальнейшем росте опухоли иногда присоединяется сдавление подключичной вены, лимфатических сосудов, появляется отек руки. Позже в процесс вовлекается симпатический ствол, на стороне поражения развивается синдром Бернара—Горнера (птоз, миоз, энофтальм).
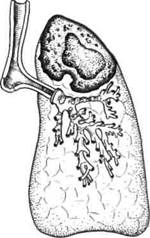
"Полостная" форма периферического рака представляет собой результат некроза и расплавления ткани в центре опухоли. Тень опухоли с полостью в центре хорошо выявляется при томографии (рис. 6.14). При разрушении стенки крупного бронха содержимое полости выделяется наружу при кашле, в результате чего клиническая и рентгенологическая картины становятся сходными с таковыми при абсцессе легкого. Часто заболеванию сопутствуют явления неспецифической остеоартропатии.
Рис. 6.14.Периферический рак верхней доли левого легкого, "полостная форма".
Характерными признаками "полостной" формы периферического рака, позволяющими отличить его от банального абсцесса, являются постепенное развитие заболевания, умеренное повышение температуры тела и отсутствие обильного отхождения мокроты. Обычно отделяется 100—150 мл слизистой мокроты с примесью крови без запаха. Состояние больного, несмотря на отделение мокроты, не улучшается. Характерной рентгенологической особенностью этой формы "абсцесса" являются полости с толстыми стенками, внутренний контур которых бухтообразно изъеден, отсутствие секвестров легочной ткани, небольшое количество жидкости внутри полости.
Бронхоскопия при периферическом раке до прорастания его в крупный бронх выявляет лишь косвенные признаки: смещение бронхиальных ветвей, сужение просвета их, изменение формы. Для гистологического подтверждения диагноза производят биопсию опухоли, пунктируя ее тонкой иглой через грудную стенку.
Атипичные формы рака легких.1. Медиастинальная форма характеризуется наличием множественных метастазов в лимфатические узлы средостения при отсутствии отчетливо определяемого первичного очага в легком.
Первые симптомы медиастинальной формы рака — отечность лица и шеи, одышка, сухой кашель, иногда внезапное изменение тембра голоса (за счет сдавления опухолью возвратного нерва). В далеко зашедшей стадии заболевания клиническая картина определяется наличием медиастинального синдрома: боли в грудной клетке, периферический лимфоспазм и стеноти-ческое дыхание, обусловленные сдавлением органов средостения, в том числе верхней полой вены, возвратного нерва, пищевода.
Рентгенологически выявляется расширение тени средостения, чаще более выраженное с одной стороны; контуры тени полициклические, что указывает на увеличение лимфатических узлов. Важную роль в уточнении диагноза играют компьютерная томография, медиастиноскопия с биопсией и ангиографическое исследование.
2. Милиарная форма характеризуется отсутствием выявляемого первичного очага. Процесс по своей клинической и рентгенологической картине напоминает милиарный туберкулез легких. Диагноз может быть поставлен при цитологическом исследовании мокроты, при торакоскопии с биопсией ткани легкого.
Дифференциальная диагностика. Различные формы рака легких следует дифференцировать от воспалительных заболеваний, доброкачественных опухолей и кист легких, а также от метастазов опухолей другой локализации.
Центральный рак легкого отличается от хронической пневмонии повторными и частыми обострениями, легко поддающимися терапии, наличием инфильтрата в легком, остающегося после обострения, обнаружением в мокроте атипических клеток, признаками опухолевого поражения бронхов, выявляемыми при бронхоскопии. Окончательный диагноз в сомнительных случаях возможен лишь после биопсии участка измененной стенки бронха или скарификата его слизистой оболочки.
Гистологическое исследование кусочка опухоли, полученного при биопсии, помогает поставить окончательный диагноз и при подозрении на доброкачественную центральную опухоль.
Наиболее труден дифференциальный диагноз между периферической карциномой, туберкулемой, доброкачественными опухолями и кистами легкого.
При туберкулеме до ее распада и прорыва содержимого в бронх, когда в мокроте появляются микобактерии туберкулеза, а рентгенологически выявляется каверна в легком, дифференциальный диагноз может быть проведен только на основании пункционной биопсии образования в легком. Косвенными признаками туберкулемы являются преимущественная локализация образования в кортикальных отделах легкого, неоднородность тени, выявляемая при рентгенологическом исследовании. Последнее объясняется наличием различных полиморфологических компонентов в туберку-леме (от экссудативной пневмонии до обезызвествленного казеоза).
Доброкачественные опухоли легких отличаются очень медленным ростом и четкими контурами тени на рентгенограммах. Окончательный диагноз возможен только после гистологического или цитологического исследования.
Бронхогенные кисты имеют округлую форму, гомогенную структуру, обычно выявляются в молодом возрасте. При инфицировании и прорыве содержимого кисты в бронх образуется полость, содержащая воздух и жидкость с горизонтальным уровнем, как при абсцессе легкого.
Эхинококковые кисты дифференцируют от периферической карциномы на основании данных анамнеза, особенностей рентгенологической картины (одна или несколько овальных гомогенных теней в легком с ровными контурами, наличие симптома отслоения, феномена субкапсулярного контрастирования), положительной реакции — латекс-агглютинации или иммуноферментного анализа.
При лимфогранулематозе узлов средостения нередко увеличены и другие группы лимфатических узлов. Пункция узла и обнаружение клеток Березовского—Штернберга подтверждают диагноз лимфогранулематоза и помогают дифференцировать от него перибронхиально растущий узловой рак корня легкого. Диагноз может быть уточнен также при медиастиноскопии с биопсией одного из пораженных лимфатических узлов. Иногда возникает необходимость провести дифференциальный диагноз между раком легких и опухолью средостения. Для этого применяют компьютерную томографию (см. "Средостение") и биопсию.
При метастазах в легкие рака других органов дифференциальная диагностика затруднена. Метастатические опухоли в легких имеют округлую форму. Они могут быть одиночными и множественными. Диагноз подтверждается при обнаружении первичной опухоли и получении результатов биопсии.
Лечение. Основным наиболее надежным методом лечения рака легких является хирургический. В зависимости от стадии и обширности поражения' легкого удаляют, произведя торакотомию, одну или две доли (лобэктомия, билобэктомия). При более значительном распространении рака удаляют все легкое (пульмонэктомия) вместе с регионарными лимфатическими узлами. В последние годы при ранней стадии рака различные операции на легких, включая лобэктомию и билобэктомию, проводят без торакотомии с помощью видеоторакоскопической техники. Преимущество этих операций заключается в меньшей травматичности, сокращении периода реабилитации и числа осложнений.
Показаниями к операции являются хорошо отграниченные опухоли I— III стадии, отсутствие отдаленных метастазов в другие органы. При определении показаний к операции следует учитывать общее состояние больных, удовлетворительную функцию легких и сердечно-сосудистой системы, возраст пациента, его возможность перенести тяжелое вмешательство. Хирургическое лечение дает хорошие результаты при I—II стадии, когда патологический процесс не вышел за пределы доли легкого и регионарные лимфатические узлы могут быть удалены. Пятилетняя выживаемость при оперативном лечении в I стадии достигает 85—90%, во II стадии около 60%
Среди больных раком легких, направляемых в клинику для оперативного лечения, только 30—40% являются операбельными. При мелкоклеточном низкодифференцированном раке операцию рекомендуют лишь при I—II стадии заболевания.
Одиночные и даже множественные метастазы рака толстой кишки в легкие в настоящее время успешно оперируют (энуклеация метастаза, сегментарная резекция легкого, лобэктомия), если удален первичный очаг в кишечнике. Пятилетняя выживаемость после удаления метастазов составляет 10-30%.
Противопоказаниями к операции на легких являются тяжелое общее состояние больного, грубые нарушения функции легких и сердечно-сосудистой системы, невозможность радикального удаления опухоли, наличие отдаленных метастазов и карциноматоза плевры, возраст старше 75 лет (относительное противопоказание), не поддающиеся коррекции сопутствующие и фоновые заболевания (сердечная недостаточность, выраженные изменения функции печени и почек).
При манипуляциях на пораженном легком значительно увеличивается выброс раковых клеток в сосудистое русло и лимфатические пути, что нередко приводит к их гематогенной и лимфогенной диссеминации. Для профилактики метастазирования целесообразно в самом начале операции перевязывать вены, несущие кровь от пораженных отделов легкого, а также во время и после операции вводить цитостатические средства, снижающие биологическую активность раковых клеток.
Профилактика имплантационного метастазирования заключается в тщательной санации бронхиального дерева во время операции через интубаци-онную трубку, тщательном удалении регионарных увеличенных лимфатических узлов, а также в промывании (в конце операции) плевральной полости раствором цитостатика.
При лечении неоперабельных больных и в послеоперационном периоде используют лучевую терапию. Рекомендуемая суммарная доза лучевого воздействия на очаг составляет 60—70 Гр (6000—7000 рад). Нередко применяют комбинированное лечение по схеме: операция — лучевая терапия — химиотерапия. Последние два вида лечения используют при неоперабельных формах рака. Следует учитывать, что плоскоклеточные раки малочувствительны к лучевой терапии.
Фотодинамическая терапия находится в стадии клинических испытаний. Сущность метода заключается в способности раковых клеток накапливать фотосенсибилизатор (фотофрин и его аналоги, изготовленные на основе гематопорфирина, фотосенс, аласенс и др.). При облучении опухоли, накопившей фотосенсибилизатор, лучом лазера определенной длины волны в клетках появляются активные радикалы, разрушающие раковые клетки. Параллельно с этим возникает тромбоз мелких сосудов, питающих опухоль, ограниченный глубиной проникновения луча лазера, что приводит к некрозу ткани опухоли. Предварительные данные показывают, что при раке I стадии можно добиться полного исчезновения опухоли. При II—III стадии наступает некроз поверхностных слоев опухоли. При повторных облучениях происходит частичное разрушение опухолевой ткани в бронхе, что способствует восстановлению проходимости бронха, уменьшению воспалительных изменений в невентилируемых участках легкого. Эту методику целесообразно использовать как для предоперационной подготовки, так и для паллиативного лечения.
Послеоперационная летальность при лобэктомии составляет 3 — 5%, при пульмонэктомии — до 10%.
Прогноз. После установления диагноза больные без последующего лечения живут примерно 1 год. После радикальной операции прогноз определяется стадией заболевания и гистологической структурой опухоли. Особенно неблагоприятны результаты хирургического лечения больных с мелкоклеточным низкодифференцированным раком. При дифференцированных формах рака после операций, произведенных в I стадии заболевания, пятилетняя выживаемость достигает 85—90%, при II — 60%. По отношению ко всем диагностированным (а не только оперированным) опухолям этого вида пятилетняя выживаемость составляет около 8%. Таким образом, прогноз при раке легкого неблагоприятный.
