Гистологическое строение
Костные саркомы
Введение
Общая характеристика.
Саркомами называют злокачественные новообразования из мезенхимальной ткани.Первичные злокачественные опухоли костей происходят из мезенхимальной ткани.
Саркомы костей различаются по гистогенезу, особенностям роста и метастазирования. Эти различия сказываются на клинической и рентгенологической картине, выборе метода лечения и прогнозе заболевания.
В структуре заболеваемости злокачественными опухолями саркомы костей занимают скромное место, но они часто поражают людей молодого возраста.
Этим объясняется их большое значение в патологии человека.
Диагностика.
Распознавание костных сарком представляет значительные трудности. В общей лечебной сети его осуществляют путем физикального и рентгенологического обследования. В специализированных учреждениях используют ультразвуковое исследование, ангиографию, компьютерную томографию, магнитный резонанс, пункционную и открытую биопсию.
Лечение.Сложным является лечение больных.
Выбор метода лечения зависит от гистологической формы опухоли.
Однако забор материала для гистологического исследования требует оперативного вмешательства. В то же время различные виды сарком имеют неодинаковую рентгенологическую картину.
Анализ рентгенограмм позволяет с большой долей вероятности судить о гистологическом строении опухоли и соответственно этому избрать оптимальный план лечения.
В последние годы в лечении костных сарком достигнут значительный прогресс.
Он выразился в сужении показаний к ампутациям конечностей и широком использовании сохранных операций. Отдаленные результаты лечения улучшились благодаря использованию в дополнение к хирургическому вмешательству химиотерапии и применению современных источников ионизирующего излучения.
Целевыми установками обучения является знание 6 основных положений и владение 3 практическими навыками.
Целевые установки
Знать
1. Основные виды первичных злокачественных новообразований костей.
2. Клиническую картину костных злокачественных опухолей.
3. Методы диагностики.
4. Основные рентгенологические признаки.
5. Принципы лечения.
Уметь
1. Собрать анамнез и провести физикальное обследование больного с новообразованием костей.
2. Заподозрить на основании анамнеза и клинических данных костную саркому,
3. Наметить план обследования при подозрении на костную саркому.
4. Обнаружить на рентгенограмме типичные признаки злокачественной опухоли кости.
Иметь представление
1. Об особенностях клиники и течения основных видов костных сарком.
2. О технике проведения биопсии при подозрении на костную саркому.
3. О современных подходах к выбору схемы лечения в зависимости от типа саркомы.
Основные положения
• Первичные злокачественные новообразования чаще возникают в длинных трубчатых костях, метастатические - в смешанных и плоских.
• Злокачественные новообразования возникают в любом отделе кости, но чаще поражают метафиз, особенно костей коленного сустава.
• Саркомы костей встречаются сравнительно редко, но каждый пятый из заболевших младше 30 лет.
• Костные саркомы чаще возникают у людей, перенесших травму кости, подвергавшихся ионизирующему излучению и страдающих некоторыми доброкачественными опухолями или дистрофическими процессами кости.
• Саркомы обычно поражают бедренную, большеберцовую и плечевую кости, тогда как метастазы рака чаще локализуются в позвонках, нередко возникают в костях таза, ребрах, черепе.
• Новообразование, возникшее в области метафиза длинных костей, распространяется в сторону диафиза и эпифиза, а на сустав через эпифизарный хрящ не переходит.
• Три наиболее частые формы (остеосаркома, саркома Юинга и хондросаркома) составляют более 80% костных сарком.
• Костные саркомы метастазируют преимущественно гематогенным путем. Типичны метастазы в легкие.
• Клиническая картина сарком характеризуется тремя основными симптомами: болью, пальпируемой опухолью или припухлостью над ней и нарушением функции конечности.
• При пальпации саркома имеет плотную консистенцию, обычно малоболезненна, исходит из кости или представляет собой утолщенную кость.
• На рентгенограмме костная саркома имеет вид очага деструкции с неровными и нечеткими контурами, или интенсивной бесструктурной негомогенной тени, либо неравномерного муфтообразного утолщения кости.
• По особенностям рентгенологической картины можно судить о гистологическом строении опухоли.
• Для остеогенной саркомы характерны отслойка надкостницы в виде козырька Кодмана и наличие спикул, для саркомы Юинга - отслойка надкостницы и луковичный периостит.
• Изотопное исследование, КГ и МРТ используются не только для
диагностики, но и для составления плана лечения и контроля эффективности терапии.
• Окончательный диагноз устанавливают на основании гистологического исследования опухолевой ткани.
• Комплексное лечение, включающее сохранные операции, химио- и лучевую терапию, позволило резко улучшить отдаленные результаты лечения костных сарком.
• Саркома Юинга и ретикулосаркома обладают высокой чувствительностью к ионизирующему излучению и химиотерапии. Остеогенная саркома, хондросаркома и фибросаркома мало чувствительны к ионизирующему излучению.
Клиническая анатомия
По форме и особенностям строения кости делятся на трубчатые, губчатые, плоские, смешанные и воздухоносные.
• Запомните обязательно!
Саркомы чаще возникают в длинных трубчатых костях,.метастазы чаще поражают смешанные и плоские кости.
В длинных трубчатых костях различают эпифиз, диафиз и метафиз. Метафизом называют место перехода диафиза в эпифиз.
Его расположение соответствует эпифизарному хрящу, обладающему костеобразующей функцией и окостеневающему после достижения костью своих окончательных размеров. Позже, чем в других местах, прекращается рост и происходит окостенение метафизов костей, участвующих в образовании коленного сустава.
• Запомните обязательно!
Злокачественные новообразования возникают в любом отделе кости, но чаще поражают метафиз, наиболее часто - костей коленного сустава.
Строение костей. Кость состоит из наружного (компактного) и внутреннего (губчатого) вещества. Компактное вещество пронизано многочисленными питательными канальцами, в которых проходят сосуды и нервы. Губчатое вещество пористое, состоит из костных балок с ячейками между ними.
Внутри диафиза трубчатых костей губчатого вещества нет, там располагается костномозговая полость. В ячейках губчатого вещества и в костномозговой полости находится костный мозг, в котором также разветвляются кровеносные сосуды.
• Запомните обязательно!
Широко разветвленная сосудистая сеть способствует метастазированию костных сарком гематогенным путем.
Снаружи кость окружена надкостницей на всем протяжении, за исключением суставных поверхностей, покрытых хрящом. Со стороны костномозговой полости трубчатые кости покрыты тонкой соединительнотканной оболочкой (эндост).
За счет надкостницы, эндоста, мезенхимы вокруг кровеносных сосудов и хрящевой ткани происходит репарация кости.
Одновременно с образованием новой кости, осуществляемым остеобластами, происходит разрушение костных клеток, обусловленное действием остеокластов. Эти же процессы имеют место при злокачественных опухолях.
Их рост, наряду с разрушением костной ткани, сопровождается бурным образованием незрелой атипической кости.
Эпидемиология
Заболеваемость.Саркомы костей встречаются редко. В зарубежных странах заболеваемость мужчин колеблется в пределах от 0,5 до 2,4, женщин от 0,2 до 1,8 на 100 000 нас.
В России на долю костных сарком приходится менее 0,5% от общего числа злокачественных новообразований (мужчины - 0,6%, женщины - 0,4%). Заболеваемость мужчин в 2002 г. составила 1,8, а женщин - 1,3 на 100 000 нас. Уровень заболеваемости на протяжении 10 лет не изменился.
Возрастные особенности.Распределение заболевших костными саркомами характеризуется двугорбой кривой. Пики наблюдаются у молодых людей в возрастной группе от 15 до 29 лет, а у людей старшего возраста в группе от 60 до 69 лет (рис. 18.1).
Средний возраст больных костными саркомами на 11 лет моложе, чем при других новообразованиях. На возраст младше 30 лет приходится более 20% больных. Дети до 14 лет составляют 7,6% от всех заболевших.
Предрасполагающие факторы.Больные часто связывают появление злокачественной опухоли костей с перенесенной травмой, наличие которой отмечается в анамнезе у 1/3 заболевших. Предположению об этиологической связи костных сарком с травмой противоречит несоответствие между частотой ушибов и повреждений костей скелета и редкостью костных сарком. Вопрос окончательно не решен.
В эксперименте злокачественные опухоли костей удается получить с помощью ионизирующего излучения. В клинической практике такие случаи встречаются у людей, получавших лучевое лечение по поводу доброкачественных костных новообразований.
Костные саркомы могут возникнуть на почве доброкачественных опухолей костей или дистрофических процессов.
Вероятность малигнизации повышена при множественных остеохондромах, гигантоклеточной опухоли, болезни Педжета и хондромах.
Для справки
Остеохондрома - костно-хрящевое разрастание на поверхности кости, вызванное нарушением окостенения. Малигнизации чаще подвергаются множественные остеохондромы, особенно костей таза и лопатки.
Для справки
Гигантоклеточная опухоль (син.: остеокластома) - доброкачественная костная опухоль из овальных или вытянутых клеток, среди которых расположены гигантские многоядерные клетки. Озлокачествляется в 15-20% случаев.
Для справки
Педжета болезнь (син.: деформирующая остеодистрофия) - характеризуется гиперостозом, деформациями, утолщением и искривлением костей. Поражает трубчатые и плоские кости у людей старше 50 лет.
Эти заболевания в 5-15% случаев приводят к возникновению злокачественных новообразований костей. Малигнизации способствуют травмы, физиотерапевтическое и лучевое лечение, избыточная солнечная радиация. В связи с опасностью озлокачествления эти больные нуждаются в диспансерном наблюдении и лечении ортопеда-травматолога. Контрольные осмотры проводят ежегодно. По показаниям прибегают к оперативному лечению.
Профилактикакостных сарком заключается в выявлении и радикальном хирургическом лечении предопухолевых заболеваний, отказе при этом от физиотерапевтических процедур, а при доброкачественных опухолях костей и остеохондропатиях - от необоснованного назначения лучевой терапии.
Патологоанатомическая характеристика
Локализация.Злокачественные новообразования могут возникнуть в любой кости скелета, но наиболее часто (70%) саркомы поражают длинные кости, особенно бедренную, большеберцовую и плечевую. В других трубчатых, а также в плоских, костях скелета они развиваются реже.
Частота поражения различных костей зависит от вида опухоли, поэтому место расположения костной саркомы служит одним из косвенных, но важных критериев для суждения о гистологическом строении новообразования.
Чаще всего новообразование возникает в области метафиза длинных костей, распространяется в сторону диафиза и эпифиза, но на сустав через эпифизарный хрящ обычно не переходит.
Вотличие от костных сарком, метастазы в кости чаще всего поражаютпозвонки (более 50%), нередко возникают в костях таза, ребрах, черепе, в трубчатых костях они локализуются реже. Метастазы в кости встречаются значительно чаще костных сарком. Источником метастазов у большинства больных является рак молочной железы (до 75%), реже - рак предстательной и щитовидной желез, легких и почек.
Гистологическое строение.
По гистологическому строению различают костеобразующие, хрящеобразующие, гигантоклеточные, костномозговые, сосудистые, соединительнотканные и другие костные опухоли. В каждой из этих групп различают доброкачественные и злокачественные варианты.
Наиболее распространенные разновидности костных сарком:
остеосаркома,
саркома Юинга,
хондросаркома.
На их долю приходится более 80% от общего числа костных сарком.
Макроскопическая картина.Внешне костные саркомы представляют собой образования без капсулы, плотной или плотноэластической консистенции с участками размягчения из-за распада опухолевых масс и уплотнения за счет обызвествления и реактивного окостенения по периферии.
На разрезе они напоминают рыбье мясо, имеют беловато-серый (остеосаркома), беловато-голубой (хондросаркома) или беловато-розовый до темно-красного (саркома Юинга) цвет.
Остеосаркома(син.: остеогенная саркома) встречается наиболее часто. Для нее характерно разрушение костной ткани и образование кости и остеоида опухолевыми клетками. Выделяют несколько гистологических вариантов опухоли, в том числе паростальную саркому - опухоль низкой злокачественности, развивающуюся на поверхности кости. В зависимости от выраженности деструктивного и остеопластического процессов, различают: остеолитическую, смешанную и остеобластическую формы остеосаркомы.
Остеосаркома
• возникает чаще у мужчин, преимущественно в молодом возрасте, преобладает у детей 10-14 лет;
• обычно локализуется в нижнем метафизе бедренной или в верхнем метафизе большеберцовой и плечевой костей;
• быстро растет по окружности и поднадкостнично вдоль кости, бурно метастазирует.
Саркома Юингаотносится к костномозговым опухолям,
• развивается в детском и юношеском возрасте, преобладает у детей до 4-х лет;
• почти не встречается у лиц старше 40 лет;
• локализуется как в области метафиза, так и в диафизе трубчатых костей;
• часто поражает кости таза, ребра, лопатку.
Опухоль быстро разрушает кость и обширно прорастает в мягкие ткани, распространяется по костномозговому каналу, бурно прогрессирует. По частоте метастазирования стоит на 2-ом месте после остеосаркомы.
Хондросаркомаявляется хрящеобразующей опухолью,
• часто возникает из хондром и хондробластом;
• у детей встречается редко;
• у лиц старше 30 лет является самым частым злокачественным новообразованием костей;
• локализуется в костях таза, длинных костях, лопатке, а также в ребрах;
• развивается медленно, особенно в пожилом возрасте, может долго не метастазировать.
• Запомните обязательно!
Остеосаркома и саркома Юинга часто возникают в молодом возрасте, хондросаркома - у лиц старше 30 лет.
Рост опухоли.
Ускоренное деление опухолевых клеток ведет к увеличению объема кости в очаге поражения.
При этом в костной ткани при саркоме происходят три типа изменений, различимых на рентгеновских снимках:
деструкция кости,
остеосклероз,
периостальная реакция.
Деструкция кости начинается с появления участка остеопороза в результате уменьшения количества костных балок в единице объема кости. Разрушенные костные балки замещаются жиром, кровью, костным мозгом. При замещении костных балок опухолевой тканью на рентгенограммах появляется очаг деструкции.
Остеосклероз. Параллельно с разрушением нормальной костной ткани идет рост саркоматозной. Разрастающиеся опухолевые клетки нередко содержат соли Са, поэтому на рентгеновских снимках тень опухоли имеет такую же или даже большую интенсивность, чем нормальная костная ткань.
Саркомы, в которых преобладают процессы деструкции, называют остеолитическими. Опухоли с преобладанием склеротических изменений называют остеобластическими.
Распространяясь внутрь, опухоль разрушает эндост, переходит на костный мозг, в котором малигнизированные клетки могут быть обнаружены за пределами видимой границы опухоли.
Периостальная реакция. Распространяясь кнаружи, новообразование отслаивает и разрушает надкостницу, переходит на мягкие ткани. Часть опухоли, перешедшую за пределы кости на мягкие ткани, называют мягкотканным компонентом костных сарком.
Постепенное разрушение кости опухолью создает условия для патологических переломов.
Характер и степень выраженности изменений в кости и в мягких тканях различны при разных опухолях и зависят от гистологического строения новообразования. Изменения надкостницы и окружающих тканей видны на рентгенограммах. Это позволяет рентгенологу на основании особенностей рентгенологической картины с высокой степенью точности сделать заключение о гистологическом варианте костной саркомы.
Метастазирование
• Запомните обязательно!
В отличие от рака, костные саркомы метастазируют, главным образом, гематогенным путем. Типичной локализацией метастазов являются легкие.
Считают, что у многих больных костными саркомами до операции уже присутствуют не обнаруженные микрометастазы в легких. В другие органы и в лимфатические узлы костные саркомы метастазируют реже, но такие метастазы встречаются. Так, саркома Юинга, наряду с метастазами в легкие, метастазирует в другие кости и костный мозг, а ретикулосаркома характеризуется поражением не только легких и костей, но и лимфатических узлов.
Особенности метастазирования затрудняют составление классификации по стадиям. В России утвержденного деления костных сарком по стадиям не существует. Онкологи обычно разделяют костные саркомы на локализованные и диссеминированные формы, под которыми понимают опухоли с отдаленными метастазами.
В классификации по системе TNM (6-й пересмотр) учитывают размер опухоли (Т1 - < или = 8 см, Т2 > 8 см, Т3 - опухоль без границ в пораженной кости) и наличие метастазов.
Новообразования без отдаленных метастазов обозначают индексом М0, саркомы с метастазами в отдаленные органы - индексом Ml, в регионарные лимфатические узлы - N1.
Клиническая картина
• Запомните обязательно!
Клиническая картина костных сарком характеризуется: О болью, © пальпируемой опухолью или припухлостью кости, © нарушением функции конечности.
О Боль вначале имеет неопределенный характер, а затем локализуется в пораженном отделе кости. Сначала она возникает периодически, в дальнейшем становится постоянной. Интенсивность боли постепенно нарастает.
В отличие от воспалительных заболеваний, боль усиливается по ночам, не стихает в покое и даже при иммобилизации конечности. Только при саркоме Юинга и ретикулярной саркоме боль может иметь периодический, волнообразный, но постепенно нарастающий, характер.
Интенсивность и динамика развития болевого синдрома зависят от типа опухоли.
Резкая боль отмечается при остеосаркоме и опухоли Юинга.
При хондросаркоме боль чаще тупая, неинтенсивная.
Другим характерным признаком костных сарком является видимая опухоль, выбухание и утолщение кости.
При остеосаркоме опухоль или припухлость без четких контуров удается обнаружить через несколько недель после появления боли. Прощупываемое образование имеет плотную консистенцию, при пальпации умеренно болезненно. Кожа над ним напряжена, горяча на ощупь, подкожные вены расширены (рис. 18.2). В других случаях отчетливо видна деформация и выбухание кости (рис. 18.3).
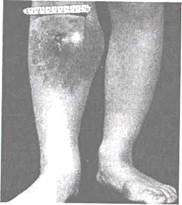
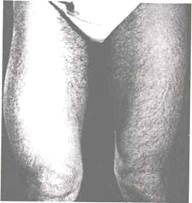
Рис. 18.2. Остеосаркома правой большеберцовой кости. Опухоль без четких контуров. Кожа напряжена, гиперемирована. Расширены подкожные вены.
Рис. 18.3. Остеосаркома нижней трети бедра. Видна припухлость без четких контуров, распространяющаяся до средней трети бедра.
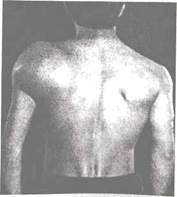
Рис. 18.4. Хондросаркома левой лопатки. Большая четко очерченная опухоль распространяется на заднюю поверхность плеча.
Хондросаркома (рис. 18.4) четко контурируется, бугриста, медленнее растет, при пальпации безболезненна.
Нарушение функции конечности обычно связано с болью, зависит от локализации и размеров новообразования. Проявляется хромотой, контрактурами мышц и ограничением подвижности суставов. При поражении диафиза нарушение функции наступает позднее и менее выражено.
Течение.Клиническая картина отдельных опухолей отличается характерными особенностями.
Для остеосаркомы типично течение без ремиссий, быстрое нарастание симптомов, местное повышение температуры тканей и усиление сосудистого
рисунка над опухолью.
Саркома Юинга может протекать с недомоганием, высокой температурой, гиперемией кожи и болезненностью при пальпации опухоли. Признаки, напоминающие воспалительный процесс, сохраняются непродолжительное время, затем исчезают, но вскоре волнообразно появляются вновь. Для хондросаркомы типично медленное прогрессирование.
Патологические переломы.Иногда, особенно при остеосаркоме, процесс осложняется патологическим переломом.
При саркомах патологические переломы, в отличие от травматических переломов, возникают без явных внешних воздействий, под влиянием незначительной травмы или небольшой физической нагрузки.
В отдельных случаях патологический перелом является первым признаком костной саркомы или рака внутренних органов.
Патологические переломы локализуются преимущественно в телах позвонков, вбедренной, плечевой, большеберцовой костях или в ребрах.
Клинически проявляются болью, деформацией пораженного участка, нарушением функции конечности или ее неестественным положением. Болевые ощущения обычно менее выражены, чем при травматическом переломе, иногда полностью отсутствуют, что может быть обусловлено деструктивным процессом и перифокальными изменениями, ослабляющими болевой эффект. На рентгенограмме для патологического перелома характерно небольшое количество отломков, неровность линии перелома, перестройка структуры кости в очаге поражения, вколоченные переломы.
Диагностика
Клинический минимум обследованияпри подозрении на саркому в амбулаторных условиях включает опрос, физикальное и рентгенологическое обследование. Заключительным методом является гистологическое исследование материала, полученного путем пункционной или открытой (интраоперационной) биопсии. Для производства биопсии и гистологической верификации диагноза больного следует направить в онкологический диспансер.
Опрос.Во время опроса следует выяснить характер и особенности болевого синдрома, время появления и динамику увеличения опухоли, связь заболевания с перенесенной травмой, этапы обращения больного за медицинской помощью, характер и результаты проведенных ранее обследований.
Осмотр и пальпация.При осмотре можно обнаружить деформацию или увеличение объема конечности, выбухание, припухлость тканей, гиперемию кожи и расширение подкожных вен над выбухающим образованием.
» При пальпации опухоль имеет плотную консистенцию, обычно малоболезненна, исходит из кости или представляет собой утолщенную кость.
Данные, полученные врезультате опроса, осмотра и пальпации позволяют врачу заподозрить злокачественное новообразование костей.
• «Сигналы тревоги».
Сигналами тревоги являются:
стойкая постоянная, постепенно усиливающаяся боль в конечности или кости туловища, не связанная с травмой юн возникшая после нее по прошествии светлого промежутка времени;
появление твердого неподвижного образования, исходящего из кости;
равномерное или асимметричное увеличение объема конечности за счет вздутия кости;
стойкое нарушение функции конечности, не связанное с травмой.
Случай из практики.
Юноша 18 лет при падении с лестницы получил сильный ушиб бедра. В течение трех недель держался кровоподтек. Через 3 мес. появилась тупая постоянная боль в бедре. Позднее стало прощупываться уплотнение. Врач сделал заключение: осумковавшаяся гематома, назначил физиопроцедуры.
Экспертная оценка: тактика ошибочна. Возможна костная саркома.
Рекомендуемая тактика: необходимо рентгенологическое обследование. Следует сделать рентгенограммы бедра в 2-х проекциях.
Лабораторные исследования.У многих больных при исследовании крови обнаруживают повышение СОЭ, реже - лейкоцитоз без сдвига влево и гипохромную анемию. Биохимическое исследование сыворотки крови нередко выявляет повышение активности щелочной фосфатазы, достигающее наиболее высоких цифр при остеолитической форме остеосаркомы. При саркоме Юинга иммуногистохимически обнаруживают экспрессию гена MIC2.
Рентгенологическое исследование
Рентгенограммы делают вдвух проекциях. Рентгенологическая картина отражает изменения, обусловленные остеолизом, остеосклерозом и периостальной реакцией.
Остеолиз.Разрушение костных балок в зоне опухоли на рентгенограмме сначала имеет вид участка остеопороза, а в дальнейшем очага деструкции неправильной формы с неровными и нечеткими контурами (рис. 18.5). Пораженный участок представляет собой гомогенное просветление или состоит из мелких, сливающихся очагов просветления с прослойками костной ткани в виде глыбок и тяжей. Поскольку опухоль не распространяется через суставной хрящ, соседние кости не поражаются.
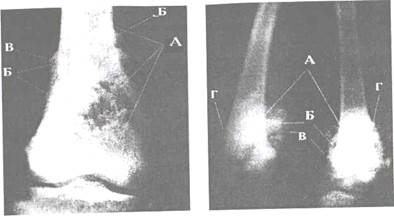
Рис. 18.5. Рентгенограмма бедра. A. Обширный участок деструкции в медиальной части метафиза. Б. Спикулы. B. На латеральной поверхности от слойка надкостницы в виде козырька. Остеолитический вариант остеогенной саркомы.
Рис. 18.6. Рентгенограмма бедра. А. Интенсивное уплотнение костной ткани и внекостного компонента с неровными контурами. Во внекостном компоненте (Б) видны «спикулы» (В). Г. Отслойка надкостницы в виде козырька. Остеопластический вариант остеогенной саркомы.
• Запомните обязательно!
В отличие от метастазов, для костных сарком характерен одиночный очаг поражения, От очага деструкции при воспалительных процессах он отличается отсутствием секвестров.
Остеосклероз.На рентгенограмме при остеосаркоме остеосклероз имеет вид интенсивной бесструктурной тени с неровными и нечеткими границами, которая занимает часть или всю окружность кости и распространяется за ее пределы на мягкие ткани (остеобластическая саркома).
При хондросаркоме остеосклероз проявляется муфтообразным утолщением кости, неравномерным вздутием и местами утолщением кортикального слоя (рис. 18.8,). При саркоме Юинга в опухоли преобладают пятнистые участки неравномерного уплотнения (рис. 18.9).
Периостальные реакции.При остеосаркоме проявляются утолщением и отслойкой надкостницы в виде козырька Кодмана (рис. 18.5 и 18.6) и спикулами (рис. 18.5, 18.6, 18.7), при саркоме Юинга - луковичным периоститом (рис. 18.9) и др.
Для справки
Козырек Кодмана (син.: шпора) — треугольные остеофиты, образующиеся при костной саркоме, отслаивающие надкостницу.
Спикулы - линейные тени вдоль кровеносных сосудов в радиальном направлении. Характерный признак костных сарком.
Луковичный периостит - многослойные пластинчатые наложения, расположенные параллельно длине кости. Характерен для саркомы Юинга.
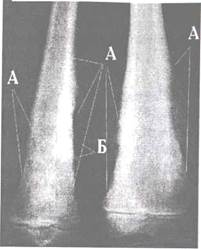
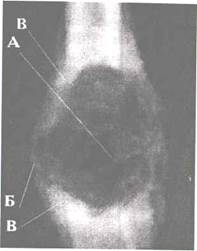
Рис. 18.7. Рентгенограмма бедренной кости. Участок деструкции в дистальном метафизе бедра с разрушением коркового слоя (А) и наличием спикул (Б). Остеосаркома.
Рис. 18.8. Рентгенограмма фрагмента плечевой кости. Кость вздута. Виден обширный очаг неравномерной деструкции (А). Корковый слой в центральной части истончен (Б), вверху и внизу -утолщен (В), местами расслоен. Периостальные «козырьки» и спикулы отсутствуют. Хондросаркома.
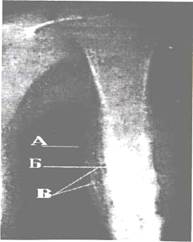
Рис. 18.9. Рентгенограмма плеча. В средней трети кость муфтообразно утолщена (А), костная структура в зоне поражения нарушена, преобладают участки уплотнения костной ткани (Б). Мягкотканный компонент больших размеров, имеет слоистый рисунок в виде «луковичного» периостита (В). Отслойки надкостницы и спикул не видно. Саркома Юинга.
Многообразие рентгенологических проявлений затрудняет распознавание костных сарком и дифференциальную диагностику с воспалительными и дистрофическими процессами кости. В затруднительных случаях полезны прицельные и суперэкспонированные снимки, томография, компьютерная и резонансная томография, и ангиография костей.
Компьютерная томографиядает возможность установить протяженность внутри- и внекостного распространения опухоли, отношение к крупным сосудам и нервам, что важно для выбора объема операции. Позволяет обнаружить не выявляемые при рентгенологическом исследовании метастазы в легких, оценить эффективность химиотерапии и лучевого лечения.
Магнитно-резонансная томографияобладает более высокой разрешающей способностью. Позволяет оценить распространение опухоли на окружающие структуры и составить представление о физико-химических процессах в кости.
Изотопное исследованиепроизводят с целью исключения метастазов в кости. Его производят препаратами радиоактивного стронция, накопление которого в опухолевой ткани в 5-10 раз выше, чем в нормальной кости. Наиболее высокий уровень накопления изотопа отмечается при остеобластической форме остеосаркомы. Злокачественные опухоли, не сопровождающиеся реактивным костеобразованием {саркома Юинга, ретикулосаркома), характеризуются низким уровнем накопления изотопа.
Недостатком метода является длительный (64 дня) период полураспада радиоактивного стронция, что сопровождается высокой лучевой нагрузкой на кость и ограничивает его применение.
Ангиография.При злокачественных опухолях костей на ангиограмме обнаруживают повышенную васкуляризацию опухолевой ткани, извилистое и хаотичное расположение сосудов, скопления контрастного вещества в опухоли. В настоящее время значение метода снижается в связи с внедрением КТ, магнитного резонанса и изотопного сканирования.
Гистологическое исследование.Для установления окончательного диагноза необходимо гистологическое исследование опухолевой ткани. Материал получают путем пункции опухоли специальными иглами для трепан-биопсии, но предпочтительна открытая биопсия, которую производят непосредственно перед оперативным вмешательством. Проксимальнее новообразования накладывают жгут, рассекают мягкие ткани и обнажают опухоль. При наличии мягкотканного компонента иссекают участок на периферии опухоли. При внутрикостном росте новообразования сначала удаляют долотом участок кортикального слоя, а затем иссекают кусочек пораженной ткани. Производят срочное гистологическое исследование. При подтверждении диагноза выполняют резекцию кости или ампутацию конечности.
Лечение
Принципы лечения костных сарком в последние годы претерпели серьезные изменения. На смену обширным оперативным вмешательствам пришло комплексное лечение, включающее сохранные операции, химио- и лучевую терапию. Несмотря на уменьшение объема оперативных вмешательств, отдаленные результаты лечения удалось значительно улучшить.
Лучевая терапия. Выбор метода радикального лечения больных зависит от чувствительности опухолей к ионизирующему излучению.
• Запомните обязательно!
Высокой чувствительностью к ионизирующему излучению обладают саркома Юинга и ретикулосаркома.
При лечении больных этими новообразованиями лучевая терапия играла и до настоящего времени играет ведущую роль.
• Запомните обязательно!
Остеосаркомы, хондросаркомы, фибросаркомыобладают низкой чувствительностью к излучению.
Лучевую терапию при этих опухолях используют с паллиативной целью у пациентов, которым невозможно выполнить радикальное хирургическое вмешательство, или применяют ее в сочетании с операцией и химиотерапией при комплексном лечении больных.
Хирургическое лечение.Оперативное вмешательство остается главным составным элементом любого комплекса лечебных мероприятий при радиорезистентных опухолях.
При новообразованиях длинных костей до недавнего времени методом выбора являлась ампутация или экзартикуляция конечности. Резекцию кости признавали недопустимой. Обязательным считалось удаление всей пораженной кости, поэтому конечность пересекали на уровне вышележащего сегмента. Исключение делали лишь для новообразований нижней трети бедра, при которых допускали подвертельную ампутацию вместо экзартикуляции в тазобедренном суставе.
• Запомните обязательно!
В настоящее время хирурги предпочитаютсохранные оперативные вмешательства, заключающиесяв широкой резекции пораженного участка.
Дефект кости замещают эндопротезами или путем алло- и аутопластики. Такой подход оказался возможным благодаря разработке эффективных методов химиотерапии и точному определению границ поражения с помощью магнитного резонанса и компьютерной томографии. Ампутацию или экзартикуляцию конечности сейчас производят только при обширных опухолях, прорастающих в магистральные сосудисто-нервные стволы, при которых невыполнима сохранная операция.
Химиотерапия.Многочисленные попытки лекарственного лечения остеосаркомы долго не приносили успеха. Эффект был впервые получен при применении высоких доз метотрексата совместно с его антидотом - лейковорином. В дальнейшем была установлена эффективность доксорубицина, цисплатина и некоторых других противоопухолевых препаратов. Было доказано, что химиотерапия способна вызывать регрессию опухоли и подавлять рост микрометастазов, в том числе в легкие. Использование ее в дополнение к хирургическому вмешательству позволило значительно улучшить результаты лечения больных остеосаркомой и саркомой Юинга, тогда как хондросаркома оказалась практически нечувствительной к химиотерапии.
Более эффективна полихимиотерапия. В состав широко используемых при остеогенной саркоме схем входят доксорубицин и цисплатин, а в последнее время - ифосфамид.
Саркома Юинга чувствительна ко многим химиопрепаратам, в особенности к доксорубщину, ифосфамиду, этопозиду, циклофосфану. Даже при диссеминированных формах опухоли монохимиотерапия этими препаратами эффективна у половины больных. Еще лучше результаты при использовании полихимиотерапии. Обычно применяют схемы, включающие 3 или 4 противоопухолевых препарата.
