Лечение пневмонии при иммунодефицитных состояниях
Лечение пневмонии в сочетании с тяжелыми дефектами иммунитета следует проводить только в условиях стационара. У больных с иммунодефицитными состояниями выбор антибактериальной терапии в большей степени зависит от происхождения возбудителя. Наиболее распространенная схема - назначение аминогликозидов в сочетании с современными цефалоспоринами. У больных СПИДом при развитии пневмонии, вызванной Pneumocystis carinii, принятой схемой лечения считают парентеральное введение пентамидина, котримоксазола и септрима. Лечение пневмоцистной пневмонии проводят котримоксазолом (внутривенно в дозе 20 мг/кг в сутки в 3-4 приема). Длительность лечения - 21 сут.
При плохой переносимости антибиотиков и высокой чувствительности выделенной микрофлоры к нитрофуранам назначают фуралтадон (внутрь по 0,1 г 4 раза в день), фуразидин (внутривенно капельно по 300-500 мл 0,1% раствора в день; на курс - 3-5 вливаний). При неэффективности антибиотиков можно с успехом использовать производные хиноксалина (гидроксиметилхиноксалиндиоксид).
Для профилактики кандидоза (особенно при массивной и длительной антибактериальной терапии) рекомендовано применение нистатина и леворина (внутрь по 500 тыс. ЕД 4 раза в день).
При пневмонии грибковой этиологии назначают противогрибковые средства: амфотерицин В, итраконазол, кетоконазол, флуконазол и др.
Патогенетическое лечение пневмоний.Для восстановления неспецифической резистентности при тяжелых и затяжных пневмониях используют средства иммуномодулирующего действия (препараты интерферона, азоксимера бромид, тимуса экстракт).
При стафилококковой пневмонии проводят пассивную иммунизацию анатоксином стафилококковым.
Для восстановления бронхиальной проходимости применяют бронхолитические средства и средства, разжижающие бронхиальный секрет (прием внутрь ацетилцистеина, амброксола, бромгексина, горячее щелочное питье). Бронхолитические препараты предпочтительно вводить ингаляционно: адреномиметические (фенотерол, сальбутамол) и антихолинергические средства (ипратропия бромид, внутрь - теофиллин).
При затяжном течении пневмонии решающую роль иногда играет восстановление бронхиального дренажа с помощью бронхоскопической санации.
Для восстановления неспецифической резистентности организма назначают витамины А, С, Е, группы В, биогенные стимуляторы и адаптогенные средства (алоэ, настойка женьшеня и лимонника, жидкий экстракт элеутерококка).
Больным, у которых возможно заболевание вирусной этиологии, рекомендовано введение иммуноглобулина человека противогриппозного и противовирусных препаратов (рибоверин, ганцикловир и др.). В амбулаторных условиях используются ингаляции фитонцидов (сок чеснока и/или лука, приготовленные ex temporae, в изотоническом растворе хлорида натрия).
Симптоматическое лечение пневмоний.При непродуктивном сухом кашле назначают противокашлевые средства (кодеин, преноксдиазин, глауцин, бутамират + гвайфенезин, бутамират и др.); при затрудненном отхождении мокроты - отхаркивающие (настой травы термопсиса, корень алтея и пр.) и муколитические препараты (алтея лекарственного травы экстракт, амброксол, ацетилцистеин). В случае плохой переносимости высокой температуры тела показаны жаропонижающие средства (метамизол натрия, ацетилсалициловая кислота). Больным с сопутствующими патологическими изменениями сердечно-сосудистой системы (особенно пожилым), а также при тяжелом течении заболевания назначают инъекционное введение камфоры, прокаина + сульфокамфорной кислоты.
Существование одышки и цианоза служит показанием к проведению кислородной терапии. При выраженной интоксикации и деструкции легочного инфильтрата проводят дезинтоксикационное лечение (внутривенное введение декстрана [ср. мол. масса 30 000-40 000], гемодеза* и других растворов).
Больным с тяжелой формой пневмонии, выраженной интоксикацией и инфекционно-токсическим шоком рекомендовано внутривенное введение глюкокортикоидов.
Физиотерапевтическое воздействие
При лечении больных пневмонией используют отвлекающие процедуры (банки, горчичники, горчичные обертывания), которые при невысокой температуре тела проводят с первых дней болезни. После снижения температуры тела для ликвидации воспалительных изменений назначают диатермию, индуктотермию, СВЧ, УВЧ и т.д. Рассасыванию очага пневмонии способствуют массаж грудной клетки и лечебная физкультура (ЛФК).
Аэрозольтерапию с использованием бронхолитических смесей отдельно или в комбинации с различными антибактериальными препаратами применяют в стадии разрешения.
Диспансерное наблюдение
Критерии выздоровления:
• хорошее самочувствие и общее состояние больного;
• стойкая нормализация температуры тела;
• ликвидация клинических, лабораторных и рентгенологических признаков пневмонии.
Прогноз
Пневмонию относят к числу тех заболеваний, которые, как правило, заканчиваются полным выздоровлением. Исход пневмонии во многом зависит от распространенности воспалительного процесса, существования или отсутствия осложнений, срока начала и полноценности антибиотикотерапии, состояния организма и других причин.
Всех больных с распространенным воспалительным процессом, затяжным течением пневмонии, нарушением функций внешнего дыхания и иммунной системы, а также с осложненной пневмонией необходимо направлять в реабилитационные отделения для долечивания и восстановления морфологических и функциональных показателей.
Период диспансеризации пациентов, перенесших пневмонию без осложнений, может составлять 6 мес, во всех остальных случаях - не менее года.
Профилактика
Профилактические мероприятия направлены на проведение общих санитарно-гигиенических мероприятий (режим труда, борьба с запыленностью, загазованностью, перегреванием и переохлаждением, проветривание помещений, изоляция заболевших и др.). Личная профилактика включает закаливание организма, занятия физкультурой и туризмом, полноценное питание и санацию очагов инфекции. Большое значение имеют своевременное и правильное лечение острых респираторных заболеваний и проведение других противоэпидемических мероприятий.
Особенно важна профилактика пневмоний у больных, страдающих хроническими легочными заболеваниями. Для них обязательным считают проведение противогриппозной вакцинации, а по возможности - осуществление иммунизации вакциной для профилактики пневмококковых инфекций.
Необходимо строгое соблюдение режима и других предписаний врача при заболеваниях, которые могут осложниться пневмонией (ИМ, инсульт, состояние после хирургического вмешательства и др.).
В 3% случаев отмечают хронизацию воспалительного процесса. Пневмония хронического течения или хроническая пневмония (ХП) - хроническое поражение паренхимы и интерстициальной ткани легкого, развивающееся на месте неразрешившейся пневмонии, ограниченное сегментом (сегментами) или долей (долями) и клинически манифестирующее повторными вспышками воспалительного процесса в пораженной части легкого. Морфологический субстрат ХП - пневмосклероз и (или) карнификация легочной ткани, а также необратимые изменения в бронхиальном дереве по типу локального бронхита, часто - с деформацией и развитием бронхоэктазов в дальнейшем. В связи с широким и успешным применением антибактериальных препаратов для лечения инфекционных процессов нижних дыхательных путей ХП в настоящее время регистрируют редко.
Существование ХП признают не все исследователи, но ее выделяют патологоанатомы и ряд клинических врачей (Путов Н.В., Сильвестров В.П.).
Классификация.В настоящее время нет классификации ХП, которая удовлетворяла бы всем требованиям. Официально принятая в 1972 г. классификация ХП привела к гипердиагностике этого заболевания и практически подменила собой все другие формы так называемых хронических респираторных заболеваний легких, в частности хронический бронхит, бронхоэктатическую болезнь и хроническую обструктивную болезнь легких.
В настоящее время отвергнут основной критерий перехода затяжной пневмонии в хроническую - длительность заболевания 8 нед (Сильвестров В.П., 1974). Только отсутствие положительной рентгенологической динамики, несмотря на длительное и интенсивное лечение, а главное - существование повторных вспышек воспалительного процесса в том же участке легкого, позволяет говорить о переходе затянувшейся пневмонии в хроническую форму.
Этиология.ХП - воспалительное заболевание инфекционного происхождения, поэтому его этиология соответствует таковой пневмонии. Хотя нет микроорганизма, обусловливающего хроническое течение пневмонии, доказана различная степень значимости разнообразных возбудителей в переходе острого воспалительного процесса в хронический.
Чаще всего возбудителями воспалительного процесса при ХП служат ассоциации небактериальных (вирусов, микоплазм) и бактериальных (преимущественно пневмококков и гемофильной палочки) агентов.
Особенно велика роль вирусной инфекции в переходе острого воспалительного процесса в хронический.
• Пневмонии, в возникновении которых ведущая роль принадлежит вирусам, приводящие к деструктивным процессам, заканчиваются формированием фиброзных изменений в легких.
• Вирус гриппа повреждает бронхиальную стенку с развитием дренажных и вентиляционных нарушений, вызывает воспалительные изменения в интерстициальной ткани, которые отличаются относительной стойкостью и склонностью к медленному обратному развитию.
• Вирус гриппа - проводник аутоинфекции, создающий благоприятный фон для манифестации патогенных свойств многообразной условнопатогенной и сапрофитной микрофлоры.
• Возможная причина хронизации процесса - дефект развития легочной ткани в зоне острого воспаления, способствующий рецидиву воспалительного процесса, и колонизация возбудителя.
Патогенез.Непосредственные причины, обусловливающие переход острого воспалительного процесса в хронический, недостаточно изучены. Несомненными считают следующие факты.
• В происхождении повторных вспышек инфекции в ранее пораженном участке легкого играют роль оставшиеся изменения, обусловливающие местное нарушение дренажной функции бронхов. В ряде случаев определяющим фактором патогенеза ХП служит сопутствующий хронический бронхит, резко затрудняющий дренажную и аэрационную функцию бронхов в зоне острого воспаления.
• Очаговая инфекция, имеющаяся в организме больного, может служить постоянным источником аутоинфицирования и сенсибилизации организма, выражающихся в повышенной чувствительности бронхолегочной системы к различным микроорганизмам, вирусам и продуктам их жизнедеятельности.
• Предпосылками формирования ХП служат все состояния (интоксикации в том числе вирусная, алкоголь, курение, переохлаждение, переутомление, старческий возраст и др.), подавляющие общую реактивность и способствующие изменению иммунного статуса организма и местного иммунитета бронхолегочной системы. Эти изменения выражаются в снижении активности альвеолярных макрофагов и лейкоцитов, ослаблении фагоцитоза, дефиците секреторного IgA и уменьшении концентрации бактериолизинов.
• При ХП отмечено развитие аутоиммунных процессов. Противолегочные антитела обладают пульмоноцитотоксическим свойством, что выражается в воспалении интерстициальной ткани.
В результате влияния всех этих факторов воспалительный процесс при пневмонии (рис. 1-2) ликвидируется не полностью. Остаются участки карнификации, служащие в дальнейшем местом рецидивирования воспалительного процесса.
Процесс не ограничивается паренхимой легких, а переходит на интерстициальную ткань, бронхи и сосуды. В связи с этим морфологическим субстратом ХП считают воспалительно-склеротический процесс (пневмосклероз), ведущий к уменьшению объема пораженной части легкого и его рубцовому сморщиванию. В участках бронхиального дерева, соответствующих области поражения, развиваются явления локального бронхита, который в дальнейшем может приобрести характер деформирующего с последующим развитием бронхоэктазов.
Процесс никогда не становится диффузным, поэтому выраженность функциональных нарушений системы дыхания и кровообращения в малом круге незначительна. В связи с этим развитие дыхательной (легочной) недостаточности и легочного сердца даже при обширных очагах ХП регистрируют нечасто.
Клиническая картина.Для ХП характерны следующие основные синдромы:
• воспалительная инфильтрация;
• локальный пневмосклероз.
Бронхообструктивный синдром и синдром дыхательной недостаточности - необязательные признаки, которые могут возникать на разных стадиях развития болезни.
Выделяют три степени активности воспалительного процесса:
• I степень - минимальные признаки;
• II степень - умеренные признаки обострения;
• III степень - клинические, рентгенологические и лабораторные показатели обострения ярко выражены.
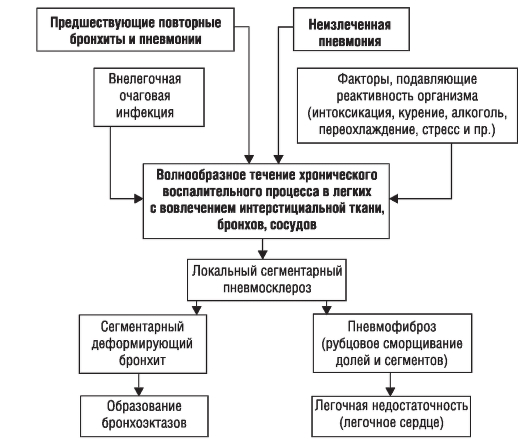
Рис. 1-2. Патогенез хронической пневмонии
В зависимости от преобладания того или иного синдрома ХП протекает в двух основных формах - интерстициальной и бронхоэктатической.
Для интерстициальной формы ХП характерно преобладание изменений в виде очагового пневмосклероза (Н.В. Путов, 1984). Это наиболее частая форма ХП. При бронхоэктатической форме наряду с очаговым пневмосклерозом имеются и бронхоэктазы (ХП с бронхоэктазами). Эту форму признают не все врачи (Н.Р. Палеев, 1985).
Н.В. Путов, помимо интерстициальной, выделяет еще и карнифицирующую форму ХП (с преобладанием карнификации альвеол). При этой форме ХП больные, как правило, не предъявляют жалоб, а рентгенологически могут присутствовать интенсивные, достаточно четко очерченные тени, которые необходимо дифференцировать от признаков периферической опухоли.
