Противотуберкулезная вакцинация бцж: за и против
Ю.П. Чугаев, Н.Г. Камаева, Г.П. Чарыкова, Л.М. Гринберг, Е.Ю. Камаев
Проводимая в нашей стране с 1962 года внутрикожная иммунопрофилактика туберкулеза вакциной БЦЖ новорожденных, а также ревакцинации детей, подростков и взрослых лиц до 30-летнего возраста дали несомненный эпидемиологический эффект, но наибольший эпидемиологический эффект достигнут среди детей раннего возраста и подростков (Л.А. Митинская, Ю.П. Чугаев, В.А. Аксенова).
Показателен в этом контексте эпизод, имевший место в 1979 году, когда приказом МЗ СССР № 202 было введено достаточно много противопоказаний для вакцинации новорожденных, что практически коснулось 10% от числа всех рождавшихся в тогдашнем Советском Союзе. Уже через год повсеместно отмечено учащение новых случаев туберкулеза среди детей раннего возраста (Чугаев Ю.П.).
До введения в действие приказа № 202 из числа детей, ежегодно заболевших локальным туберкулезом, лица раннего возраста составляли 10-12%, и уже через 4 года от начала реализации положений приказа их доля повысилась до 30-32%. По инициативе Главного детского фтизиатра СССР профессора Л.А. Митинской было созвано совещание с приглашением ведущих фтизиопедиатров страны, которые поняв, что причина беспрецедентного роста заболеваемости туберкулезом детей раннего возраста крется в накоплении невакцинированных детей, подготовило проект Приказа по МЗ СССР № 991, который был утвержден и резко расширил показания к прививке, ввел в практику малореактогенную вакцину, получившую название БЦЖ-М.
Введение в клиническую практику нового нормативного документа позволило прививать до 98% новорожденных, что не замедлило дать результаты: в течение 4-х лет доля детей раннего возраста среди заболевших локальным туберкулезом лиц снизилась и стала составлять те же 10-12%, как и было до введения списка из 23 противопоказаний в 1979 г. (рисунок 1).
Рисунок 1
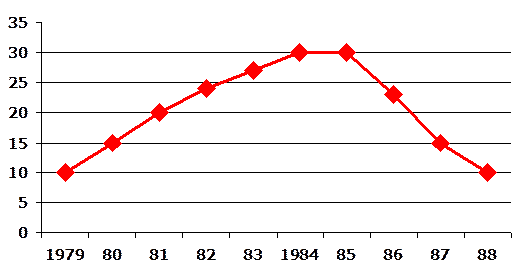 Удельный вес детей раннего возраста среди заболевших туберкулезом
Удельный вес детей раннего возраста среди заболевших туберкулезом
|
|

Проведенными в 80-90 ые годы масштабными клинико-эпидемиологическими исследованиями (Л.А. Митинская, В.А. Аксенова, Ю.П. Чугаев) было доказано, что вакцинация существенно меняет структуру клинических форм туберкулеза среди детей раннего возраста в сторону более легких маловыраженных форм заболевания, в то время как непривитые БЦЖ дети составили среди больных милиарным туберкулезом 100%, осложнено протекающем локальном – 83,5%, туберкулезным менингитом – 76%.
Научные исследования по определению контингентов наиболее уязвимых по туберкулезу выявили, что невакцинированные или некачественно вакцинированные и ревакцинированные БЦЖ дети достоверно чаще заболевают туберкулезом по сравнению с лицами, имеющими хорошо выраженный прививочный комплекс, что позволило отнести невакцинированных лиц в группу повышенного риска заболевания туберкулезом (Ю.П. Чугаев, Н.Г. Белобородова).
Таким образом, вышеизложенное позволяет расценивать качественную вакцинацию БЦЖ детей и подростков как технологию, повышающую резистентность развивающегося организма к туберкулезной инфекции.
Многолетний опыт вакцинопрофилактики путем прививки БЦЖ высветил и негативные позиции, в частности, осложненное течение прививок, составляющее по различным данным от 0,02% до 0,09% от числа вакцинированных. В ряде регионов на один случай локального туберкулеза у детей приходилось до 17 случаев осложненного течения прививки, что оказывало и оказывает весьма негативное отношение родителей детей к вакцинопрофилактике туберкулеза. Кроме того, до 60-62% привитых детей реагируют на 2ТЕ ППД-Л, что весьма снижает результативность массовой туберкулинодиагностики, так как до введения в практику диаскинтеста не существовало абсолютно достоверной технологии дифференцированной диагностики истинной и поствакцинной аллергий, что, в свою очередь чревато гипо- и гипердиагностикой инфицированности со всеми вытекающими последствиями. Таким образом, баланс «за» и «против» вакцинации указывает, что проблема осложнений существует, что иллюстрирует рисунок 2.
Рисунок 2.
