Устройство наркозно-дыхательного аппарата
Наркозные аппараты состоят из дозиметров газов, испарителей жидких наркотических средств и газопроводной системы. Газообразные наркотические вещества и кислород подаются в наркозные аппараты из специальных металлических баллонов определенного цвета (для кислорода — голубого, для закиси азота — серого). Редукторы снижают давление газа на выходе из баллона со 150 атм до 4 атм, обеспечивая плавную и постоянную его подачу. Дозиметры обеспечивают точное регулирование количества газонаркотической смеси, подаваемой пациенту. Из камеры смешения газовый поток попадает в испаритель, в котором происходит выпаривание жидких наркотических веществ и создается необходимая концентрация их паров. Газопроводная система наркозного аппарата предназначена для подачи газонаркотической смеси пациенту и отвода ее от него. Часть соединенной с органами дыхания пациента газопроводной системы наркозного аппарата, в которой происходит переменное или обратно-поступательное движение дыхательной смеси, называется дыхательным контуром.
Существуют следующие типы дыхательных контуров:
а) открытый: поступление газонаркотической смеси к пациенту происходит без использования специальной аппаратуры, например через маску Эсмарха. В настоящее время открытый контур имеет только историческое значение и не используется;
б) полуоткрытый: газонаркотическая смесь образуется в наркозном аппарате, откуда она поступает к пациенту, а выдыхаемая наркотическая смесь выбрасывается в атмосферный воздух;
в) полузакрытый: выдыхаемая газонаркотическая смесь частично возвращается в газопроводную систему наркозного аппарата, а частично выбрасывается в атмосферу;
г) закрытый: выдыхаемая газонаркотическая смесь полностью возвращается в газопроводную систему наркозного аппарата.
Полузакрытый и закрытый дыхательные контуры обязательно должны иметь адсорбер, предназначенный для поглощения выдыхаемого пациентом углекислого газа. Адсорберы заполняются гранулами поглотителя углекислого газа, состоящими из оксида кальция (СаО). Эффективное поглощение углекислого газа длится в течение 150—250 мин. работы адсорбера, после этого использованный поглотитель заменяют новым. В настоящее время отдают предпочтение закрытому малопотоковому контуру в силу его эффективности и экономичности. Недостатками контуров такого типа являются: невозможность поддержания постоянной концентрации наркотических веществ во вдыхаемой смеси, так как их концентрация вдыхательном мешке не контролируется; необходимость использования адсорбера и связанная с этим пожаровзрыво- и химическая опасность контура, сложность стерилизации наркозного аппарата.
Анестезиологический инструментарий и приспособления
Ларингоскоп применяется в основном для интубации трахеи. Ларингоскоп состоит из двух частей: клинка-шпателя с лампочкой, расположенной на конце клинка, и рукоятки, в которую вкладываются электрические элементы питания. Существуют различные разновидности клинков, однако наиболее распространенными из них являются прямой и изогнутый.
Эндотрахеальные трубки Мегила предназначены для интубации трахеи, проведения эндотрахеального наркоза и искусственной вентиляции легких. Номер трубки соответствует ее утроенному внешнему диаметру в миллиметрах (международная шкала Шарьера). С помощью раздувной манжетки обеспечивается герметичное прилегание трубки к стенкам трахеи.Необходимый изгиб, облегчающий интубацию при короткой шее, кифозе, сколиозе, эндотрахеальной трубке придает специальный металлический проводник, который вводится внутрь трубки перед интубацией.
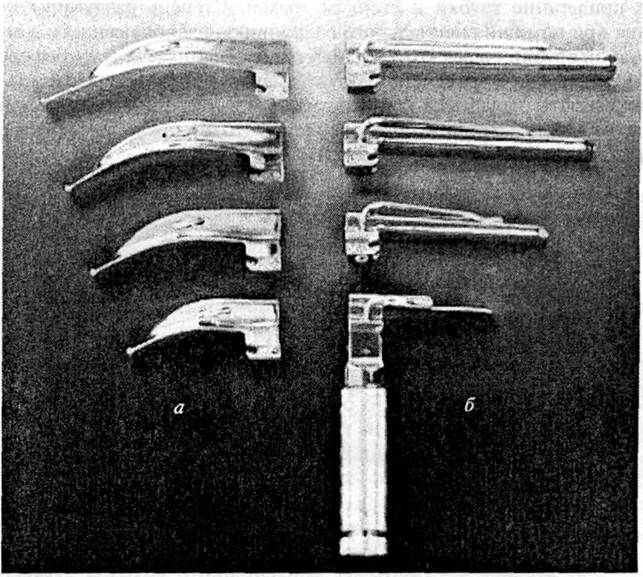

Рис. 20. Ларингоскопы: а — с изогнутым клинком; Рис. 21. Эндотрахеальные трубки Мегила
б — с прямым
Лицевые дыхательные маски используются для подачи пациенту кислорода, газонаркотической смеси, а также для проведения искусственной вентиляции легких. Для обеспечения герметичного прилегания маски к лицу пациента на ее лицевом конце имеется раздувная манжетка. Для фиксации маски применяют резиновую лямку — фиксатор.
К анестезиологическому инструментарию относится набор для венесекции или пункции подключичной и яремных вен, анестезиологические щипцы, дыхательные шланги, дыхательные и контрольные мешки, адаптер, нереверсивные дыхательные клапаны, тройники, коннекторы...
ИНГАЛЯЦИОННЫЙ НАРКОЗ
Ингаляционный наркоз — это вдыхание паров летучих анестетиков или наркотических газов. При введении анестезирующих паров или газов через маску, наркоз называется масочным; а через интубационную трубку — интубационным. При введении непосредственно в легкие через назофарингеальную трубку — назофарингеальным, непосредственно в трахею — эндотрахеальным, в главные бронхи — эндобронхиальным. Можно проводить вентиляцию легких и наркоз и через трахеостому.
Ингаляционный наркоз — распространенный вид общей анестезии. Основным преимуществом является хорошая управляемость глубиной и продолжительностью наркоза. Скорость введения в наркоз, его безопасность и скорость пробуждения различны при использовании разных ингаляционных анестетиков, они зависят от особенностей их поглощения и распределения в организме.
Глубина наркоза определяется значением напряжения анестетика в клетках центральной нервной системы и прямо зависит от его напряжения в крови. Если напряжение анестетика в крови быстро достигает необходимого уровня, то время введения в наркоз будет минимальным, а если медленно — то более длительным. В свою очередь напряжение анестетика в крови обратно пропорционально его растворимости.
Скорость насыщения анестетиком крови и тканей зависит от его альвеолярной концентрации, которая обуславливается концентрацией, создаваемой наркозным аппаратом, интенсивностью вентиляции легких и легочного кровотока. Если легочная патология отсутствует, оболочка альвеол не является препятствием для диффузии анестетика, поэтому парциальное давление газа в альвеолах и артериальной крови в этом случае одинаково.
Изменение интенсивности вентиляции легких существенным образом влияет на альвеолярную концентрацию ингаляционных анестетиков. Увеличение ее на фоне стабильного сердечного выброса приводит к повышению парциального давления анестетика в легочных альвеолах. При применении закиси азота и плохо растворимых в воде анестетиков только в течение первых минут их введения возникает существенная разность между парциальным давлением анестетика в альвеолах и крови. Увеличение интенсивности вентиляции легких в данном случае не снижает эту разность. При использовании анестетиков, хорошо растворимых в крови (эфира, галотана, энфлурана), разность между их парциальным давлением в альвеолах и крови остается значительной в течение продолжительного времени. Внезапное увеличение интенсивности вентиляции (например, при переходе с самостоятельного дыхания на искусственную вентиляцию легких) приводит к повышению парциального давления в легочных альвеолах и крови и резко углубляет наркоз. При наркозе эфиром увеличение интенсивности вентиляции от 2 до 8 л/мин приводит к тому, что парциальное давление паров эфира в альвеолах возрастает в 3 раза. При наркозе галотаном такое же изменение интенсивности вентиляции увеличивает парциальное давление анестетика в альвеолах в 2 раза.
Скорость достижения наркоза зависит от интенсивности кровотока в легких, которая обусловливается, в основном, объемом сердечного выброса. Увеличение интенсивности кровотока приводит к быстрому удалению анестетика из атьвеол и снижению его напряжения в крови и тканях, что в свою очередь вызывает уменьшение глубины наркоза. Чем большая растворимость препарата в крови, тем значительнее выражено влияние изменения объема сердечного выброса на его альвеолярную концентрацию, а, следовательно, и на напряжение препарата в крови. Уменьшение объема сердечного выброса с 18 до 2 л/мин при использовании галотана или эфира вызывает увеличение альвеолярной концентрации анестетика в 2—3 раза. В определенной степени влияют на напряжение анестетика в крови изменения соотношения интенсивности вентиляции к объему кровотока в легких. Нарушение вентиляции определенных отделов легких при сохраненном кровотоке, т. е. шунтирование крови в малом круге кровообращения способствует тому, что кровь, находящаяся в этом круге не насыщается анестетиком и, смешиваясь в легочных венах с кровью, уже прошедшей малый круг кровообращения, снижает напряжение анестетика. Это приводит к замедлению введения в наркоз.
Скорость достижения наркоза зависит от растворимости анестетика в крови, а наркотическая сила препарата большей частью зависит от его способности растворяться в жирах.
Объективным показателем наркотической силы анестетика является его минимальная альвеолярная концентрация, при которой у 50 % пациентов отсутствует реакция на болевые раздражители.
Ингаляционные анестетики
Закись азота
Закись азота (N20) — бесцветный газ, не имеющий запаха, при вдыхании оставляющий во рту сладковатым привкус, в 1,5 раза тяжелее воздуха, негорючий и взрывопожаробезопасный, невоспламеняющийся, однако поддерживающий горение даже в отсутствие кислорода (так как закись азота является слабым окислителем). При критической температуре (36,5°С) и атмосферном давлении закись азота переходит в жидкое состояние.Коэффициенты распределения закиси азота «кровь/газ» и «жир/газ» очень низкие, чем и объясняются небольшая скорость введения в наркоз и малая наркотическая сила препарата.
Действие закиси азота на организм. Закись азота — индифферентный газ, который в неизмененном виде выделяется из организма, главным образом, легкими. В концентрациях, не превышающих 70 об%, она не оказывает вредного влияния на функцию жизненно важных органов. Препарат не угнетает гемодинамику, газообмен, не влияет на функцию печени, почек, в незначительной мере стимулирует функцию симпатоадреналовой системы. Под действием закиси азота происходят незначительные изменения в формуле крови в виде увеличения количества полиморфноядерных клеток и лимфоцитов. При продолжительном применении этого анестетика отмечается угнетение функции костного мозга.
Показания к применению препарата. Однокомпонентный наркоз закисью азота из-за его недостаточной анестетической мощности и возбуждения при его проведении применяется только для анестезии при болезненных манипуляциях, родорозрешении, в стоматологии и в амбулаторно-поликлинической практике. Закись азота широко применяется в качестве одного из компонентов комбинированного наркоза в сочетании с анальгетиками, миорелаксантами и бензодиазепинами.
Методика проведения и клиническая картина наркоза закисью азота. Наркоз этим анестетиком можно проводить с помощью любого наркозного аппарата, имеющего дозиметры для закиси азота и кислорода. Как правило, используют полузакрытый или полуоткрытый контур. Снижение давления газа происходит в редукторе. При прохождении через него закиси азота водяной пар, содержащийся в ней в незначительном количестве, конденсируется, и вода может замерзнуть, что приводит к постепенному прекращению подачи закиси азота. Это связано с тем, что испарение жидкости закиси азота сопровождается поглощением тепла, и температура ее может снизиться до точки замерзания воды (0°С). Этого можно избежать, если воспользоваться специальным редуктором или согреть грелкой место его соединения с баллоном. При наркозе закисью азота можно использовать поглотитель углекислоты.
Учитывая опасность гипоксии в результате неточной дозировки, не рекомендуется применять смесь, содержащую более 66% закиси азота, т. е. в соотношении с кислородом более 2:1 (6 л N2O и 2 л O2). Маску необходимо плотно прикладывать к лицу пациента, чтобы газонаркотическая смесь не смешивалась с атмосферным воздухом. Прекращение наркоза осуществляется медленным снижением концентрации анестетика. После прекращения подачи закиси азота необходимо в течение 4—5 мин пациенту ингалировать чистый кислород. Если сразу прекратить подачу кислорода, закись азота быстро диффундирует из крови в альвеолы и, смешиваясь с атмосферным воздухом, снижает альвеолярную концентраций кислорода ниже нормы. Возникает так называемая диффузная гипоксия.
Стадия аналгезии достигается при ингаляции 50—66% закиси азота, т. е. при использовании ее с кислородом в соотношении 1:1 или 2:1. При увеличении концентрации закиси азота до 75% у ослабленных пациентов, рожениц и после усиленной премедикации транквилизирующими, нейролептическими и анальгетическими препаратами удается достичь лишь первого уровня хирургической стадии наркоза. При использовании таких концентраций возможно выполнение небольших оперативных вмешательств, болезненных лечебных и диагностических манипуляций, которые не нуждаются в мышечной релаксации.
Преимущества закиси азота: 1) взрывопожаробезопасность; 2) отсутствие раздражающего действия на дыхательные пути; 3) введение и выведение из наркоза быстрое и приятное для пациента; 4) выраженный анальгетический эффект; 5) отсутствие отрицательного действия на основные жизненно важные функции организма и паренхиматозные органы; 6) сравнительно невысокая стоимость.
Недостатки закиси азота: 1) незначительная анестетическая мощность и часто невозможность достичь хирургической стадии наркоза и мышечного расслабления; 2) возбуждение при ее использовании, особенно у детей с лабильной психикой и у лиц, злоупотребляющих алкоголем; 3) угнетение при продолжительном использовании функции спинного мозга, развитие агранулоцитоза, миелопатии.
Галотан
Галотан (фторотан, флюотан, наркотан) — бесцветная прозрачная жидкость со специфическим запахом. Препарат выпускается в темных флаконах с добавлением стабилизатора (тимол), так как под действием света он разлагается. Галотан не взрывается и не воспламеняется в смеси с воздухом, закисью азота и кислородом, не разлагается под действием едкого натра и окиси кальция, что позволяет использовать его в наркозно-дыхательных аппаратах с химическими адсорбентами.
Большая часть галотана выделяется легкими, а 15—20% метаболизируется в организме до трихлоруксусной кислоты и бромистого водорода и выделяется почками.
Действие галотана на организм. Галотан — сильнодействующее наркотическое вещество, в 50 раз сильнее, чем закись азота. Препарат не раздражает дыхательные пути, угнетает саливацию и секрецию слюнных и бронхиальных желез, расширяет бронхи, угнетает гортанные и глотательные рефлексы. Из организма выводится быстро. После пробуждения у пациента нередко наблюдается дрожание и озноб, в 2—6% случаев — рвота.
Галотан угнетает дыхание, непосредственно действуя на дыхательный центр и вызывая релаксацию дыхательных мышц, снижает потребление организмом кислорода, что приводит к развитию газового ацидоза, нередко сочетаясь с метаболическим.Галотан оказывает прямое депрессивное действие на сократительную функцию миокарда, что выражается в снижении сердечного выброса. Депрессия миокарда и ганглиоблокирующий эффект, вызываемые препаратом, снижают артериальное давление на 10—20% от начального. Галотан стимулирует центр блуждающего нерва и замедляет пульс. Нередко при наркозе этим веществом возникают желудочковые экстрасистолы. Препарат сенсибилизирует сердце к катехоламинам, в связи с чем при развитии артериальной гипотензии во время галотанового наркоза нельзя использовать адреномиметики.
Учитывая отрицательное влияние на кровоток печени и его метаболизм в печени, не следует применять в отношении пациентов с патологией печени.Нефротоксический эффект галотан не оказывает, хотя во время такого наркоза наблюдается заметное снижение диуреза, вызванное уменьшением интенсивности почечного кровотока. Галотан расслабляет миометрий и легко проникает через плацентарный барьер.
Показания к применению препарата. Масочный способ наркоза галотаном применяется для обезболивания при кратковременных оперативных вмешательствах на конечностях, органах брюшной полости, в малой гнойной хирургии и травматологии. Препарат широко применяется для усиления действия закиси азота. Показан пациентам с сопутствующей бронхиальной астмой, артериальной гипертензией. Можно применять при операциях на легких.
Противопоказания: заболевания печени, почек, гиповолемия, выраженная сердечная недостаточность, артериальная гипотензия, недостаточность функции коры надпочечников.
Методика проведения и клиническая картина наркоза галотаном. Учитывая малый терапевтический диапазон действия этого анестетика, его следует применять только в наркозно-дыхательных аппаратах со специальными испарителями, расположенными вне системы циркуляции газов. Сначала пациенту подают кислород через маску, потом включают испаритель галотана и в течение 2—3 мин его концентрацию в газонаркотической смеси постепенно повышают до 2—3 об%. После введения в наркоз концентрацию препарата уменьшают до 1 — 1,5 об%. Введение в наркоз происходит в течение 5—7 мин без удушья и других неприятных ощущений, при этом сохраняется реакция зрачков на свет, наблюдается незначительное учащение дыхания и замедление пульса. Период введения в наркоз продляется у возбудимых пациентов и лиц, злоупотребляющих алкоголем.
Хирургическую стадию наркоза галотаном разделяют на три уровня. При первом уровне (концентрация анестетика в крови 0,12—0,15 г/л) у пациента исчезают конъюнктивальные рефлексы и прекращаются движения глазных яблок; зрачки сужаются и перестают реагировать на свет. Характерная особенность этого уровня — расслабление мышц верхних и нижних конечностей, жевательных мышц, незначительное снижение артериального давления, уменьшение глубины дыхания и интенсивности альвеолярной вентиляции. При втором уровне (концентрация препарата в крови 0,15—0,19 г/л) исчезает реакция зрачков на свет, происходит дальнейшее снижение тонуса исчерченных мышц (сохраняется лишь тонус мышц верхней части живота), замедляется пульс, заметно снижается артериальное давление, а также вентиляция легких, хотя частота дыхания нарастает, возникает гиперкапния, поэтому иногда необходимо проводить вспомогательную вентиляцию легких. Дальнейшее углубление наркоза (до третьего уровня) опасно, так как при нем развиваются угрожающая гипотензия, происходит угнетение дыхания, наступает газовый и метаболический ацидоз, нарушается кровообращение во внутренних органах. Вместе с тем даже при глубоком наркозе галотаном кожа и видимые слизистые оболочки остаются розовыми. Это объясняется способностью препарата расширять периферические сосуды и улучшать периферическое кровообращение.
Пробуждение после наркоза галотаном протекает гладко, обычно без возбуждения, рвота возникает редко, сознание восстанавливается через 5—10 мин.
Преимущества галотана: 1) взрывопожаробезопасность; 2) можно использовать при высоких концентрациях кислорода в газонаркотической смеси; 3) введение и выведение из наркоза быстрое и приятное для пациента; 4) обеспечивает хорошую релаксацию мышц; 5) сдерживает секрецию слюнных и бронхиальных желез; 6) вызывает бронходилатационный эффект; 7) химически стабилен.
Недостатки галотана: 1) вызывает торможение активности симпатоадреналовой системы; 2) обладает малой терапевтической широтой, в связи с чем галотан нельзя применять без специального испарителя; риск передозировки высок; 3) оказывает выраженное депрессивное действие на миокард и дыхательную систему; 4) повышает чувствительность сердца к катехоламинам и вызывает аритмию; 5) ухудшает кровоток в печени, повышает вероятность нарушения функции печени при продолжительном и повторном применении; 6) вызывает озноб, метаболический ацидоз в послеоперационный период; 7) повышает внутричерепное давление; 8) при длительном наркозе оказывает токсическое действие на персонал операционной.
Перечисленные отрицательные эффекты, оказываемые галотаном, значительно ограничивают его применение в современной анестезиологической практике.
Изофлуран
Изофлуран (форан) —это бесцветная жидкость с резким эфирным запахом, не воспламеняющаяся и не образующая взрывчатых смесей с воздухом. Отличается высокой химической стойкостью. Изофлуран имеет малую растворимость в крови и высокую — в жирах. Это обуславливает быстрое введение в наркоз и быстрое пробуждение пациента при использовании анестетика.
Методика проведения и клиническая картина наркоза изофлураном. Учитывая раздражающее действие анестетика на дыхательные пути, для введение в наркоз его не используют.
Преимущества изофлурана: 1) способствует хорошей миорелаксации; 2) не оказывает угнетающее действие на гемодинамику и газообмен (за исключением случаев передозировки); 3) аналгезия после такого наркоза непродолжительная, но ярко выраженная.
Недостатки изофлурана: 1) вызывает тахикардию и повышенную кровоточивость; 2) имеет резкий запах; 3) при высоких концентрациях вдыхаемой газонаркотической смеси приводит к дилатации венечных сосудов с возможным развитием синдрома коронарного обкрадывания.
Севофлуран
Севофлуран (севоран) — летучий анестетик. Отсутствие резкого запаха и способность быстро увеличивать минутный объем альвеолярной вентиляции делают севофлуран оптимальным для индукции анестезии, а низкое давление его насыщенного пара позволяет использовать при наркозе стандартные испарители, расположенные вне контура. Негорюч.
Противопоказания: тяжелая гиповолемия, риск возникновения злокачественной гипертермии, внутричерепная гипертензия.
Преимущества севофлурана: 1) взрывопожаробезопасность; 2) вызывает выраженный анальгетический эффект; 3) обеспечивает хорошую миорелаксацию; 4) при вдыхании нет неприятных ощущений.
Недостатки севофлурана: 1) при контакте с химическим адсорбентом в адсорбере образует нефротоксические продукты; 2) высокая стоимость, обуславливающая использование при наркозе закрытого контура.
Ксенон
Ксенон относится к газообразным средствам для наркоза. Не имеет запаха и цвета, не горит и не поддерживает горение (так как является инертным газом), практически нерастворим в воде и в водных растворах и поэтому быстро выделяется из организма легкими. Низкий коэффициент распределения ксенона в системе «кровь/газ» позволяет достигнуть быстрого наркотического эффекта при его применении.
Препарат вызывает минимальные гемодинамические эффекты, не влияет на сократительную функцию миокарда и незначительно снижает частоту сердечных сокращений. Таким образом, ксенон можно применять в отношении пациентов с гиповолемией и шоком. При анестезии ксеноном сохраняется наиболее интенсивное регионарное кровообращение в мозге, печени, почках и кишечнике, что не наблюдается при использовании других анестетиков.Ксенон снижает частоту дыхания и увеличивает дыхательный объем. Низкая растворимость препарата в крови может вызвать диффузную гипоксию, если после завершения анестезии не заменить его чистым кислородом.Имеются данные о защитных свойствах ксенона в отношении головного мозга и миокарда.
