Синдром длительного раздавливания
Синдром длительного раздавливания – развивается у пострадавших, находящихся под завалами, в результате длительного (4-8 часов) раздавливания мягких тканей обломками зданий, землей или другими предметами.
При синдроме длительного раздавливания на организм человека воздействуют несколько патологических факторов:
- болевое раздражение и психоэмоциональный фактор;
 - травматическая токсемия, вызванная всасыванием продуктов распада размозженных тканей; она является причиной развития острой почечной недостаточности;
- травматическая токсемия, вызванная всасыванием продуктов распада размозженных тканей; она является причиной развития острой почечной недостаточности;
- плазма - и кровопотеря, усугубляющие явления шока и острой почечной недостаточности;
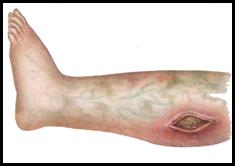
Основные симптомы синдрома длительного раздавливания проявляются сразу после устранения компрессии и восстановления кровообращения в конечности. Из разрушенных тканей в кровь поступают миоглобин, калий, креатинин, продукты распада тканей. Развиваются токсемия, токсический шок, острая почечная недостаточность. Нарастает плазмопотеря за счет пропотевания плазмы в ткани поврежденной области и их отека. Плазмопотеря приводит к сгущению крови и ухудшению микроциркуляции. Разрушенный миоглобин тканей оседает в почечных канальцах, вызывая миоренальный синдром – развитие почечной недостаточности. Тяжесть клинического течения синдрома длительного раздавливания напрямую зависит от длительности компрессии и масштабов разрушения тканей.
Различают 4 стадии (формы) синдрома длительного сдавления:
1. Легкая форма – сдавление сегмента конечности в течение 3-4 часов.
Характерные признаки:
· Легкие нарушения гемодинамики;
· Отсутствие ОПН;
· Смерть редко;
2. Средняя форма – сдавление нескольких сегментов или всей конечности в течение
3-4 часов.
Характерные признаки:
· Выраженные нарушения гемодинамики;
· ОПН;
· Отек в зоне сдавления;
· Смертность 30%
3. Тяжелая форма – сдавление одной или двух конечностей более 4-7 часов;
Характерные признаки:
· Тяжелые нарушения гемодинамики;
· Тяжелые нарушения дыхания;
· Шок;
· Тяжелая форма ОПН;
· Смертность составляет 70%;
4. Крайне тяжелая форма – сдавление двух и более конечностей, таза и других органов течение 8 часов и более;
Характерные признаки:
· Развивается тяжелый и необратимый шок;
· Тяжелейшая форма ОПН;
· Выживаемость крайне редко.
Клинические проявления СДР делятся на четыре периода:
1. Первый (ранний) период – длится до трех суток;
Характерные признаки:
· Токсический шок, ОДН, снижение диуреза;
· Конечность отечная, кожа бледная с багровыми участками и геморрагическими пузырями;
· Боли в конечности и пояснице,
· Моча лаковая или красная (миоглобин);
2. Второй период – промежуточный;
Характерные признаки:
· ОПН, уремия (на первом месте), анурия;
· Сильные боли в пояснице;
· Уремический отек головного мозга;
· Пневмонии, острые инфаркты миокарда;
· Отек конечности начинает спадать, боль уменьшается;
· Некрозы кожи и глубоколежащих тканей; образуются обширные гнойные раны; может развиться сепсис;
3. Третий период – поздний;
Характерные признаки:
· Разрешение ОПН, восстановление диуреза и исчезновение отеков конечности;
· Закрываются раны естественно или оперативно;
· Улучшается общее состояние;
4. Четвертый период – остаточных явлений;
Характерные признаки:
· Атрофия мышц;
· Контрактуры суставов;
· Невриты, хронические остеомиелиты, артриты.
При синдроме длительного раздавливания смерть может наступить в любом периоде болезни!
Помощь пострадавшему направлена на решение следующих задач:
- устранение травмирующего фактора;
- устранение дыхательных нарушений;
- остановка кровотечения;
- устранение боли и психоэмоционального возбуждения;
- уменьшение поступления токсинов в кровь из размозженных тканей;
- восстановление ОЦК и коррекция ацидоза;
- надежная иммобилизация конечности;
- обеспечение быстрой и безопасной эвакуации.
Вся помощь подразделяется на два этапа:
 Первый этап оказания помощи – в процессе извлечения:
Первый этап оказания помощи – в процессе извлечения:
- освободить голову или верхнюю часть туловища;
- оценить состояние, ориентируясь на жалобы пострадавшего и внешние
-
 признаки (цвет кожи и слизистых оболочек, характер пульсации на сонных артериях, сухость или влажность языка и слизистой губ, сознание);
признаки (цвет кожи и слизистых оболочек, характер пульсации на сонных артериях, сухость или влажность языка и слизистой губ, сознание); -
 оценить функцию дыхания, если нарушено дыхание, необходимо освободить верхние дыхательные пути, ввести воздуховод, при необходимости проводить ИВЛ;
оценить функцию дыхания, если нарушено дыхание, необходимо освободить верхние дыхательные пути, ввести воздуховод, при необходимости проводить ИВЛ; - обезболить и постараться снять психоэмоциональное напряжение;
- в момент освобождения конечности наложить резиновый жгу выше места сдавления.
Второй этап – сразу после извлечения:
1. осмотреть конечность, при наличии полного размозжения тканей жгут оставить;
2. ослабить жгут, при отсутствии кровотечения из крупных сосудов жгут снять, при возникшем кровотечении вновь наложить жгут;
3. наложить асептические повязки на раны и выполнить тугое бинтование (эластичным бинтом) от периферии к центру, от кончиков пальцев вверх;
4. провести транспортную иммобилизацию конечности;
5. охладить конечность;
6. провести простейшие противошоковые мероприятия (укрыть от холода - согреть, обезболить, дать щелочное питье, по возможности подать кислород);
7. срочно эвакуировать в положении лежа на носилках; при отсутствии сознания – в устойчивом боковом положении, контролировать и поддерживать проходимость дыхательных путей (с введенным воздуховодом).
