Активация СНС и повышение частоты сердечных сокращений, как предикторы ССЗ и смертности
Анатомия и физиология СНС
Вегетативная нервная система является частью нервной системы и состоит из центральной и периферической частей. Центральную часть образуют сегментарно расположенные центры в спинном мозгу и вышестоящие центры в стволе головного мозга. В подбугорковой области продолговатого мозга находятся дыхательный и сосудодвигательный центры, а также центры ускорения и замедления сердечной деятельности, рвоты, кашля, терморегуляции, регуляции сахара в крови, липидного и водного обмена, половых функций и т.д. Все вегетативные функции координирует кора головного мозга.
Периферические вегетативные нервы прерываются на своем пути в вегетативных ганглиях, при этом преганглионарные волокна, берущие начало в центральной нервной системе (ЦНС), оканчиваются в одном из вегетативных ганглиев. Периферические вегетативные нервы делят на симпатические и парасимпатические. Симпатическая (адренергическая) и парасимпатическая (холинергическая) системы функционально дополняют друг друга. Для поддержания нормальной вегетативной функции организма абсолютно необходимо наличие обеих систем, при этом холинергическая система поддерживает процессы ассимиляции – накопления энергии, тогда как адренергическая система поддерживает процессы диссимиляции – освобождения энергии. Если организм находится в состоянии покоя и восстановления, преобладает холинергический тонус, если же организм работает, то преобладает тонус адренергический. Эфферентные волокна СНС развиваются в эмбриогенезе из нейрональных структур продолговатого мозга, так называемых вазомоторных центров (рис.1).
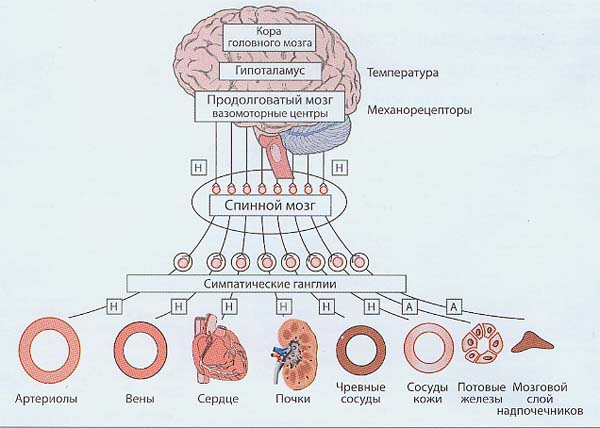
Рис. 1. Структура симпатической нервной системы (Wenzel R.R. et al., 2000): А- ацетилхолин (медиатор всех преганглионарных, а также постганглионарных волокон, иннервирующих потовые железы и мозговое вещество надпочечников); Н – норадреналин (медиатор постганглионарных волокон, за исключением иннервирующих потовые железы и мозговое вещество надпочечников)
Сигналы от ЦНС поступают к рабочим (эффекторным) органам через два последовательно расположенных нейрона, которые соединяются в ганглиях (узлах) на уровне спинного мозга. Миелинизированные аксоны преганглионарных нейронов СНС, расположенных в боковых рогах шейных и грудных сегментов спинного мозга, соединяются с постганглионарными нейронами в паравертебральных симпатических и превертебральных ганглиях. Медиатором преганглионарных нейронов является ацетилхолин, активизирующий никотиновые рецепторы (Н-холинорецепторы), а медиатором постганглионарных нейронов СНС, которые соединяются с рецепторами на эффекторных органах, является норадреналин.
Катехоламины – адреналин, норадреналин и допамин синтезируются и поступают в кровоток из мозгового слоя надпочечников. Симпатическая активация сопровождается вазоконстрикцией периферических сосудов вследствие активации α1- адренорецепторов на гладкомышечных клетках, тогда как эффекты СНС на сердце опосредованы ß1-адренорецепторами. Соотношение ß1/ß2-адренорецепторов в миокарде левого желудочка состовляет у здоровых лиц 80/20, в то время как у больных с выраженной ХСН – 60/40. α2 – Адренорецепторы играют второстепенную роль в симпатической регуляции сердечно-сосудистой системы. Вместе с тем, α2-адренорецепторы в сосудистом эндотелии моделируют адренергическую вазоконстрикцию (2).
СНС взаимодействует с ренин-ангиотензин-альдостероновой системой (РААС) и эндотелием сосудов. Ангиотензин II (АII) влияет на высвобождение и обратный захват норадреналина посредством связывания с пресинаптическими рецепторами постганглионарных волокон (3), а также стимулирует СНС, воздействуя на центральные механизмы регуляции (4). В тоже время стимуляция ß1-адренорецепторов юкстагломерулярного аппарата клубочков почек приводит к увеличению синтеза ренина и активации РААС, в результате чего повышается АД, а также происходит задержка натрия и воды в организме (5).
Как известно тромбоциты имеют ß1 – адренорецепторы, стимуляция которых может приводить к их агрегации и образованию тромба. Повышенная активность СНС участвует также в развитии и прогрессировании атеросклеротического процесса (6). В эксперименте показано, что адреналин и норадреналин вызывают атеросклероз даже при отсутствии повышения уровня АД и общего холестерина (7). Гиперактивность СНС играет ключевую роль в развитии метаболического синдрома, который характеризуется сочетанием высокого АД и нарушением метаболизма глюкозы и липидов (8,9).
Активация СНС и повышение частоты сердечных сокращений, как предикторы ССЗ и смертности
Главные эффекторы СНС – катехоламины играют существенную роль в развитии ССЗ и их осложнений. Гиперактивность СНС, сопровождающаяся увеличением частоты сердечных сокращений (ЧСС) и повышением уровня норадреналина в плазме крови, является важным фактором риска развития ССЗ, а также предиктором сердечно-сосудистой и общей смертности (10-12). С возрастом активность СНС увеличивается и это происходит независимо от наличия заболевания (13). Повышенная активность СНС играет существенную роль не только в возникновении ишемии миокарда вследствие рефлекторной тахикардии и коронарной вазоконстрикции, но и в развитии АГ, резистентности к инсулину, возрастании коронарного риска (14,15).
Исследования второй половины ХХ века выдвинули концепцию так называемых «факторов риска» и показали их прогностическое значение для таких казалось бы различных заболеваний, как ИБС, АГ, ХСН, цереброваскулярные болезни. Убедительно доказана связь этих заболеваний с дислипидемией, курением, ожирением центрального типа, сахарным диабетом. Однако в этом общепринятом перечне факторов риска отсутствует такой показатель, как ЧСС, который принимается во внимание только при развитии ХСН, тиреотоксикозе, шоке, врожденных и приобретенных пороках сердца, тахиаритмиях и др. Следовательно, о ЧСС вспоминают при наличии сердечно-сосудистой патологии, тогда как этот показатель никак не оценивается у здоровых лиц и у лиц, не предъявляющих каких-либо жалоб со стороны сердечно-сосудистой системы.
Хорошо известно, что мелкие животные имеют высокую ЧСС в покое и небольшую продолжительность жизни, а крупные животные, наоборот, обладают большей продолжительностью жизни при меньшей ЧСС. Высказывается мнение, что тотальное число сердечных сокращений составляет около 3 млрд, несмотря на различие в продолжительности жизни разных животных (16).Эти наблюдения в приложении к клинической практике позволяют предположить, что невысокая ЧСС в покое ассоциируется с увеличением продолжительности жизни, тогда как высокая ЧСС может сочетаться со снижением общей выживаемости лиц с уже имеющимися ССЗ.
Истинные патофизиологические механизмы влияния невысокой ЧСС на заболеваемость и продолжительность жизни не известны. Установлено, что ЧСС оказывает прямое влияние на скорость метаболических процессов и тесно связана с физической активностью (17). Выявлена зависимость между ЧСС и скоростью метаболизма, а также массой тела (18). Если ЧСС является ключевой детерминантой скорости метаболизма, то вполне логичным может выглядеть предположение о взаимосвязи ЧСС и ожидаемой продолжительности жизни среди животных (включая человека).
Клинические данные последних десятилетий продемонстрировали наличие существенной связи между ЧСС и смертностью у пациентов с ИБС и АГ, позволяющую предположить аналогичную тенденцию в популяции в целом (19). Прогностическое значение ЧСС было показано в крупных эпидемиологических исследованиях, в частности, в Фрамингемском и исследовании Goteborg, которые подтвердили взаимосвязь между риском внезапной смерти и стойким повышением ЧСС (20,21).
При изучении влияния уровня ЧСС в покое на общую и сердечно-сосудистую смертность при хронической ИБС в течение 15 лет наблюдения установлено, что пациенты с более высокой ЧСС имели достоверно больший уровень общей и сердечно-сосудистой смертности в сравнении с пациентами с низкой ЧСС. Показано, что уровень ЧСС в покое больше 80-85 в1мин не является нормальным (22). Выявлена тесная корреляционная связь между высокой ЧСС в покое и риском внезапной смерти не только у пациентов с ССЗ, но и у предположительно здоровых людей (23). В Парижском проспективном исследовании 5713 мужчин без признаков заболевания в возрасте 42-53 лет показано, что риск сердечной смертности при более высокой ЧСС был в 3,5 раза выше, чем при более низкой ЧСС (24).
Стратификация риска является крайне важной для оценки прогноза у пациентов с умеренным и высоким риском развития ССЗ, в связи с чем постоянно предпринимаются попытки интегрировать различные показатели в удобную для практического использования модель. Недавно Европейское сообщество кардиологов разработало шкалу SCORE, в которой в качестве факторов риска учитывается возраст, пол, курение, уровень систолического АД и общего холестерина. К сожалению, в шкалу SCORE даже в качестве вероятного фактора риска не был включен такой показатель, как ЧСС в покое (25).
Между тем, достоверно установлена предсказательная ценность ЧСС в отношении ССЗ в общей популяции, у больных, перенесших инфаркт миокарда или страдающих АГ, причем подобная связь не зависит от других факторов риска развития атеросклероза (26-28). Именно поэтому ЧСС, как фактор риска, включена в 2007 году в новые Европейские рекомендации по профилактике ССЗ в клинической практике наряду с такими традиционными факторами риска, как АГ и диабет (29). В настоящее время за целевое значение принимается ЧСС 55-60 в 1 мин и поэтому для улучшения прогноза пациентам с ЧСС, превышающей этот уровень, необходимо проводить пульсурежающую терапию. ЧСС является ключевым фактором, определяющим потребление миокардом кислорода (снижение ЧСС благоприятно повышает ишемический порог), а также время диастолического наполнения, что приводит к увеличению коронарного кровотока. ЧСС может быть важным фактором в патогенезе коронарного атеросклероза – в эксперименте подтверждено прямое противоатерогенное действие снижения ЧСС (30).
Высокая ЧСС в покое отражает повышенную активность СНС или сниженную вагусную активность, или оба эти нарушения. В эксперименте показано, что эти изменения вызывают снижение порога фибрилляции желудочков и могут приводить к повышению ССЗ и смертности (31). Более высокая ЧСС может указывать на плохое физическое развитие и плохое общее состояние здоровья. При низком уровне физического развития отмечается более высокая коронарная и сердечно-сосудистая смертность. ЧСС в покое, как правило, выше у людей со слабым физическим развитием и с плохим общим состоянием здоровья.
Все нейрогормональные системы, включая СНС, обладают двояким эффектом: защитным – функциональным, компенсаторным, адаптационным и разрушающим – пролиферативным, дезадаптационным, приводящим к срыву компенсации. Роль активации СНС при естественном течении ССЗ можно охарактеризовать как «хорошую» (компенсация), «плохую» (декомпенсация) и «фатальную» (смерть). «Хорошие» функциональные свойства позволяют поддерживать состояние компенсации, «плохие» - пролиферативные, наоборот, ведут к декомпенсации, а «фатальные» проявляются развитием фиброза, декомпенсации, желудочковых аритмий и летальным исходом.
Выявление факторов риска развития ССЗ и ХСН, современное понимание их патогенеза и естественного течения, использование более информативных методов оценки патоморфологических и патофизиологических нарушений сердца привели к формированию и введению понятия сердечно-сосудистого континуума (рис.2).
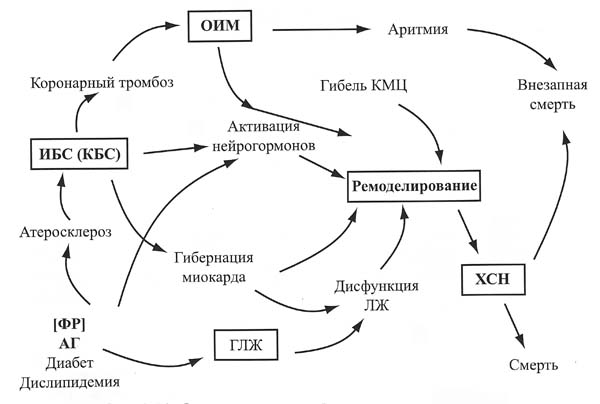
Рисунок 2. Схема сердечно-сосудистого континуума.
Сердечно-сосудистый континуум – единый механизм дерегуляции, включающий все патофизиологические процессы, приводящие от факторов риска к болезни, ремоделированию, дилатации левого желудочка, формированию ХСН и смерти. Суть феномена заключается в том, что такие факторы риска как АГ, сахарный диабет, дислипидемия, через гипертрофию и дилатацию левого желудочка, либо через развитие атеросклероза, ИБС, острого инфаркта миокарда приводят к гибели и гибернации кардиомиоцитов, активации тканевых и циркулирующих нейрогормонов и в результате к ремоделированию сердца и формированию ХСН (32). В свою очередь, ХСН приводит или к смерти от нарастающей декомпенсации, или через жизненно опасные тахи- и брадиаритмии к внезапной смерти таких тяжело больных. Важной особенностью сердечно-сосудистого континуума является то, что с определенного этапа поражения сердца прогрессирование ХСН происходит по общим закономерностям, практически не зависящим от этиологии заболевания.
В прогрессировании дисфункции и ремоделировании миокарда при ССЗ и ХСН значительная роль принадлежит повышению активности таких нейрогормональных систем, как СНС и РААС (рис.3).
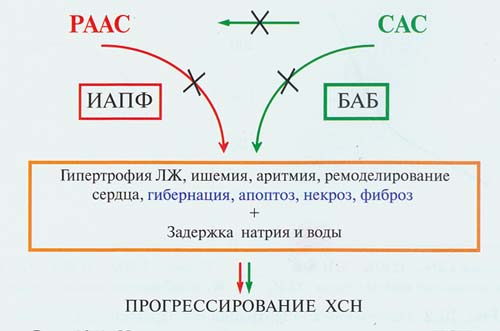
Рисунок 3. Нейрогормональная модель патогенеза ХСН, как исхода различных ССЗ (крестиками показаны возможные места блокады).
Так, постоянная активность СНС может привести к развитию гипертрофии левого желудочка, ишемии миокарда, тахи – и брадиаритмий, гибели кардиомиоцитов вследствие некроза и апоптоза, «засыпанию» или гибернации оставшихся в живых кардиомиоцитов, возникновению участков фиброза, а также вызвать нарушения метаболизма липидов и глюкозы. Кроме того, главный эффектор СНС- норадреналин способствует повышению активности
РААС. Учитывая то, что постоянная активация СНС и повышенная ЧСС являются предикторами ССЗ, общей и сердечно-сосудистой смертности, снижение этих патоморфологических и патофизиологических воздействий с помощью таких нейрогормональных модуляторов, как бета-адреноблокаторы (ББ), может иметь благоприятное прогностическое значение.
