Метаплазия: виды, морфологическая характеристика, клиническое значение, роль в канцерогенезе.
Метаплазия(от греч. metaplasso - превращать) - переход одного вида ткани в другой, родственный ей вид. Метаплазия чаще встречается в эпителии и соединительной ткани, реже - в других тканях. Переход одной ткани в другую наблюдается строго в пределах одного зародышевого листка и развивается при пролиферации молодых клеток (например, при регенерации, новообразованиях). Метаплазия всегда возникает в связи с предшествующей пролиферацией недифференцированных клеток, т.е. является непрямой. Не следует принимать за метаплазию гетеротопию или гетероплазию, когда эпителий появляется не на обычном месте вследствие порока развития.
Метаплазия эпителия чаще всего проявляется в виде перехода призматического эпителия в ороговевающий плоский (эпидермальная, или плоскоэпителиальная, метаплазия). Она наблюдается в дыхательных путях при хроническом воспалении, при недостатке витамина А, в поджелудочной, предстательной, молочной и щитовидной железах, в придатке яичка при воспалении и гормональных воздействиях. Метаплазия начинается с размножения камбиальных клеток, дифференцирующихся в направлении не призматического, а многослойного плоского эпителия. Переход многослойного неороговевающего плоского эпителия в цилиндрический носит название прозоплазии. Возможна метаплазия эпителия желудка в кишечный эпителий (кишечная метаплазия или энтеролизация слизистой оболочки желудка), а также метаплазия эпителия кишки в желудочный эпителий (желудочная метаплазия слизистой оболочки кишки).
Метаплазия эпителия может быть фоном для развития раковой опухоли.Метаплазия, это этап канцерогенеза, предшествующий опухоли (ее еще нет)
В 1965 году Lauren описал два гистологических подтипа рака желудка, интестинальный и диффузный. Интестинальный тип чаще встречается преимущественно у пожилых лиц и поражает дистальные отделы желудка. В возникновении этого гистологического подтипа рака желудка большую роль играет метаплазия являющаяся исходом хронического воспаления обусловленного экзогенными факторами.
Рак желудка может возникать без предшествующей метаплазии, и последовательность, согласно которому атрофический гастрит ведет к возникновению метаплазии, метаплазия к дисплазии, а дисплазия к раку, является не столь безусловной, после того, как была установлена роль инфекции Helicobacter pylory в патогенезе рака желудка.
Метаплазия соединительной ткани с образованием хряща и кости встречается в рубцах, в стенке аорты (при атеросклерозе), в строме мышц, в капсуле заживших очагов первичного туберкулеза, в строме опухолей. Во всех этих случаях образованию хрящевой и костной ткани предшествует выраженная в разной степени пролиферация молодых клеток соединитель- ной ткани, дифференцирующихся в направлении хондро- и остеобластов.
Своеобразным видом метаплазии является миелоидная метаплазия селезенки, лимфатических узлов, возникновение очагов внекостномозгового кроветворения
Липидозы: причины, патогенез, морфогенез, клинико-морфологическая характеристика, методы диагностики, исходы. Жировые изменения миокарда, печени, почек
Паренхиматозные жировые дистрофии (липидозы)
Общие сведения
Дистрофия (от греч. dys - нарушение и trophe - питаю) - сложный патологический процесс, в основе которого лежит нарушение тканевого (клеточного) метаболизма, ведущее к структурным изменениям. Поэтому дистрофии рассматриваются как один из видов повреждения.
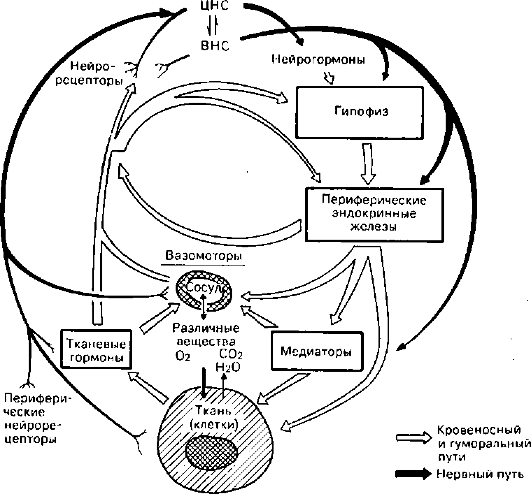
Механизмы регуляции трофики (по М.Г. Балш)
В цитоплазме клеток содержатся в основном липиды, которые образуют с белками сложные лабильные жиробелковые комплексы - липопротеиды. Эти комплексы составляют основу мембран клетки. Липиды вместе с белками являются составной частью и клеточных ультраструктур. Помимо липопротеидов, в цитоплазме встречаются и нейтральные жиры, которые представляют собой сложные эфиры глицерина и жирных кислот.
Для выявления жиров используют срезы нефиксированных замороженных или фиксированных в формалине тканей. Гистохимически жиры выявляются с помощью ряда методов: судан III и шарлах окрашивают их в красный цвет, судан IV и осмиевая кислота - в черный, сульфат нильского голубого окрашивает жирные кислоты в темно-синий цвет, а нейтральные жиры - в красный.
С помощью поляризационного микроскопа можно дифференцировать изотропные и анизотропные липиды, последние дают характерное двойное лучепреломление.
Нарушения обмена цитоплазматических липидов могут проявляться в увеличении их содержания в клетках, где они обнаруживаются и в норме, в появлении липидов там, где они обычно не встречаются, и в образовании жиров необычного химического состава. Обычно в клетках накапливаются нейтральные жиры.
Паренхиматозная жировая дистрофия встречается наиболее часто там же, где и белковая, - в миокарде, печени, почках.
В миокардежировая дистрофия характеризуется появлением в мышечных клетках мельчайших жировых капель (пылевидное ожирение). При нарастании изменений эти капли (мелкокапельное ожирение) полностью замещают цитоплазму. Большинство митохондрий при этом распадается, поперечная исчерченность волокон исчезает. Процесс имеет очаговый характер и наблюдается в группах мышечных клеток, расположенных по ходу венозного колена капилляров и мелких вен.
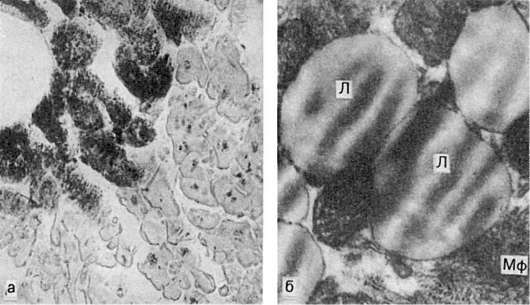
Жировая дистрофия миокарда:
а - капли жира (на рисунке черного цвета) в цитоплазме мышечных волокон (микроско- пическая картина); б - включения липидов (Л), имеющие характерную исчерченность; Мф - миофибриллы. Электронограмма. х21 000
Внешний вид сердца зависит от степени жировой дистрофии. Если процесс выражен слабо, его можно распознать лишь под микроскопом, применяя специальные окраски на липиды; если он выражен сильно, сердце выглядит увеличенным в объеме, камеры его растянуты, оно дряблой консистенции, миокард на разрезе тусклый, глинисто-желтый. Со стороны эндокарда видна желто-белая исчерченность, особенно хорошо выраженная в сосочковых мышцах и трабекулах желудочков сердца («тигровое сердце»). Эта исчерченность миокарда связана с очаговым характером дистрофии, преимущественным поражением мышечных клеток вокруг венул и вен. Жировая дистрофия миокарда рассматривается как морфологический эквивалент его декомпенсации.
Развитие жировой дистрофии миокарда связывают с тремя механизмами: повышенным поступлением жирных кислот в кардиомиоциты, нарушением обмена жиров в этих клетках и распадом липопротеидных комплексов внутриклеточных структур. Чаще всего эти механизмы реализуются путем инфильтрации и декомпозиции (фанероза) при энергетическом дефиците миокарда, связанном с гипоксией и интоксикацией (дифтерия). При этом основное значение декомпозиции не в высвобождении липидов из липопротеидных комплексов клеточных мембран, а в деструкции митохондрий, что ведет к нарушению окисления жирных кислот в клетке.
В печенижировая дистрофия (ожирение) проявляется резким увеличением содержания жиров в гепатоцитах и изменением их состава. В клетках печени вначале появляются гранулы липидов (пылевидное ожирение), затем мелкие капли их (мелкокапельное ожирение), которые в дальнейшем сливаются в крупные капли (крупнокапельное ожирение) или в одну жировую вакуоль, которая заполняет всю цитоплазму и отодвигает ядро на периферию. Измененные таким образом печеночные клетки напоминают жировые. Чаще отложение жиров в печени начинается на периферии, реже - в центре долек; при значительно выраженной дистрофии ожирение клеток печени имеет диффузный характер.
Внешний вид печени достаточно характерен: она увеличена, дряблая, охряно-желтого или желто-коричневого цвета. При разрезе на лезвии ножа и поверхности разреза виден налет жира.
Среди механизмов развития жировой дистрофии печени различают: чрезмерное поступление в гепатоциты жирных кислот или повышенный их синтез этими клетками; воздействие токсических веществ, блокирующих окисление жирных кислот и синтез липопротеидов в гепатоцитах; недостаточное поступление в печеночные клетки аминокислот, необходимых для синтеза фосфолипидов и липопротеидов. Из этого следует, что жировая дистрофия печени развивается при липопротеидемии (алкоголизм, сахарный диабет, общее ожирение, гормональные расстройства), гепатотропных интоксикациях (этанол, фосфор, хлороформ и др.), нарушениях питания (недостаток белка в пище - алипотропная жировая дистрофия печени, авитаминозы, болезни пищеварительной системы).
В почкахпри жировой дистрофии жиры появляются в эпителии проксимальных и дистальных канальцев. Обычно это нейтральные жиры, фосфолипиды или холестерин, который обнаруживают не только в эпителии канальцев, но и в строме. Нейтральные жиры в эпителии узкого сегмента и собирательных трубок встречаются как физиологическое явление.
Внешний вид почек: они увеличены, дряблые (при сочетании с амилоидозом плотные), корковое вещество набухшее, серое с желтым крапом, заметным на поверхности и разрезе.
Механизм развития жировой дистрофии почек связан с инфильтрацией эпителия почечных канальцев жиром при липемии и гиперхолестеринемии (нефротический синдром), что ведет к гибели нефроцитов.
Причиныжировой дистрофии разнообразны. Чаще всего она связана с кислородным голоданием (тканевая гипоксия), поэтому жировая дистрофия так часто встречается при заболеваниях сердечно-сосудистой системы, хронических заболеваниях легких, анемиях, хроническом алкоголизме и т.д. В условиях гипоксии страдают в первую очередь отделы органа, находящиеся в функциональном напряжении. Вторая причина - инфекции (дифтерия, туберкулез, сепсис) и интоксикации (фосфор, мышьяк, хлороформ), ведущие к нарушениям обмена (диспротеиноз, гипопротеинемия, гиперхолестеринемия), третья - авитаминозы и одностороннее (с недостаточным содержанием белков) питание, сопровождающееся дефицитом ферментов и липотропных факторов, которые необходимы для нормального жирового обмена клетки.
Исходжировой дистрофии зависит от ее степени. Если она не сопровождается грубым поломом клеточных структур, то, как правило, оказывается обратимой. Глубокое нарушение обмена клеточных липидов в большинстве случаев заканчивается гибелью клетки, функция органов при этом резко нарушается, а в ряде случаев и выпадает.
Системные липидозы (наследственные ферментопатии, болезни на- копления, лизосомные болезни)
| Название | Дефицит фермента | Локализация накоплений липида | Диагностический критерий при биопсии |
| Болезнь Гоше - цереброзидлипидоз или глюкозидцера- мидлипидоз | Глюкоцеребро- зидаза | Печень, селезенка, костный мозг, ЦНС (у детей) | Клетки Гоше |
| Болезнь Ниманна- Пика - сфингомие- линлипидоз | Сфингомиели- наза | Печень, селезенка, костный мозг, ЦНС | Клетки Пика |
| Амавротическая идиотия, болезнь Тея-Сакса - ган- глиозидлипидоз | Гексозаминидаза | ЦНС, сетчатка глаз, нервные сплетения, селезенка, печень | Изменения мейсснеровского сплетения (рек- тобиопсия) |
| Болезнь Нормана- Ландинга - генера- лизованный ган- глиозидоз | β-Галактозидаза | ЦНС, нервные сплетения, печень, селезенка, костный мозг, почки и др. | Отсутствует |
