Тема: Экономика здравоохранения и социальной защиты населения. Стратегия и приоритеты развития здравоохранения.
Вопросы лекции:
1. Здравоохранение как отрасль экономики.
2. Услуга здравоохранения и ее характерные черты.
3. Основные положения реформы здравоохранения: цели, задачи, пути реализации
4. Медицинское страхование – сущность, законодательная база, экономико-социальные аспекты
Вопрос №1. Здравоохранение как отрасль экономики.
Общеизвестно, что состояние общественного здоровья рассматривается через характеристику целого ряда показателей. Это, прежде всего, демографическая ситуация, состояние заболеваемости населения, состояние санитарно-эпидемиологического благополучия населения, состояние сети лечебных учреждений, оказывающих медицинскую помощь, их деятельность. Для характеристики состояния общественного здоровья используются также критерии экономического характера: доля расходов от ВВП, направляемого на здравоохранение; структура данных расходов (доля на амбулаторную и стационарную помощь, на профилактические мероприятия и другие мероприятия здравоохранения).
В целом, состояние здоровья зависит от:
— биологических, психологических и наследственных свойств человека;
— природных воздействий (климат, погода, флора, фауна и др.);
— состояния окружающей среды (загрязнение химическими, физическими, биологическими агентами и др.);
— социально-экономических, политических и прочих факторов, обычно действующих через условия труда и быта;
— состояния служб здравоохранения, кадров, уровня медицинской науки.
Таким образом, здоровье и болезни опосредованы через социальные условия и социальные факторы.
Исследования, проведенные как у нас в стране, так и за рубежом, показали, что состояние здоровья определяется факторами образа жизни, т. е. труда и быта (от 50 до 55%), окружающей средой от 20 до 25%; генетическими факторами – от 15 до 20%; и организацией медицинской помощи – от 10 до 15%.
Все эти медико-демографические и экономические показатели ставят перед системой здравоохранения России определенные проблемы. Это
1) политические – формирование законодательной базы; лоббирование интересов здравоохранения в органах власти и управления и др.;
2) медицинские – это проблемы высокой смертности, роста инфекционных заболеваний, заболеваемость новорожденных, здоровье школьников и многие другие;
3) финансово-экономические – недостаточность бюджетного финансирования, неэффективное использование средств ОМС, ДМС, и иных источников финансирования;
4) организационно-управленческие– это проблемы восстановления разумной вертикали управления системой здравоохранения; разграничение полномочий между Федеральным центром и Субъектами Федерации; смещение акцентов в оказании медицинской помощи со стационаров на амбулаторно-поликлиническое звено и другие.
Таким образом, круг этих проблем показывает, что здоровье населения является критерием качества народонаселения, с которым связаны оценка уровня образования и культуры, профессиональной подготовки, производительности труда и т.д. Здоровье населения и экономика тесно связаны друг с другом. С одной стороны, экономические достижения в обществе, уровень экономического развития, благосостояния существенно отражаются на состоянии здоровья населения. С другой стороны, здоровье населения – это способность к воспроизводству трудового потенциала, трудовых ресурсов, с чем связано увеличение производительных сил. Все эти проблемы рассматривает экономика здравоохранения – отраслевая экономическая наука, которая изучает действие экономических законов в конкретных условиях производства и потребления медицинских услуг, а также условия и факторы, обеспечивающие наиболее полное удовлетворение потребностей общества в медицинском обслуживании и охране здоровья населения при определенном уровне ресурсов.
Возникновение новой научной дисциплины — экономики здравоохранения обусловлено:
— формированием здравоохранения как крупнейшей отрасли народного хозяйства, что связано с ростом спроса на медицинские услуги;
—необходимостью рационального планирования и эффективного использования материальных, трудовых и финансовых средств здравоохранения, как ресурсоемкой отрасли народного хозяйства;
—особым местом здравоохранения в системе общественного производства как ресурсосберегающей отрасли;
—повышением экономической значимости системы здравоохранения в сохранении и укреплении здоровья населения, что приносит огромный экономический эффект.
Цель экономики здравоохранения — изучение экономических отношений, хозяйственных (производственных) контактов, складывающихся между людьми в процессе обеспечения медицинской деятельности.
Предметом исследований экономики здравоохранения являются экономические отношения в сфере здравоохранения.
Основные задачи экономики здравоохранения:
—определение роли и места здравоохранения в системе общественного производства;
—расчет объема экономических ресурсов здравоохранения и их эффективное использование;
—изучение тенденций в изменении структуры здравоохранения;
—расчет и оценка экономической эффективности лечебно-диагностической и профилактической работы учреждений здравоохранения;
—оценка экономической эффективности новых организационных форм обеспечения медицинской помощи населению (стационарозамещающие технологии, диагностические центры и др.);
—экономическое обоснование новых организационных форм медицинской деятельности;
—разработка и оценка эффективных форм оплаты труда медицинских работников;
—расчет нормативов деятельности специалистов, включая определение оптимального соотношения медицинских работников (врач и средний медицинский работник, врачи и работники немедицинских специальностей);
—подготовка врачей в области экономики и формирования системы подготовки экономистов в сфере здравоохранения.
В экономике здравоохранения применяются следующие методы исследования:
—математико-статистический метод, позволяющий оценить количественную и качественную связь между медико-диагностическими и профилактическими процессами;
—балансовый метод, обеспечивающий оптимальное соотношение между лечебными, диагностическими и реабилитационными процессами;
—экспериментальный метод, позволяющий отработать наиболее эффективные меры по улучшению качества здоровья населения и хозяйствования органов и учреждений здравоохранения.
Экономика здравоохранения тесно связана с экономикой страны в целом. Это взаимодействие, прежде всего, касается проблем влияния здоровья населения и здравоохранения на развитие народного хозяйства в целом и отдельных его отраслей; а также влияния экономики отдельных отраслей на здоровье населения.
Это значит, что экономика здравоохранения — отраслевая экономическая наука, которая изучает взаимодействие здравоохранения с экономикой народного хозяйства, формирование, распределение и использование в здравоохранении материальных, трудовых 'и финансовых ресурсов.
Здравоохранение влияет на развитие экономики народного хозяйства через сохранение здоровья населения (снижение смертности, особенно в трудоспособном возрасте, младенческой и повозрастной смертности детей, заболеваемости и инвалидности, увеличение средней продолжительности жизни).
Важнейшие направления развития экономики здравоохранения:
—определение видов, объемов медицинских услуг с организационно-правовым обеспечением;
—экономическая оценка эффективности использования ресурсов здравоохранения;
—финансовое обеспечение деятельности ЛПУ с экономическим его обоснованием;
—экономическая оценка профессиональной деятельности работников здравоохранения;
—отработка экономических методов хозяйствования с учетом особенностей здравоохранения;
—разработка системы менеджмента и маркетинга, включая отработки действенных форм пропаганды новых методов лечебно-профилактической деятельности.
Экономика здравоохранения включает в себя следующие разделы:
- макроэкономические проблемы здравоохранения;
-рынок медицинских услуг, его характеристика (конкуренция, реклама медицинских услуг как товара общественного и индивидуального);
- эволюция систем оплаты медицинских услуг (оплата из кармана потребителя, страховые методы, бюджетное финансирование), преимущества и недостатки каждого метода;
-финансирование здравоохранения, оценка необходимых объемов финансирования здравоохранения, планирование, источники финансирования при различных системах оплаты услуг здравоохранения;
-методы распределения финансовых и других ресурсов, сочетание централизованных и децентрализованных методов финансирования;
- проблема принятия экономических решений в сфере здравоохранения;
-микроэкономика здравоохранения, спрос и предложение на рынке медицинских услуг, их регулирование в рамках политики сдерживания расходов;
-экономический анализ, причина дефицита или перепроизводства медицинских услуг;
-система цен на медицинские услуги в России, методология ценообразования в здравоохранении;
-организационно-правовые формы медицинской деятельности (коммерческие и некоммерческие организации);
-оплата труда медицинских работников, использование экономических методов повышения эффективности их деятельности;
-маркетинг и менеджмент в здравоохранении, и другие вопросы.
Вопрос №2. Услуга здравоохранения и ее характерные черты.
Экономические особенности медицинских услуг могут быть сведены в три большие взаимообусловленные классификационные группы.
Первую группусоставляют особенности услуг здравоохранения, связанные со спецификой проявления самого результата профессиональной деятельности лиц, занятых в рассматриваемой нами области человеческой деятельности.
Что это за особенности?
1. Результат профессиональной деятельности в здравоохранении, как правило, воплощен в самом человеке,. Материальные услуги—скорее исключение для здравоохранения (например, это рентгеновские снимки, электрокардиограммы, рецепты, на которых зафиксировано клинико-диагностическое мышление врача и которые, будучи выписаны, начинают, подобно книгам, жизнь, независимую от воли и сознания автора, и т.д.).
2.Услуга, как отраслевой результат здравоохранения, всегда носит индивидуальный характер. Хотя само оно имеет дело с миллионами людей, в здравоохранении нет не только массового, но и мелкосерийного производства. Нельзя также произвести (оказать) услуги здравоохранения заранее, так сказать, впрок, а затем дождаться возникновения спроса и реализации этого своеобразного товара. На рынок услуг здравоохранения «выносятся» отнюдь не сами услуги, а лишь информация о тех услугах, которые могут быть оказаны пациентам.
Потребление значительного числа услуг здравоохранения во времени совпадает с их производством. Индивидуальность оказания услуг здравоохранения и творческий характер многих форм медицинской деятельности приводит к тому, что необходимый результат (эффект) зачастую может быть достигнут лишь действиями достаточно ограниченного круга специалистов или даже действиями одного человека. Поэтому данная особенность проявления результата в здравоохранении приводит к тому, что местный (локальный) рынок услуг здравоохранения гораздо чаше и значительно легче смыкается со своей противоположностью — мировым рынком.
3. Рассматриваемый нами результат, несмотря на всю свою индивидуальность, может быть разнообразным по своему физическому объему. В связи с этим в здравоохранении реально осуществление различных вариантов. Мы можем представить себе врача, который имеет дело только с одним пациентом, — личный врач какой-нибудь знаменитости. В этом случае результат его труда будет индивидуален в буквальном смысле. Впрочем, для поддержания собственной квалификации и этому врачу, очевидно, необходимо будет иметь более обширную практику.
Семейная медицинская сестра, исходя из многопланового характера своих функций, должна добиваться получения адекватных потребностям результатов уже в более широком физическом объеме, имея дело с рядом индивидуумов разного возраста (как правило, начиная с детей школьных лет) и социального положения. Оказывая помощь каждому члену семьи с учетом конкретных условий, семейная медсестра может добиться желаемого эффекта, только решая широкий круг профессиональных задач. Она должна быть также компетентна в вопросах планирования семьи, воспитания детей, психологии и физиологии развития ребенка, проблем преодоления стрессов и эмоциональных барьеров, сексуального поведения, знаний гериатрии и т.п.
4. Результат здравоохранения имеет сложную структуру и может распадаться на много подрезулыпатов (или квазиререзультатов). Отсюда следует важность осознания того, что для достижения общего результата – здоровья – необходимы усилия как врачей узких специалистов, так и врачей общей практики, а также и других категорий работников здравоохранения.
При этом целесообразно остановиться на самом понятии здоровья как результата медицинской деятельности.
Укрепление здоровья населения является не только необходимым, по и, быть может, единственно возможнымуниверсальным показателем получения определенного положительного результата труда работников здравоохранения в форме полезного эффекта. Здоровье определяется рядом демографических и других факторов. Оно характеризуется несколькими основными группами показателей. К первой группе относятся такие демографические показатели, как численность населения, его состав, рождаемость, смертность, естественный прирост и др. Вторую группу составляют показатели заболеваемости населения. И в третью группу входят показатели физического развития отдельных групп жителей. Многие конкретные методы оценки результата врачебной деятельности и соответственно здоровья населения основаны на определении ряда показателей лечебно-профилактического характера, которые непосредственно и более тесно связаны с трудом медицинских работников.
5. Результативность в здравоохранении напрямую не связана с величиной затрат.
6. Результат разнообразен по сроку проявления и необходимости повторного воздействия. Диапазон этого разнообразия может быть весьма значителен: от мгновенного достижения результата, как это бывает, например, при снятии болевых ощущений, и до долговременных, зачастую мучительных, повторяющихся с определенной периодичностью врачебных воздействий, которые только в своей совокупности могут привести к достижению поставленной цели.
7. Характер расчетов за достигнутый результат (оказанную услугу) также может быть различным. Это и прямая оплата, и оплата через бюджетные средства, и оплата из фондов, формирующихся в страховыхорганизациях.
Вторая группаопределения особенностей услуг здравоохранения связана с выражением количественных характеристик ее стоимости. Здесь важно выделить несколько моментов:
1. Услуга может предоставляться как в товарной (и именно в этом случае она начинает обладать стоимостными параметрами), так и во внетоварной форме. Товарный характер услуг здравоохранения, а, следовательно, и первоначальный рынок медицинских услуг возник уже в эпоху древних цивилизаций (6—8 тыс. лет назад). С появлением эквивалента стоимости товарные отношения в здравоохранении трансформировались в товарно-денежные, которые являются господствующими в отрасли и сегодня, хотя еще отец медицины Гиппократ советовал врачу, чтобы тот «не слишком негуманно вел себя, но чтобы обращалвнимание не на обилие средств у больного и на их умеренность, а иногда лечил бы и даром, считая благодарную память выше минутной славы».
2. определение величины стоимости услуг здравоохранения может иметь несколько вариантов, при выборе которых врач неизбежно сталкивается с необходимостью решения комплексной клинико-экономической задачи. -
3.стоимость услуги здравоохранения не есть некая постоянная, данная раз и навсегда величина. Наоборот, она имеет тенденцию к изменению, причем чаще в сторону увеличения (особенно, при длительном лечении).
4, Возможно, несмотря на всю неопределенность и непредсказуемость лечебно-профилактического процесса, создание экономических нормативов, включающих ряд взаимозависимых натуральных, стоимостных и относительных показателей и позволяющих, хотя бы ориентировочно, определить, во что обойдется предполагаемый процесс лечения или охраны здоровья.
Третья группаособенностей связана с процессом оказания (производства) услуг здравоохранения.
К этим особенностям целесообразно отнести следующие черты:
1. Наличие большого количества инвесторов (пациент, семья, предприятие, работодатель, общественные организации, включая конфессии, страховые компании, государство и международные структуры), оплачивающих процесс оказания услуг. Только совместное использование различных инвестиционных ресурсов позволяет сделать процесс оказания услуг здравоохранения непрерывным, качественным и эффективным.
2. Многообразие хозяйственных связей, которые проявляются в ходе оказания медицинских услуг и без наличия которых не мыслится деятельность современного, подвергшегося значительной индустриализации здравоохранения.
3. Зависимость хода оказания услуги здравоохранения от местных природно-климатических условий, которые могут препятствовать или, наоборот, быть благоприятными для осуществления процесса лечения или профилактики различных заболеваний.
4. Наличие активной взаимосвязи, по линии «врач—пациент». В процессе оказания услуг здравоохранения используются все известные методы воздействия на предмет труда: механические, физические, химические, биологические, социально-психологические. Пациент же, как объект медицинского воздействия, обладает наибольшей активностью, которая mo же может быть направлена как во вред ему, так и на благо. При этом в необходимых случаях сознательная активность пациента отключается (наркоз, гипноз).
5.Возможность территориальных перемещений в процессе оказания услуг здравоохранения также отличает отрасль от многих видов деятельности в сфере материального производства, где процесс создания благ, как правило, территориально происходит в одном определенном месте.
6.В процессе оказания услуг здравоохранения существует возможность ограничения усилий достижением промежуточного результата с последующим возобновлением оказания услуги при соответствующем изменении условий осуществления этого процесса.
7. Длительность процесса оказания услуги здравоохранения может быть разной. В целом же она охватывает всю жизнь, а в определенных случаях даже выходит за рамки пределов жизни конкретного человека.
Экономика здравоохранения проводит экономический анализ:
— влияния показателей здоровья населения на общественное, производство;
—экономического эффекта ликвидации определенных заболеваний;.
— стоимости лечебно-профилактической деятельности;
— экономической эффективности профилактических мероприятий;
—использования материально-технической базы здравоохранения и выявления ее внутренних ресурсов.
Различают следующие виды эффективности здравоохранения:
1. Медицинская эффективность — это степень достиженияпоставленных задач в области профилактики, диагностики, леченияи реабилитации.
2. Социальная эффективность – оценка улучшения здоровья населения.
3. Экономическая эффективность - прямые и косвенные показатели влияния здравоохранения на экономику страны за счет улучшения показателей здоровья населения и проведения профилактических мероприятий.
Вопрос №3. Основные положения реформы здравоохранения: цели, задачи, пути реализации
В системе здравоохранения в разные годы Министерством здравоохранения СССР проводился целый ряд попыток изменить механизмы управления отраслью в рамках прежнего правового пространства.
Предпринимались функциональные реорганизации отрасли и изменения управления в форме введения всеобщей диспансеризации, т.е. полного охвата профилактическим медицинским наблюдением всего населения страны. Коренным образом изменялись принципы деятельности медицинских учреждений в сторону усиления амбулаторного сектора. Однако, по мнению некоторых авторов, эти мероприятия нанесли значительный ущерб здравоохранению страны.
Попыткой структурной реорганизации системы здравоохранения, ее финансирования и управления в середине 80-х гг. ХХ века, являлось внедрение нового хозяйственного механизма (принципов полного хозяйственного расчета). На территории трех областей РФ (Ленинградской, Кемеровской, Куйбышевской) был организован эксперимент по его внедрению. Положительным было предоставление возможности дифференцированной оплаты труда в зависимости от трудового вклада, более высокий уровень организации деятельности лечебного учреждения в виде территориального медицинского объединения, новые возможности управления, разработка медико-экономических стандартов и т.д. К отрицательным результатам эксперимента относится так называемый перекос отраслевых внутриэкономических отношений, т.е. при сохранении прежних принципов финансирования отрасли, не исчезло жесткое государственное влияние на отрасль, отсутствие альтернативных вариантов деятельности привели к трудностям управления деятельностью лечебных учреждений, связанных с отсутствием механизма правового регулирования. В результате возникла острая необходимость избрать новую стратегию реорганизации отрасли и законодательно обеспечить новые экономические механизмы ее деятельности, отрегулировать механизмы управления. Начало этому процессу положено в 1991 году, когда был принят Закон РСФСР «О медицинском страховании граждан в РСФСР».
Конкретные условия состояния общества диктуют способы решения проблем здравоохранения. Изменяющиеся общественные отношения создают условия для существования различных типов систем здравоохранения.
Современная социальная медицина выделяет три типа систем здравоохранения: государственная, страховая, частная. Среди критериев такого разделения (собственность, право распоряжения ею, механизмы регулирования и управления системой) наиболее важным является источник используемых здравоохранением финансовых ресурсов. По этому признаку можно выделить смешанную систему здравоохранения, которая использует все возможные источники финансирования.
В мировой практике известны три следующие основные модели организации финансирования здравоохранения:
· платная медицина (действующая на рыночных принципах с использованием системы частного медицинского страхования);
· государственная медицинская помощь с бюджетной системой финансирования;
· организация здравоохранения на принципах социального страхования и многоканальной системы финансирования отрасли.
В первой модели основным инструментом удовлетворения потребности в медицинской помощи является рынок услуг. Ту часть этой потребности, которая не удовлетворяется рынком (малообеспеченные слои общества, пенсионеры, безработные), обеспечивает государство за счет развития программ здравоохранения.
Во второй модели главным поставщиком и покупателем медицинских услуг выступает государство, гарантирующее удовлетворение массовых потребностей в ней. Рынку же отводится малозначительная периферийная роль в предоставлении лечебно-профилактической помощи под контролем государственных органов. Основным источником финансирования здравоохранения является государственный бюджет (налоги).
Третья модель финансирования здравоохранения опирается на сочетание возможностей рынка и государственного регулирования с широким использованием механизма социальной защиты граждан и общественной солидарности в рамках социального медицинского страхования. При этом государство играет роль гаранта в удовлетворении общественно необходимых потребностей граждан в медицинской помощи вне зависимости от уровня доходов, на базе рыночных принципов оказания услуг. Роль свободного рынка проявляется в удовлетворении потребностей в медицинской помощи сверх гарантированного государством уровня с обеспечением свободы выбора и суверенитета потребителей
Основным принципом построения любой системы здравоохранения является сохранение равновесия 3-х главных составляющих: населения, как потенциального потребителя медицинской помощи; медицинских учреждений и плательщиков за оказанную медицинскую помощь.
Любая система здравоохранения имеет цель –оказание населению доступной, качественной медицинской помощи, улучшение состояния здоровья общества в целом и каждого гражданина в отдельности. Создаваемая в России рыночная экономика, поставила систему здравоохранения, основанную на распределительных экономических принципах, в ситуацию, когда ее дальнейшее функционирование чрезвычайно затруднено, а коренная реорганизация требует дополнительных ресурсов, которых нет в условиях переходного периода. Поэтому очевидны и задачи,которые необходимо решить в процессе реформированияздравоохранения:
· создание новой законодательной базы здравоохранения;
· выработка механизмов адаптации системы здравоохранения к работе в новых условиях;
· приведение в соответствие механизмов взаимодействия здравоохранения с экономикой страны;
· разработка механизмов финансового взаимодействия в здравоохранении;
· разработка и внедрение организационных принципов функционирования учреждений здравоохранения в новых условиях.
В качестве основного пути реализации этих задач на современном этапе развития общества из нескольких моделей законодательно взята за основу развития системы здравоохранения модель медицинского страхования.
Российская реформа здравоохранения носит характер структурно-функциональной реорганизации отрасли. Ее цель – организация оказания медицинской помощи, доступной населению страны, на основе фундаментальных преобразований финансирования, с привлечением иных, помимо государственных, финансовых ресурсов (в т.ч. и финансовых средств населения), преобразований правовых основ отрасли, направленных на демократизацию управления, внедрение современных медицинских технологий, развитие конкуренции, основанной на свободном выборе пациентом лечебно-профилактического учреждения и врача.
В настоящее время здравоохранение как система лечебно- профилактических, противоэпидемических, реабилитационных медицинских мер, учреждений государственной и муниципальной собственности имеет отраслевую структуру, совокупность деятельности структур – элементов системы. Она включает следующие подотрасли:[1]
1. лечебно–профилактиктическую (амбулаторно-поликлинические больницы, диспансеры и др.); медицинскую помощь женщинам и детям;
2. санитарно-противоэпидемическую; медицинско–фармацевтическую промышленность, аптечные учреждения и предприятия;
3. медицинское образование и медицинскую науку – высшие и средние медицинские и научно-исследовательские учреждения;
4. санаторно-курортные учреждения;
5. патологоанатомическую, судебно-медицинскую и судебно-психологическую экспертизы;
6. обязательное медицинское страхование (ОМС).
Указанные организации (виды учреждений) составляют основу системы медицинской помощи, оказываемой за счет государства (федеральный уровень) и муниципальных (региональных, местных) органов и учреждений, организаций ОМС. К этой системе добавляется все более расширяющаяся и укрепляющаяся система частных медицинских учреждений и медицинских учреждений общественных организаций, фондов, религиозных концессий. Все они в совокупности составляют общественную систему здравоохранения.
Многофункциональный, надотраслевой федеральный орган исполнительной власти, координирующий разнообразные виды деятельности в социальной сфере - Министерство здравоохранения и социального развития. Функциями данного органа является правовое регулирование деятельности в данной сфере, а также разработка и предоставление в Правительство Российской Федерации проектов федеральных конституционных законов, федеральных законов и актов Президента Российской Федерации и Правительства Российской Федерации по следующим вопросам:
· здравоохранение, включая организацию медицинской профилактики и медицинской помощи, фармацевтическую деятельность; качество, эффективность и безопасность лекарственных средств;
· курортное дело;
· санитарно – эпидемиологическое благополучие;
· уровень жизни и доходов населения; оплата труда; пенсионное обеспечение;
· социальное страхование; условия и охрана труда;
· социальное партнерство и трудовые отношения;
· занятость населения и безработица; трудовая миграция;
· альтернативная гражданская служба;
· социальная защита; демографическая политика;
· защита прав потребителей;
Схема обеспечения деятельности в медицинской сфере представлена на рисунке 1.
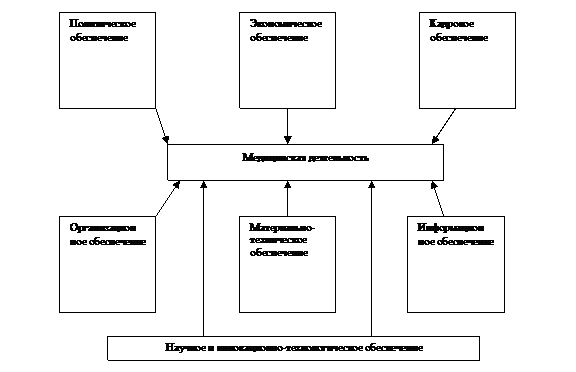
Рис.1. Схема обеспечения медицинской деятельности.[2]
Политическое обеспечение заключается в принятии политического решения, определяющего принципы, направления, виды, способы и механизмы медицинской деятельности; в разработке и принятии соответствующей политическому решению нормативной базы; в организации и осуществлении контроля, в том числе и социального, за исполнением законов и принятых решений.
Экономическое обеспечение связано с определением источников финансирования медицинской деятельности, определением способов привлечения инвестиций, механизмов распределения финансовых ресурсов, механизмов прохождения денег от источника к потребителю, формированием адекватной инфраструктуры финансового обеспечения, разработкой и использованием принципов и механизмов оплаты труда медицинских работников.
Кадровое обеспечение подразумевает разработку номенклатуры специальностей, подготовку и переподготовку кадров, повышение квалификации персонала, сертификацию и лицензирование, профессиональную защиту персонала, защиту профессиональных интересов работников.
Организационное обеспечение заключается в социально-политической ориентированности, выражающей требования, вытекающие из научно обоснованного содержания и характера политики государства в отношении медицинской деятельности; в социально-технологической компетентности – достаточной, соответствующей установленным стандартам осведомленности работников, занимающихся медицинской деятельностью; в формировании соответствующей потребностям населения инфраструктуре, организационно-правовых форм и номенклатуры медицинских организаций.
Научное и инновационно-техническое обеспечение заключается в разработке, научном обосновании и внедрении методов лечения и профилактики заболеваний, современных технологий диагностики и лечения, современных лекарственных средств.
Информационное обеспечение подразделяется на информационное обеспечение собственно деятельности и внешнее информационное обеспечение деятельности.
Материально-техническое обеспечение предусматривает лекарственное обеспечение и решение всех вопросов, связанных с ним; наличие медицинской техники, инструментов, оборудования, инвентаря, расходных материалов, предметов медицинского назначения, обеспечение его бесперебойного функционирования и своевременного обновления; обеспечение мягким и твердым инвентарем, транспортом; обеспечение содержания и обслуживания зданий и сооружений – мест медицинской деятельности.
Суть медицинской деятельности – взаимодействие врача и пациента. Именно врач и пациент в современных условиях становятся центральными фигурами, а государство через систему здравоохранения должно создавать и поддерживать политические и организационно-экономические условия, обеспечивающие эффективность данного взаимодействия.
Вопрос №4. Медицинское страхование – сущность, законодательная база, экономико-социальные аспекты
Как было отмечено, в основе реформы российского здравоохранения лежит идея перехода к модели медицинского страхования.
Медицинское страхование –это вид социального страхования, форма социальной защиты интересов населения в охране здоровья.
Цель медицинского страхования –обеспечение гарантии гражданам при возникновении страхового случая получение медицинской помощи за счет накопленных средств и финансирование мероприятий по профилактике заболеваний. Медицинское страхование осуществляется в двух формах: обязательном и добровольном.
Обязательное медицинское страхование (ОМС)- государственное социальное страхование, обеспечивающее всем гражданам равные возможности в получении медицинской и лекарственной помощи, предоставляемой за счет средств обязательного медицинского страхования в объеме и на условиях, соответствующих программам ОМС.
Добровольное медицинское страхование (ДМС)обеспечивает гражданам получение дополнительных медицинских или иных услуг сверх установленных программами ОМС.
Объектом медицинского страхованияявляется страховой риск, связанный с затратами на оказание медицинской помощи при возникновении у отдельных граждан страхового случая (заболевание, травма, отравление).
В качестве субъектов страхования выступают: гражданин, страхователь, страховщик, медицинская организация.
Страхователем при ОМС в РФ являются:
· для работающего населения – предприятия, учреждения, организации, лица, занимающиеся ИТД, т.е. работодатели;
· для неработающего населения – органы государственной власти и местного самоуправления.
Страхователями при ДМС выступают отдельные граждане, обладающие гражданской дееспособностью и (или) предприятия и организации, предоставляющие интересы граждан.
Страховщиками выступают страховые организации – юридические лица, осуществляющие медицинское страхование и имеющие государственное разрешение (лицензию) на право заниматься медицинским страхованием.
Медицинскими учреждениями в системе медицинского страхования являются имеющие лицензии лечебные учреждения, оказывающие медицинскую помощь, а также лица, осуществляющие медицинскую помощь индивидуально.
Медицинское страхование может осуществляться по принципу солидарности и по накопительному принципу. Принцип солидарности подразумевает ответственность и затраты всего общества за охрану здоровья каждого индивида. При его реализации страховые взносы аккумулируются в специальных государственных фондах. За сбор и расходование средств этих фондов несет ответственность государство, обеспечивая при этом территориальное выравнивание как возможностей использование финансовых ресурсов страхования, так и объемов и качества оказываемой медицинской помощи. Страховые взносы в этом слу
