Морфологические стадии эмпиемы плевры
Различают три стадии воспаления плевры (Лукомский Г.И.):
1. Стадия фибринозного плеврита. Эта стадия начинается, когда воспаление распространяется на решетчатый эластично-коллагеновый слой плевры и характеризуется расширением кровеносных сосудов и отеком. Очень скоро присоединяется инфильтрация лимфоцитами и сегментоядерными лейкоцитами, Вначале скопления клеток располагаются только вокруг сосудов решетчатого слоя, затем инфильтрат распространяется по слою диффузно. Одновременно на поверхности плевры появляется налет фибрина. Эта стадия непременно предшествует развитию эмпиемы и характеризуется тремя признаками: все слои плевры сохранены, в решетчатом сосудистом слое располагается круглоклеточная инфильтрация, а на плевре - компактный фибринозный слой.
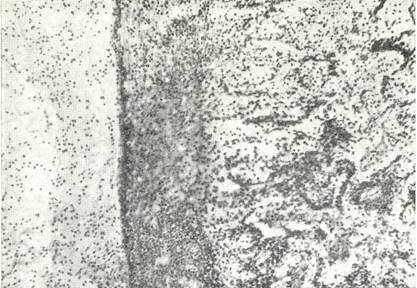
Рис. № 1. Фибринозный плеврит. Эластический слой хорошо выражен. В решетчатом слое круглоклеточная инфильтрация. Окраска на эластические волокна и по Ван Гизону.
Лукомский Г.И., 1976)
2. Стадия фибринозно-гнойного плеврита начинается тогда, когда экссудат в плевре приобретает гнойный характер. В этот период воспалительные процессы по-прежнему развертываются в сосудистом эластично-коллагеновом слое плевры: коллагеновые волокна раздвигаются белковой жидкостью, богатой фибрином, появляется множество сегментоядерных лейкоцитов, на поверхности плевры среди фибринозных масс определяются скопления лейкоцитов и эритроцитов. В этой стадии часто разрушается поверхностный и даже глубокий эластические слои. Однако, несмотря на разрушение пограничных слоев плевры, процесс в этой стадии воспаления строго ограничен плевральным листком и не переходит на подлежащую ткань легкого.
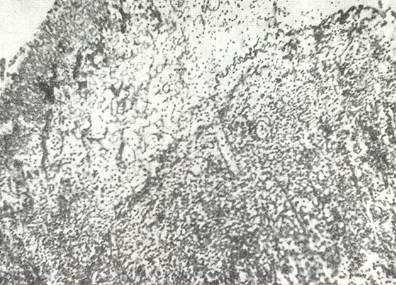
Рис. № 2. Фибринозно-гнойный плеврит. Эластический слой разорван. Окраска на эластические волокна и по Ван Гизону. (Лукомский Г.И. 1976).
Стадия фибринозно-гнойного воспаления всегда свидетельствует о максимальной степени воспалительной реакции и зависит от сохранения или прекращения действия вредоносного агента. Поэтому при изучении стадий эмпиемы решающим фактором перехода второй стадии в третью – репарпативную – является не временной фактор, а состояние основного очага инфекции.
3. Репаративная стадия. По существу репарация не является реакцией воспаления, она является лишь следствием его. Обычно интенсивность восстановительных реакций пропорциональна степени предшествующего разрушения ткани и тому количеству «мертвой» субстанции, от которой должен быть очищен очаг поражения (Policard 1965).
Репаративную стадию плеврита В.К.Белецкий называет стадией оформления грануляционной ткани, которая обычно появляется на 8 – 12 день. Вначале грануляционная ткань имеет вид тонкой прослойки из круглых голоядерных клеток, располагающаяся между пограничным слоем фибринозно-гнойных наложений и сохранившимися слоями плевры. Затем в грануляциях начинается созревание коллагеновых волокон. Формирующаяся грануляционная ткань образует пиогенную мембрану, которая, с одной стороны, продуцирует гной, а с другой – отграничивает его от подлежащей ткани.
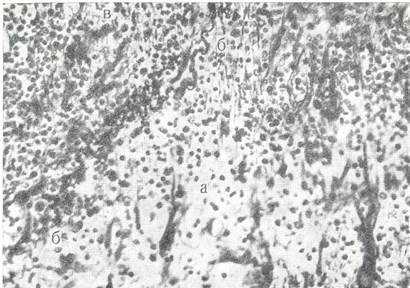
Рис. № 3. Репаративная стадия фибринозно-гнойного плеврита.
а) воспалительная инфильтрация решетчатого слоя плевры.
б) поверхностный эластический слой.
в) грануляционная ткань
Окраска на эластические волокна и по Ван Гизону. (Лукомский Г.И. 1976).
Изменения плевральных листков в начальной стадии гнойного плеврита на разных участках весьма полиморфны. На плевре быстро появляется пиогенный слой, листки париетальной и висцеральной плевры по периферии пораженной зоны плотно срастаются, образуя осумкованную полость с гнойным содержимым.
В зависимости от стадии воспалительного процесса морфологически можно выделить острые и хронические эмпиемы плевры.
Четких критериев перехода острой эмпиемы в хроническую до настоящего времени не определено. Длительность острой эмпиемы обычно определяют сроком 2 – 3 месяца, однако этот период может как затягиваться на более длительное время, так и сокращаться. Не срок болезни определяет переход острой эмпиемы в хроническую, а состояние ее стенок. Если в воспалительной зоне преобладают альтернативно-экссудативные процессы, то даже при длительном периоде болезни эмпиему плевры следует рассматривать как острую (Лукомский Г.И.).
При острой эмпиеме имеется полость с довольно тонкими стенками (2-6 мм толщиной), состоящими из двух слоев: поверхностного пиогенного из грануляционной ткани с фибринозно-гнойными наложениями и глубокого, образованного собственными воспалительно-инфильтрированными слоями плевры.На разных участках слои плеврального листка повреждаются неравномерно. Большая часть стенки эмпиемы сохраняет основную структуру, в результате чего пиогенная оболочка из грануляционной ткани лежит непосредственно на пограничном эластическом слое, который лишь местами разорван. В решетчатом эластическо-коллагеновом слое в этих случаях определяется диффузная круглоклеточная инфильтрация, субплевральный эластический слой цел и в кортикальном слое легкого реактивных изменений не отмечается (рис. № 4).
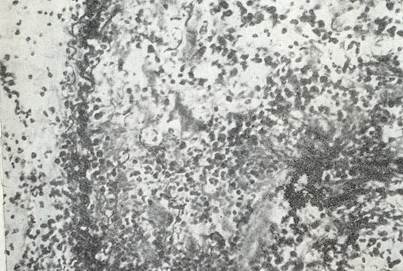
Рис. № 4. Стенка острой эмпиемы. В решетчатом слое гнойная инфильтрация. Эластический слой хорошо выражен. На плевре фибрин и гной.
Окраска на эластические волокна и по Ван Гизону. (Лукомский Г.И. 1976).
Кроме того, встречаются участки с более глубоким повреждением плевральных листков: пограничный поверхностный эластический слой почти полностью разрушен и пиогенная мембрана формируется в решетчатом слое плевры. Волокна эластической сети глубокого субплеврального слоя разорваны, в кортикальных отделах легкого выявляется узкая зона альвеол с фибринозным экссудатом в просвете.
При обширных очагах субплеврального некроза встречаются такие случаи эмпиемы, при которых стенки ее непосредственно смыкаются с изъязвленной легочной поверхностью. В этих участках стенкой эмпиемы служит некротизированная ткань, образованная остатками некротического легочного очага и ограниченная зоной фибринозной пневмонии, которая окаймляет этот очаг.
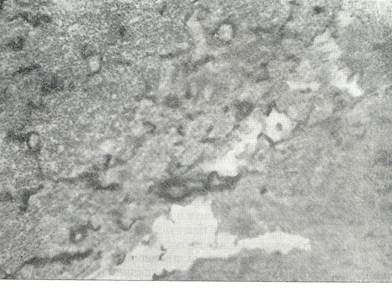
Рис. № 5. Зона некротической пневмонии, участвующая в образовании стенки
эмпиемы. Окраска на эластические волокна и по Ван Гизону. (Лукомский Г.И.1976).
Глубина поражения плевральных листков находится в прямой зависимости от местоположения и состояния субплеврального воспалительного фокуса в легком. Чем ближе легочный очаг поражения, тем глубже повреждение плевральных листков. Особенно тяжелые случаи возникают при сочетании эмпиемы плевры с изъязвлением поверхности легкого.
Хроническая эмпиема плевры возникает тогда, когда репаративные процессы, развивающиеся в периоде острой стадии воспаления, не закачиваются регенерацией. Для хронического воспаления характерно чередование фаз обострения и затихания, когда каждый незавершенный цикл обострения оставляет какой-то регенерат, в результате чего появляется избыточная продукция тканей. Повторяющиеся фазы обострения и стихания воспаления сопровождаются снижением интенсивности воспалительных реакций, однако при обострении выявляются отек, инфильтрация лейкоцитами, кровоизлияния и дифтеритические пленки за счет фибринозной экссудации и некробиоза неполноценных грануляций. Стихание воспаления сопровождается усилением пролиферативных процессов, что ведет за собой появление диффузных клеточных инфильтратов из лимфоцитов, плазматических клеток, эозинофилов, в последующем усиливаются процессы склероза.
Хроническое воспаление всегда характеризуется избыточной продукцией тканей, преимущественно за счет рубцовой грануляционной ткани. Указанные признаки хронического воспаления особенно присущи хронической эмпиеме плевры. В этой стадии толщина стенок эмпиемы достигает 2 – 3 см, при этом со стороны париетальной плевры стенка в 2 раза толще, чем со стороны висцеральной плевры. Стенки эмпиемного мешка ригидные, плотные, на внутренней поверхности выявляется налет фибрина и гноя до 5 мм толщиной.
. 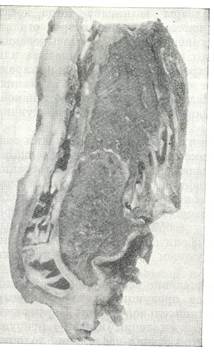
Рис. № 6. Макроскопический срез легкого и
эмпиемы. Окраска на эластические волокна и по Ван Гизону.
(Лукомский Г.И. 1976).
В стенке хронической эмпиемы выявляются три слоя: пиогенный, рубцовый и слой, образованный собственными слоями плевры.
Пиогенный слой состоит из грануляционной ткани и интимно с ней связанной фибринозно-гнойной пленки. В этом слое, главным образом, и протекает чередование стадий воспаления. При обострении повышается проницаемость капилляров грануляционной ткани, в экссудате появляются крупномолекулярные глобулины и фибриноген, который, подвергаясь коагуляции, образует толстый слой фибрина, влияющий на восстановительные реакции, так как стимулирует образование капилляров грануляционной ткани.
В периоды ремиссий фибринозные пленки на поверхности пиогенного слоя тонки и немногочисленны, зато пролиферирующий мезотелий в виде одно- или многоядерных пластов покрывает внутреннюю поверхность полости эмпиемы. Со стороны бронхиальных фистул на поверхность эмпиемы наползает многослойный плоский эпителий, Таким образом, поверхность полости эмпиемы в период ремиссии покрыта слоем эпителия и мезотелием. Однако каждое новое обострение ведет к выпадению фибрина и гибели клеточного покрова.
Средний слой образован рубцовой ткани. Он составляет основную массу стенки хронической эмпиемы. Коллагеновые волокна в нем расположены в определенной закономерности: в поверхностных участках волокна повторяют ход капилляров, в глубине слоя они направлены косо и поэтому кажутся беспорядочно ориентированными, еще глубже волокна идут параллельно поверхности плевры. Волокна в рубцовом слое лежат компактно, в промежутках располагаются немногочисленные капилляры и лимфоклеточные инфильтраты.
Третий слой стенки хронической эмпиемы образован решетчатым эластическо-коллагеновым слоем плевры. Он склерозирован, содержит кровеносные сосуды, круглоклеточные инфильтраты. Его толщина в несколько раз меньше рубцового слоя. Границы между слоями выражены четко. Пиогенный и рубцовый слой разделены узкой полоской склерозирующихся грануляций, в которых перпендикулярно ориентированы тонкие коллагеновые волокна. Между рубцовым слоем и слоем, образованным видоизмененными слоями плевры, отчетливо определяется поверхностный эластический слой, сплетенный из волокон различной толщины. От легочной ткани стенка эмпиемы отделена глубоким субплевральным слоем. Со стороны плевры он переходит на наружные контуры междольковых перегородок, которые вместе с эластическо-фибринозным слоем плевры образует единый каркас.
