Зміст теми 15. Функціональні та органічні захворювання кишечнику та біліарної системи у дітей
Функціональна діарея - це безболісна, щодня повторювана дефекація 3 і більше разів на день неоформленими випорожненнями, що триває не менше 4 тижнів.
Основний механізм розладів пов'язаний з порушенням нервової й гуморальної регуляції рухової функції кишечнику. У зв'язку з незрілістю структур і функцій органів травлення у дітей перебіг діарейного синдрому швидко ускладнюється порушенням мікробного пейзажу тонкої й товстої кишки, харчовою алергією. Як підсумок на фоні тривалої (більше 4 тижнів) функціональної діареї у дітей можуть формуватися хронічні й запальні захворювання шлунково-кишкового тракту й гепатобіліарної системи.
Клінічні прояви:
· початок симптомів між 6-м і 36-м місяцями життя;
· немає затримки у фізичному розвитку;
· пальпація живота безболісна;
· випорожнення рідкої консистенції, без патологічних домішок;
· частота дефекації більше 3 разів на добу;
· збільшення добової маси фекалій більше 15 г/кг маси тіла в дітей раннього віку, після З років - більше 200 г/добу.
Обстеження: гемограма, копрограма, посів на кишкові інфекції, дихальний тест на харчову толерантність.
Диференціальна діагностика: неспецифічні запальні захворювання кишечнику, целіакія, первинна лактазна недостатність.
Лікування:
• дієта з обмеженням молочного, облігатних алергенів, соків;
• адсорбенти (смекта, ентеросгель) по 3-7 днів
• пробіотики (біфіформ дитячий, біфіформ-комплекс).
Функціональний закреп-порушення функції кишечнику, що проявляється в збільшенні інтервалів між актами дефекації (в порівнянні з індивідуальною фізіологічною "нормою") і недостатнім його випорожненням.
У дітей є не тільки індивідуальні особливості видільної функції товстої кишки, але й варіанти норми, зв 'язані з кожним періодом дитячого віку. Так, у дитини, що перебуває на грудному вигодовуванні, частота випорожнень може дорівнювати кількості годувань. Поступово з віком кратність випорожнень зменшується, і до періоду введення прикорму (близько 6 місяців) дефекація здійснюється в межах 1-2 рази на добу. У дітей, що перебувають на штучному вигодовуванні, дошкільного й шкільного віку, закрепом вважається відсутність випорожнень протягом доби.
Функціональний закреп обумовлений не структурним ураженням кишечнику, а порушенням механізмів регуляції моторної діяльності товстої кишки гормонами шлунково-кишкового тракту: вазоінтестинальний пептид, мотилін, серотонін, гістамін, глюкагон. Нині обговорюється питання взаємозв'язку між концентрацією перерахованих вище біологічно активних речовин у слизовій оболонці товстої кишки і порушенням її перистальтики.
Причини виникнення:
• аліментарний закреп - закреп, який виникає у зв 'язку з порушенням режиму і характеру харчування: вживання їжі, бідної рослинною клітковиною й з підвищеним змістом рафінованих білків і жирів, а також із надлишком кальцію (одноманітне молочне вигодовування), недостатнє вживання рідини, порушення режиму харчування жінки, яка годує груддю, порушення правил вигодовування дітей першого року життя;
• умовнорефлекторний закреп, що розвивається в результаті пригнічення акту дефекації (частіше бувають у соромливих дітей) у зв'язку з початком відвідування дитячих дошкільних закладів і школи;
• психогенний закреп у дітей-невропатів як наслідок психоемоційних перевантажень;
• вторинні зміни тонусу мускулатури и рухової активності кишечнику, пов’язані зі змінами збудливості вегетативної нервової системи (рахіт, гіпотиреоз), в результаті прийому ліків (атропіноподібних, спазмолітичних, седативних, антацидів), при токсичному впливі на нервово-м'язовий апарат кишечнику (після перенесених кишкових інфекцій, при глистяних інвазіях, побутовій інтоксикації);
• харчова алергія;
• морфофункціональна незрілість шлунково-кишкового тракту.
Діагностичні критерії:
· відсутність регулярного ритму спорожнення протягом доби;
· необхідність надмірного або тривалого натужування;
· тверді або грудкуваті випорожнення;
· відчуття неповного спорожнення кишечнику;
· болісна дефекація;
· відходження малої кількості калу (<100 г) підвищеної щільності.
За часом виникнення і перебігом розрізняють гострі й хронічні закрепи. При гострому закрепі раптово розвивається затримка випорожнень протягом декількох днів. Якщо при такій клінічній картині не відходять гази, то з великою ймовірністю можна думати про розвиток непрохідності кишечнику. У більшості хворих закрепи формуються поступово.
Про хронічний закреп можна говорити, якщо симптоми порушення функції товстої кишки поєднані з відсутністю регулярного ритму спорожнення протягом доби, змушеним натужуванням, відчуттям "неповного спорожнювання кишки" і відзначаються постійно протягом 3 місяців.
За топографією закрепи можуть бути кологенними і проктогенними. Кологенний закреп пов'язаний з уповільненням пасажу по товстій кишці. При кологенному закрепі має значення зміна тонусу кишкової стінки. При гіпермоторному типі - випорожнення фрагментовані у вигляді «овечого калу». Біль гострий, без чіткої локалізації. При гіпомоторній дискінезії каловий стовп зазвичай не фрагментований і збільшений у діаметрі, оскільки заповнює млявий, розтягнутий кишечник. Біль у цьому випадку може бути відсутня або бути нерізко вираженою. У результаті повільного просування кишкового вмісту по товстій кишці збільшується всмоктування продуктів розпаду й розвивається синдром хронічної кишкової інтоксикації: погіршується сон, з'являється занепокоєння, субфебрилітет, знижується апетит, успішність. Кологенний закреп часто супроводжується метеоризмом, гурчанням, переливанням, що зникають після акту дефекації.
Проктогенний закреп пов'язаний з порушенням акту дефекації й характеризується відчуттям тиску, розпирання у прямій кишці, почуттям її неповного спорожнювання після акту дефекації. Акт дефекації утруднений, болючий, іноді має місце кілька дефекацій на добу малими порціями, характерне виділення твердого сухого калу.
Клінічно виділяють 3 стадії закрепу. При компенсованій стадії достатнє використання тільки дієтичної корекції; при субкомпенсованій - потрібне підключення медикаментозної корекції. Складнішим є лікування декомпенсованої стадії закрепу, при якому виникає необхідність постійного призначення клізм.
Діагностика базується на необхідності проведення огляду області ануса, пальцевого дослідження заднього проходу, ректоскопії, УЗД товстої кишки, рентгенологічне дослідження кишечнику, копрологічного та бактеріологічного дослідження калу.
Диференціальна діагностика проводиться з неспецифічними захворюваннями кишечнику, синдромом подразненого кишечнику, з аномаліями розвитку кишечнику.
Лікування спрямоване на ліквідацію больового синдрому, корекцію моторних порушень і відновлення рефлексу на дефекацію. Для цього необхідні:
1) Лікувальне харчування. У харчуванні дітей, які знаходяться на природному вигодовуванні, велике значення має правильне харчування матері, проводять раннє введення фруктових соків. Коли починається харчування твердою їжею, необхідно давати достатню кількість рідини й клітковини. Дітям, які знаходяться на штучному вигодовуванні, призначають суміші, які містять харчові волокна, камедь, лактулозу, пробіотики: Нутрілон комфорт, Нутрілон 1 і 2, Фрісовом, Фрісолак, Семпер-Біфідус, Детолакт-біфідус, або адаптовані кисломолочні суміші. Для дітей старшого віку при гіпомоторній дискінезії кишечнику в раціон необхідно включати овочі й фрукти, ягоди, переважно сирі, чорнослив або курагу, яблука, олію рослинну (оливкову, кукурудзяну) натще або розмішуючи в кефірі (на ніч), гречану, вівсяну, перлову кашу, мед (2-3 рази в день). Щоб домогтися ранкового туалету, необхідне виконання ранкового «ритуалу»: пиття натще води кімнатної температури й рослинної олії. Показані прохолодні мінеральні води із середнім і високим ступенем мінералізації. Дієта при гіпермоторній дискінезії товстої кишки включає в себе овочі у відвареному вигляді, більшу увагу приділяють рослинним жирам. Показані теплі мінеральні води зі слабким ступенем мінералізації. Нині, визнаючи роль дієтотерапії при закрепах, доведено, що недостатнє споживання харчових волокон (целюлози, лігніну, камеді) збільшує ризик виникнення закрепів. Лікувальний ефект при закрепах дають пшеничні висівки, морська капуста, насіння льону, а також препарати із групи харчових волокон: ламінарид, мукофальк.
2) Медикаментозна терапія: послаблюючі середники – гутталакс, лактулоза.
3) Немедикаментозні методи впливу: фітотерапія, фізіотерапія, рефлексотерапія, масаж і лікувальна фізкультура.
Функціональний енкопрез- функціональне нетримання калу у дітей, обумовлене порушенням одного із трьох центрів іннервації прямої кишки, розташованих у головному, спинному мозку й нижніх відділах кишечнику.
Виділяють 2 типи функціонального нетримання калу у дітей:
• Істинний енкопрез - порушення діяльності сфінктерного апарату прямої кишки під впливом явних або прихованих психічних афектів, перинатального пошкодження нервової системи.
• Хибний енкопрез - нетримання калу, обумовлене зниженням чутливості рецепторів прямої кишки, виникає на фоні закрепів різного генезу
Клінічні прояви:
виникають частіше в дошкільному віці (із 3-7 років): раніше охайна дитина починає мимовільно губити калові маси, бруднити білизну. Ці явища виникають гостро або поступово, згодом прогресують;
енкопрез може бути денним (під час ігор, емоційних афектів, фізичної напруги або без видимих причин) і /або нічним. При огляді у таких дітей пальпуються розширені петлі сигмовидної ободової кишки, заповнені каловою масою, іноді у вигляді конгломерату.
Причини:
• істинний енкопрез виникає внаслідок психічного стресу, на фоні несприятливих
умов у родині. Емоційний афект приводить до порушення контролю за сприйнят
тям почуття позиву, контролем за дефекацією, хоча до цього випорожнення були регулярними. Спочатку з'являється втрата невеликої кількості калових мас на фоні щоденного, самостійного випорожнення. Згодом довільна дефекація настає усе рідше й повністю припиняється, відбувається постійне мимовільне виділення нормальної консистенції калових мас. Іноді поєднується з енурезом;
• появі хибного енкопрезу передують різні за тривалістю закрепи, на фоні яких спо чатку епізодично, а потім регулярніше відбувається мимовільне відходження великих порцій твердого сухого калу, тонус анального сфінктера при цьому збережений.
Діагностика:
консультація психоневролога;
• пальцьове ректальне обстеження;
• ректороманоскопія;
контрастне рентгенологічне дослідження (що дозволяє оцінити стан дістальних відділів товстої кишки, провести диференційний діагноз із хворобою Гіршпрунга);
• аноректальна манометрія (оцінка тонусу зовнішнього й внутрішнього сфінктера заднього проходу, прямої кишки);
• ендоректальна або трансабдомінальна ехографія (оцінка товщини стінки прямої кишки, зовнішнього й внутрішнього сфінктера заднього проходу, виявлення дефектів сфінктера).
Лікування:
проведення психотерапії;
створення правильного режиму дня, спокійної обстановки навколо дитини;
• виключення негативних емоцій (виключити перегляд передач і кінофільмів, комп'ютерних ігор);
• седативні препарати й антидепресанти;
• ЛФК для зміцнення м'язів передньої черевної стінки й тазового дна; електростимуляція ануса, ампліпульсотерапія;
загальний масаж.
Тренування анального сфінктера: дитині пропонують стискати анальним сфінктером газовивідну трубку, уведену в анальний канал на глибину 4-5 см. Починають із 3-5 скорочень, доводячи до 25-30. Потім дитину змушують ходити, утримуючи трубку протягом 3-5 хвилин, а потім виштовхувати її, наче роблячи акт дефекації. Проводять повторні курси лікування з інтервалом в 1-2 місяці до стійкого ефекту (4-5 курсів).
При неефективності декількох курсів консервативної терапії - вирішують питання про хірургічне лікування.
Синдром подразнених кишок (СПК)- функціональний розлад рухової діяльності кишечнику тривалістю понад 3 місяці, що проявляється болями у животі, порушенням дефекації й абдомінальним дискомфортом.
Римські Критерії розглядають три клінічних варіанти:
• з переважанням закрепу;
• з переважанням діареї;
• із больовим синдромом і абдомінальним дискомфортом.
Етіологія й патогенез. Одним із головних факторів, що беруть участь у патогенезі СПК, є порушення нервової й гуморальної регуляції рухової функції кишечнику.
Клінічні прояви. Однією з головних умов діагностики СПК є нормальний фізичний розвиток. Відмічається кишечний дискомфорт або біль, пов'язаний з актом дефекації. Больовий синдром характеризується різноманітними проявами: від дифузних тупих до гострих, спастичних, від постійних до пароксизмів болю в животі. Порушення випорожнень: частота - більше 3-х разів на день або рідше 1 разу на добу; порушення форми випорожнень - щільної або м'якої консистенції; порушення акту дефекації - імперативні позиви на дефекацію або почуття неповного спорожнювання кишечнику.
Обстеження й діагностичні критерії:
• наявність дискомфорту або болю на протязі 12 тижнів за останній рік; біль зникає після акту дефекації;
• біль асоціюється зі змінами форми випорожнень.
Остаточний діагноз СПК може бути виставлений тільки після виключення органічних захворювань кишок. Для цього необхідно проведення: УЗД органів черевної порожнини й малого таза; ректороманоскопія, колонофіброскопія.
Лікування: Призначається дієта: стіл № 3 за Певзнером, яка включає овочі і фрукти в сирому вигляді, молочнокислі продукти, прийом великої кількості рідини (соки, кефір, негазована мінеральна вода) до 2 л, фізична активність, при необхідності призначення баластових речовин: пшеничні висівки, скасування або обмежене вживання продуктів, що сприяють закрепам (хлібобулочні вироби із пшеничного борошна, солодощі, чорний чай, какао).
Якщо нормалізації випорожнень після зміни характеру харчування й прийому баластових речовин не відбувається, виправдане призначення проносних, що мають гідрофільний ефект: ламінарид, натуролакс, мукофальк, форлакс, гуталакс, дульколакс, суха морська капуста.
При гіпермоторній дискінезії призначають:
• спазмолітики: папаверин, но-шпу, дицетел, спазмомен, мебеверин, колофак; холінолітики: ріабал, бускопан, метацин, платифілін, а при психогенних закрепах ще й транквілізатори (седуксен, фенібут, еглоніл). Курс 7-10 днів.
Для лікування гіпомоторних дискінезій використовують:
• препарати для поліпшення нервово-м'язової провідності (вітаміни В, і В6, дибазол, прозерин), ноотропні препарати (пірацетам, аміналон) на 1 місяць;
• препарати, що нормалізують перистальтику кишечнику - прокінетики (мотиліум) на 2 тижні.
Для корекції дисбіотичних порушень використовують пробіотики (біфіформ та інші препарати, що містять лакто- і біфідумбактерїї). При лікуванні ускладнень використовується місцеве лікування (мікроклізми, свічі або ректальні капсули зі знеболюючими й репарантами).
Немедикаментозні методи впливу: фітотерапія, фізіотерапія: електрофорез з кальцієм, платифіліном, папаверином, сульфатом магнію, ампліпульс, рефлексотерапія, масаж і лікувальна фізкультура).
При переважанні в клінічній картині СПК діареї призначається дієта стіл № 4 з виключенням овочів, фруктів, пряностей, молока, жирних сортів м'яса, риби. Медикаментозна терапія: імодіум, ентеробене, лопедіум;
• сорбенти: полісорб, смекта, поліфепан, мукофальк, ентеросгель на 7 днів;
• пробіотики: біфіформ, аципол на 1 місяць;
• фізіотерапія: парафінові і озокеритові аплікації, індуктотермія.
При перевазі в клінічній картині СПК больового синдрому:
• препарати з групи міотропних спазмолітиків: дицетел (пінаверіум бромід) по 50-100 мг З рази в день під час їжі або дюспаталін (мебеверин) по 200 мг 2 рази в день за 20 хвилин до
їжі, призначені на 3-4 тижні, спазмомен по 40 мг або бускопан по 10 мг рази в день; холінолітики: ріабал 1-2 краплі на 10 кг маси на добу, бускопан 10 мг 3-5 разів на добу.
Фізіотерапевтичні процедури рекомендуються при сильних спастичних болях. У цьому випадку доцільно призначати зігріваючі компреси на живіт, теплові фізіопроцедури, електрофорез із сірчанокислою магнезією.
Показання для призначення антибіотиків: наявність гнійних інфекційних осередків поза-кишкової локалізації, токсикозу, діарейного синдрому. Антибактеріальна терапія проводиться на фоні раннього (3 день) призначення пробіотиків у капсулованій формі: біфіформ, лінекс, бактисубтил. Препарати вибору: ерцефурил або ніфуроксазид: до 6-ти місяців - 2-3 мірні ложки, старше 6 місяців - 3 мірні ложки кожні 6 годин; фуразолідон - 10 мг/кг на добу, кла-ритроміцин - 30-50 мг/кг на добу. Тривалість антибактеріальної терапії - 5-7 днів.
Санаторно-курортне лікування: Трускавець, Миргород, Моршин, Березовські мінеральні води. При СПК, який супроводжується запором, призначають високомінералізовані води: Єсентуки-17, Нарзан, Слов'янська. При СПК, який супроводжується поносом, рекомендують води з низькою мінералізацією: Єсентуки-4, Миргородська, Березовська. Кількість води на один прийом не більше 150 мл, тривалість курсу лікування 3—4 тижні.
Захворювання біліарної системи:
Класифікація захворювань жовчного міхура і жовчних шляхів (холепатій)
- Функціональні порушення:
а) дискінезії:
- гіпертонія (спазм сфінктерів);
- гіперкінезія (гіпертонія жовчного міхура);
- гіпотонія (недостатність сфінктерів);
- гіпокінезія (гіпотонія жовчного міхура);
- змішана (або диссоційована);
б) дискринія жовчевого міхура.
- Механічні порушення:
- вроджені аномалії;
- гіперплазія лімфатичних залоз;
- мікрокалькульоз;
- синдром холестазу
- Запальні захворювання
- локалізація: холецистит, холангіт, холецистохолангіт;
- перебіг: гострий, хронічний, рецидивуючий, латентний;
- характер запалення: катаральний, флегмонозний, гангренозний;
- фаза: загострення, субремісія, ремісія.
- Захворювання великого дуодентального сосочка і загального жовчного протоку:
а) функціональні:
- гіпотонія;
- гіпертонія.
б) запальні;
в) обтураційні.
- Обмінна – жовчнокам’яна хвороба (атипова - мало симптомна, типова - з виразними ознаками печінкової кольки).
- Постхолецистектомічний синдром;
- Паразитарні захворювання – аскаридоз, опісторхоз, ехінококоз, фасциолез, клонорхоз.
- Аномалії розвитку жовчного міхура і жовчних протоків
- Травматичні ушкодження
- Пухлини
Переважне формування захворювань біліарної системи відбувається у 5-6 та і 9-12 років, тобто у періоди інтенсивного росту, коли можливі значні зміни морфологічного і фізіологічного співвідношення різних органів і систем. В основі захворювання біліарної системи у дітей лежать функціональні розлади жовчовиділення (дискінезія) і пов’язані з цим дисхолія (зміна фізико-хімічних, в тому числі колоїдних якостей жовчі, внаслідок порушення секреторної і всмоктувальної функції жовчного міхура) та дискринія (порушення секреторної функції слизової оболонки жовчного міхура, яке супроводжується змінами біохімічного складу жовчі). Функціональні розлади біліарної системи можуть бути проявами загального вегетоневрозу і в разі затяжного перебігу сприяють формуванню органічної патології. Важливу роль у розвитку функціональних, запальних і обмінних холепатій відіграють аномалії числа, положення, величини, форми і будови жовчного міхура. Виявлено достатньо характерний ланцюжок: аномалія розвитку або положення жовчного міхура – дискінезія – холецистохолангіт – холелітіаз, котрий починається у дитячому віці,але нерідко повністю реалізується у дорослих.
Жовч утворюється в гепатоцитах, поступає в жовчні капіляри, збирається жовчними протоками і через загальний печінковий проток попадає в 12-палу кишку, де вона приймає участь у процесах травлення. Жовчний міхур містить 20-80 мл жовчі, кількість якої може збільшуватись при застої. Після прийму їжі 50 % жовчі, що виробляється печінкою поступає безпосередньо в дванадцятипалу кишку, решта потрапляє в жовчний міхур, який скорочується 1-2 рази при кожному прийомі їжі. В жовчних протоках і жовчному міхурі вона змінює, завдяки процесам всмоктування і секреції, свої властивості. За день у дорослої людини cекретується 250-1000 мл жовчі.
Основними компонентами жовчі є вода, холестерин, солі жовчних кислот, фосфоліпіди.
Жовч має багато функцій, основні з яких є
- нейтралізація соляної кислоти і пепсину;
- активація кишкових і панкреатичних ферментів;
- фіксація ферментів на епітелію;
- емульгування жирів;
- посилення всмоктування жиророзчинних вітамінів;
- посилення перистальтики кишок;
- гальмування процесів гниття;
- стимуляція вироблення і виділення жовчі печінковими клітинами;
- екскреція ліків, токсичних речовин, отут, тощо.
Якщо має місце недостатнє виділення жовчі в просвіт кишок, то порушується моторика кишок, зменшується всмоктування кальцію (що збільшує ризик остеопорозу) і вітамінів, знижується кількість фібриногену, гемоглобіну, порушується травлення.
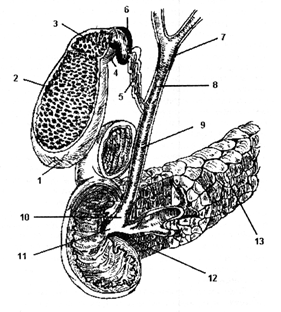
Рис. 1Схема будови жовчовивідних шляхів і розміщення сфінктерів поза печінкових жовчних протоків.
дно жовчного міхура; 2 – тіло жовчного міхура; 3-воронка жовчного міхура; 4 – шийка жовчного міхура; 5 – міхурцевий проток; 6- сфінктер Люткенса; 7 – сфінктер Міріззі; 8 – загальний печінковий проток; 9 – загальний жовчний проток; 10 – панкреатичний відділ загального жовчного протоку; 11 – ампула великого дуоденального сосочка; 12 – сфінктер Одді; 13 – підшлункова залоза
ХРОНІЧНИЙ ХОЛЕЦИСТИТ
(ХРОНІЧНИЙ ХОЛЕЦИСТОХОЛАНГІТ).
Хронічний рецидивуючий запальний процес жовчного міхура і внутрішньопечінкових жовчних ходів, який завжди є вторинним, на фоні порушення моторики жовчовивідних шляхів (дискінезія жовчного міхура та регулюючих сфінктерів) і змін фізико-хімічного складу та біохімічної структури жовчі (дисхолія). Частіше зустрічається у вигляді холецистохолангіту.
Етіологія. Запалення стінок жовчного міхура та жовчовивідних шляхів може бути інфекційного та неінфекційного характеру. Значну роль у розвитку холециститу та холецистохолангіту відіграє інфекція, яка може проникати в жовчний міхур і внутрішньопечінкові жовчні ходи із кишок, гематогенно та по лімфатичних шляхах. У більшості випадків інфікування біліарної системи здійснюється за рахунок умовно-патогенної мікрофлори з нижчих відділів травного каналу, особливо при наявності дисбактеріозу.
Патогенез. За класифікацією розрізняють калькульозну та некалькульозні форми хронічного холециститу. Некалькульозні форми більш характерні для дитячого віку. У більшості випадків для захворювання характерний перебіг за типом холецистохолангіту. Однак це не виключає можливості, на якомусь етапі, ізольованого або переважаючого ураження жовчного міхура (холецистит) або внутрішньопечінкових жовчних ходів (холангіт).
Шляхи проникнення інфекції в жовчний міхур:
· висхідний, з просвіту кишок, через ductus choledochus;
· лімфогенний (частіше з кишок);
· гематогенний (з ротоносоглотки, легень, нирок, інших органів) .
Клініка. Клінічні прояви хронічного холецистохолангіту можуть бути різноманітними, розвиватися поступово, посилюватись під час загострення хвороби.
Провідні симптоми захворювання:
· Больовий симптом. Болі ниючого характеру, тупі, посилюються після вживання холодної, жирної, смаженої, гострої їжі, газованих напоїв. Характер больового синдрому певною мірою визначається типом дискінетичних змін жовчовивідних шляхів. При гіперкінетичній дискінезії відзначають короткочасний інтенсивний біль переймоподібного характеру, що локалізується у ділянці правого підребер’я, нерідко з іррадіацією під праву лопатку. При гіпокінетичній дискінезії больовий синдром характеризується постійністю; відзначають ниючий, тупий, розпираючий біль у ділянці правого підребер’я, епігастрії. Болі часто зменшуються або зникають через 2-3 години після їх появи.
· Диспепсичні симптоми: поганий апетит, непереносимість певної їжі (жирна, гостра), нудота, рідше блювання, гіркота в роті, відрижка, розлади випорожнень, частіше у вигляді закрепів.
· Астеновегетативний синдром: підвищена втомлюваністю, слабкість, млявість, головний біль, розлади сну, субфебрильна температура тіла.
Під час огляду звернути увагу на
блідість шкірних покривів; обкладений язик; неприємний запах із рота; болючість при пальпації живота (максимально виражена в ділянці правого підребер’я); збільшення (на 2–4 см) та ущільнення печінки і чутливість її при пальпації.
Жовчний міхур пальпується у вигляді грушоподібного утвору різної щільності, що рухається під час дихання і зміщується під час пальпації в горизонтальному напрямку. Пальпуючи живіт, слід звернути увагу на наявність симптомів, характерних для хронічного холецистохолангіту.
· Симптом Кера–Образцова – болючість під час пальпації у правому підребер’ї в проекції жовчного міхура, тобто в куті, утвореному латеральним краєм правого прямого м’яза живота і правої реберної дуги, особливо на вдосі.
· Симптом Харитонова–Лепене – локальна болючість під час постукування зігнутими пальцями в проекції жовчного міхура.
· Симптом Захар’їна – болючість внаслідок натискування вказівним або середнім пальцем у проекції жовчного міхура.
· Симптом Яновера – лікар встановлює руку зліва на рівні пупка хворого і здійснює поштовх праворуч і вгору (у бік правого підребер’я). Симптом вважають позитивним, якщо болючість іррадіює в ділянку правого підребер’я.
· Симптом Ортнера–Грекова – болючість внаслідок постукування ребром долоні по правій реберній дузі.
· Симптом Мюссі–Георгієвського (френікус-симптом) – під час натискування між ніжками грудиноключично-соскового м’яза з’являється болючість над ключицею, в ділянці плеча або в правому підребер’ї.
· Симптом Мерфі – внаслідок стискання рукою лікаря в ділянці проекції жовчного міхура у положенні хворого сидячи у нього з’являється болючість, особливо на вдосі.
У більш старших дітей можна визначити больові симптоми, які пов’язані з наявністю рефлексогенних зон.
· Симптом Оппенгайма–болючість внаслідок пальпації остистих відростків грудних хребців.
· Симптом Сквирського – поява болючості у правому підребер’ї під час перкусії ребром кисті праворуч від Х–XI грудних хребців.
· Рефлексогенні зони Захар’їна–Геда (больові точки): під кутом правої лопатки; на 4–5 см праворуч від її грудного хребця; біля вільних кінців XI і XII ребер праворуч; у ділянці плечового відростка лопатки праворуч.
Названі симптоми і наявність ознак хронічної інтоксикації – провідні клінічні симптоми, що дозволяють диференціювати запальні та дискінетичні розлади жовчовивідних шляхів.
У періоді неповної клінічної ремісії скарги звичайно відсутні, але зберігається помірна больова чутливість під час пальпації живота та ознаки хронічної інтоксикації. Останні повністю ліквідуються лише в період повної клінічної ремісії, коли скарги хворого і больові симптоми відсутні.
