Классификация пищевых отравлений бактериальной этиологии.
I.Пищевые отравления, II. Пищевые отравления, вызванные бактериальными вызванные бактериями,
экзотоксинами (интоксикации): протекающие по типу
острых гастроэнтеритов
(токсикоинфекций)
1) клостридии ботулизма (нейротоксин); 1) сальмонеллы;
2) клостридии перфрингенс 2) кишечная палочка;
(α – токсин и β – токсин); 3) протей;
3) стафилококки (энтеротоксины). 4) клебсиеллы;
4) клостридии диффициле. 5) род цитробактерии;
6) род Бацилла цереус;
III.Пищевые отравления, 7) энтерококки (Str. faecalis);
вызванные токсинами 8) синегнойная палочка;
грибов (микотоксикозы). 9) парагемолитический вибрион;10) церации.
Отметить биологические особенности возбудителя, определяющие их ведущую роль в этиологии пищевых отравлений (например: стафилококки продуцируют энтеротоксины, которые всасываясь в желудке, вызывает активацию моторики его и кишечника, понижают артериальное давление в связи с влиянием на парасимпатическую нервную систему: у Cl. botulinum охарактеризовать ботулотоксин и его влияние на ЦНС; Cl. difficile – энтеротоксин действует на аденилатциклазную систему, накапливается ЦАМФ, нарушает водно-электролитный баланс (диарея, обезвоживание).
Эпидемиология.
Источник: – человек, животные (больные или носители возбудителя).Размножение микроорганизмов становится возможным при нарушении санитарных правил при заготовке пищевых продуктов, а также в процессе приготовления из них готовых изделий, при их неправильной транспортировке и хранении.
Путь распространения: - алиментарный.
Отравления регистрируются на протяжении всего года, но значительное большинство их приходится на теплое время года, что объясняется возможностями размножения бактерий в скоропортящихся продуктах, если отсутствуют источники искусственного холода для их хранения и перевозки.
Подчеркнуть, что среди общего числа пищевых отравлений разной этиологии бактериальные занимают ведущее место (60 -95 % случаев).
Общие клинические симптомы отравления.
Острое начало после короткого инкубационного периода (от 2-4 до 8 часов) в виде общетоксических явлений: повышение температуры тела, слабость, головная боль, нарушение функции сердечно-сосудистой и нервной систем. Характерно также наличие симптомов гастроэнтерита: тошнота, рвота, понос, вздутие и урчание в животе. Продолжительность не превышает 1-3 дня. Пищевые отравления, вызванные сероварами А и С Cl. perfringes, приобретают все большую значимость и представляют актуальную проблему для здравоохранения большинства стран мира.
• Cl. perfringens типа А вызывает отравления легкой и средней степени тяжести: заболевание развивается остро, с болями в животе, рвотой с примесью крови, диареей(до 20 раз в сутки).Симптомы исчезают в последующие 12 -24 часа.
• Cl. perfringens типа С вызывает некротический энтерит. При острых формах болезнь может закончиться смертью в течении 12-24 часов (действие β- токсина).
В последние годы отличается рост заболеваний, вызванных Bacillus cereus (почвенная бактеремия – сапрофит). Обсеменяет пищевые продукты, вызывая пищевые отравления. Бактерии выделяют энтеротоксин при прорастании спор, устойчивых к определенным термическим режимам обработки пищевых продуктов (обычно овощей). B. cereus напоминает сибиреязвенную палочку, в мазках располагается в виде штакетника, грамположительная, на агаре образует «распластанные» колонии с неровными краями, на кровяном агаре дают зону гемолиза, со временем колонии приобретают восковидный вид (от лат. cera, воск, свеча); в жидких средах пленка + хлопьевидный осадок + помутнение бульона. Бактерии обладают высокой протеолитической активностью, разжижают желатин, образуют лецитиназу, ацетоин, расщепляют глюкозу и мальтозу до кислоты.
См.№29
31. О- антиген - липолисахаридно-протеиновый комплекс, термостабильный (выдерживает кипячение в течение 2,5 часов, автоклавирование при 1200 С – 30 мин.), чувствительны к формальдегиду, но устойчивы к спирту. Это - групповой антиген – по нему, согласно классификации Кауфмана и Уайта, семейство делится на 67 серогрупп. Их обозначают заглавными буквами латинского алфавита (А, В, С, Д и т.д.). Некоторые группы имеют общие О-антигены, но каждая группа содержит один основной антиген. (Например, в группе А – это - 2, в группе В – 4, в группе С – 6, Д – 9 и т.д.)
32. Особенности микробиологической диагностики.
Максимально ранняя диагностика (5й-7й дни заболевания) необходима для своевременного проведения противоэпидемических мероприятий. С целью диагностики, применяются бактериологический и серологический методы исследования. Выбор материала для исследования определяется стадией заболевания. В инкубационном периоде исследуют испражнения; в продромальном периоде – кровь на посев; в разгаре заболевания (2-3-я недели) – моча, испражнения, желчь, соскоб из розеол, костный мозг и т.д. Выделенная чистая культура возбудителя идентифицируется путем изучения биохимической активности; сероидентификация профодится сначала с использованием поливалентной групповой сыворотки, затем – групповых и типовых диагностических сывороток. С целью серодиагностики ставятся реакции: Видаля, РПГА с О-, Н-, Vi- эритроцитарными диагностикумами. Диагностическое значение имеет кожно-аллергическая проба с эбертином выявляющая состояние замедленной гиперчувствительности.
33. Дизентерия – острое антропонозное инфекционное заболевание с фекально-оральным механизмом передачи, характеризующееся преимущественным поражением слизистой толстого кишечника, жидким стулом с примесью слизи и крови
Таксономия.
Семейство Enterobacteriacеae
Триба Escherichia
Род Shigella
Виды Sh. Dysenteriae
Sh. Flexneri
Sh. Boydi
Sh. Sonnei
Морфология.
Грамотрицательная палочка, 0,5 х 3,0 мкм.; неподвижна, имеет пили общего типа и половые. Спор не образует. Могут формировать микрокапсулу. В мазках располагаются беспорядочно.
Культуральные свойства.
Факультативные анаэробы, хемоорганогетеротрофы, хорошо растут на простых питательных средах. Оптимальная температура роста - 370С, рН 6,7-7,4. На бульоне растут в виде диффузного помутнения. На агаре могут образовывать 2 вида колоний: S (мелкие, бесцветные, гладкие) и R (более крупные, сухие, шероховатые). На дифференциально-диагностических средах (Эндо, Левина, Плоскирева) Шигеллы растут в виде бесцветных колоний, так как они не расщепляют лактозу).
Биохимические свойства.
Шигеллы – оксидазоотрицательные и каталазоположительные микроорганизмы. Дают положительную реакцию Фогес-Проскауэра. В сравнении с другими энтеробактериями шигеллы обладают наибольшей паразитарностью и наименьшей ферментативной активностью.
Сахаролитическая активность: лактозу и сахарозу не расщепляют (кроме Sh. Sonnei, которые медленно ферментируют лактозу), другие сахара разлагают до кислоты без газа, медленно расщепляют до кислоты глюкозу, осуществляя брожение смешанного типа (исключение – штаммы Ньюкестл). В отношении маннита разделяются на маннитопозитивные (группа А) и маннитонегативные (все остальные).
Протеолитические свойства: шигеллы не образуют сероводород, индол образуют непостоянно, не разжижают желатин, не ферментируют мочевину, восстанавливают нитраты в нитриты.
Антигенные свойства.
Шигеллы имеют 2 основных антигена: О- и К-.
Соматический О-антиген – групповой, липополисахарид клеточной стенки, термостабильный.
Поверхностный К-антиген, типовой, термолабильный.
По антигенной структуре шигеллы делятся на группы, те - на серовары, а серовары – на подсеровары. Серовары обозначаются арабскими цифрами, а подсеровары – арабскими цифрами с добавлением строчных букв латинского алфавита.
В соответствии со структурой О-антигена и с некоторыми биохимическими особенностями известных 39 серотипов шигеллы, согласно Международной классификации, они разделены на 4 группы (А,В,С,Д). Дальнейшая дифференцировка на типы и подтипы основана на особенностях антигенной структуры.
Ферменты патогенности.
1. Токсины:
- эндотоксин – липополисахаридопротеиновый комплекс, который действует на нервную и сосудистую системы организма человека;
- экзотоксин (токсин Шига) обладает цитотоксическим (нарушает синтез белка на рибосомах); энтеротоксическим; нейротоксическим действием.
2. Ферменты агрессии: гиалуронидаза; фибринолизин; муциназа; плазмокоагулаза; нейраминидаза.
3. Структурные и биохимические компоненты клеток: микрокапсула; пили; белки наружной мембраны, способные связываться с рецепторами эпителиальных клеток и побуждать их к «индуцированному эндоцитозу».
Гены, кодирующие вирулентность, располагаются в хромосомах и в плазмидах: гены, кодирующие свойство прикрепляться к клеткам эпителия; гены, обеспечивающие поражение клеточных мембран.В том случае, когда гены, определяющие способность проникать внутрь клеток, находятся на плазмидах, они могут легко передаваться ЭПКП.
Резистентность.
В почве, воде, пищевых продуктах шигеллы выживают до 2-3 месяцев, активно размножаются в молоке при комнатной температуре. Сроки выживания микроорганизмов в молоке и молочных продуктах выше сроков их реализации (отсюда – вспышки, связанные с заражением дизентерией через молоко, сметану). На ткани, бумаге шигеллы сохраняются до 1 месяца. На овощах и фруктах живут более 2 недель. При нагревании до 600С гибель наступает через 15-20 минут, при кипячении – сразу же. Очень чувствительны к дезинфицирующим средствам. Важная особенность шигелл Зоне – их устойчивость к факторам внешней среды и выраженная резистентность к антибиотикам.
Эпидемиология.
Резервуар и источник инфекции – человек (больной или бактерионоситель). Наибольшую опасность для распространения инфекции представляют больные со стертыми формами дизентерии, особенно лица определенных профессий (например, работающие в пищевой промышленности).
Механизм передачи – фекально-оральный. Пути передачи – водный, пищевой, контактно-бытовой. Имеют большое значение фактор грязных рук и «мушиный» фактор.
34. Патогенез и клинические особенности.
Естественная восприимчивость людей к заболеванию – высокая. Шигеллы, преодолевшие неспецифические факторы защиты ротовой полости и кислотный барьер желудка, прикрепляются к энтероцитам толстой кишки и секретируют токсины. Специфические белки наружной мембраны шигелл взаимодействуют с рецепторами плазматической мембраны, обеспечивают адгезию. При помощи фермента муциназы они проникают в клетки эпителия слизистой. В пораженных клетках возбудители активно размножаются; выделяемый ими токсин обеспечивает развитие в подслизистом слое воспалительный процесс. Воспаление поддерживает цитотоксин, выделяемый шигеллами. Развивается отек и деструкция слизистой толстой кишки. Катаральное или фиброзно-некротическое воспаление приводит к гибели эпителиальных клеток и способствует образованию эрозии и язв. В тоже время при гибели возбудителей выделяется эндотоксин, вызывающий интоксикацию организма.
Дизентерия постоянно протекает с явлениями дисбиоза, предшествующего или сопутствующего развитию заболевания. Все это определяет развитие экссудативной диареи и гипермоторной дискенезии толстой кишки.
Таким образом, патогенез заболевания определяется адгезивными свойствами возбудителя, проникновением его в клетки, размножением там и продукцией токсинов. Интоксикация усугубляется действием эндотоксина, высвобождающегося при массовой гибели возбудителей. Клинические проявления зависят от вида возбудителей. Инкубационный период длится от 1 до 7 дней. Начало заболевания может сопровождаться повышением температуры до 38-390С, головной болью, слабостью. Появляются режущие боли в животе. Одновременно отмечаются жидкий стул; позже стул становиться скудным, с большим количеством слизи и с примесью крови («ректальный плевок»). Характерно появление тенез - мучительных тянущих болей в области прямой кишки. После перенесения дизентерии возможна хронизация процесса или формирование бактерионосительства
35.Для исследования берут испражнения больного на среду Эндо-Левина-Плоскирева или мазок с прямой кишки на зеленитоввый бульон.Аллергическая проба Цуверкалова В качестве аллергена используется гидролизат дизентерийных бактерий («дизентерии»), который вводят внутрикожно в количестве 0,1 мл на внутренней поверхности предплечья. Реакция учитывается через 24 ч; при положительном результате появляются гиперемия и инфильтрат размером не менее 1 * 1 см. Реакция выявляется в первые дни болезни, частота ее нарастает с 4 — 5-го дня болезни; она обладает значительной чувствительностью (80 — 85% положительных результатов), но не является строго специфичной. У большинства детей в возрасте до 1 года реакция отрицательная.
36. Кишечная палочка является санитарно-показательным микроорганизмом, ее обнаружение свидетельствует о свежем фекальном загрязнении объектов внешней среды.
37. Эшерихиозы – острые кишечные заболевания, вызываемые патогенными E. сoli и протекающие по типу энтеритов и энтероколитов.
Возбудители – диареегенные серовары кишечной палочки; они разделены на 5 групп. Морфологически представители разных групп не отличимы друг от друга; их дифференцируют по антигенной структуре и по факторам патогенности. В настоящее время известно ~170 антигенных вариантов E. сoli, более 80 из них вызывают коли-инфекцию.
Диареегенные серовары кишечной палочки разделены на следующие 5 групп (таблица 1):
Энтеропатогенные (ЭПКП) включают 15 серогрупп и 29 сероваров.
Энтероинвазивные (ЭИКП) - около 9 серогрупп и 13 сероваров.
Энтеротоксигенные (ЭТКП) – 17 серогрупп и 16 сероваров.
Энтерогеморрагические (ЭГКП) – 4 серогруппы.
Энтероадгезивные (ЭАКП) окончательно не дифференцированы
38.ETEC- ЭТКП вызывают холероподобное заболевание. При помощи пилей они прикрепляются к эпителию нижних отделов тонкого кишечника и продуцируют 2 типа токсинов: термолабильный и термостабильный. Последний представляет собой низкомолекулярный белок, он увеличивает содержание циклического гуанин-монофосфата в клетках эпителия, что приводит к нарушению транспорта молекулярного железа и повышенному выходу воды из клеток. Высокомолекулярный темолабильный токсин напоминает по механизму действия экзотоксин холерного вибриона. Заболевание по характеру течения напоминает легкую форму холеры. В литературе его часто называют диареей путешественников или диареей туристов.Путь заражения:водный.Количество дефекаций 5-10.
39.EIEC- вызывают дизентериеподобное заболевание у детей и взрослых. Адсорбируются на клетках эпителия нижних отделов толстой кишки. Проникают внутрь клеток; размножаясь, разрушают их. Распространяясь по межклеточным пространствам, они поражают соседние клетки, образуя язвы. Вырабатывают шигеллоподобный токсин. Клинические симптомы: вначале – водянистая диарея, затем в испражнениях появляется примесь слизи и крови.Механизм заражения:пищевой,водный.
40.EPEC- вызывают эшерихиозы у детей до 1 года(от матери к ребенку ,через молочную смесь). Возбудители поражают эпителий тонкого кишечника, адсорбируются на поверхности энтероцитов за счет белков наружной мембраны и размножаются здесь, повреждая микроворсинки и вызывая их отторжение. Развивающаяся при этом воспалительная реакция обусловлена действием эндотоскина, который освобождается при разрушении кишечных палочек. Течение болезни – тяжелое, она может длиться неделями. Основные клинические проявления: диарея, рвота, срыгывание пищи, признаки обезвоживания и обессоливания организма. Может развиться гипотрофия. Факторы патогенности:адгезия,колонизация,инвазия,эндотоксин,термолабильный энтеротоскин.
41.EHEC- возбудители геморрагической диареи и гемолитического синдрома. Возбудители выделяют шигелоподобный цитотоксин, вызывающий разрушение эндотелия сосудов, клеток кишечника,клеток почек, соответственно дифференциация крови в испражнениях. Появления урогеморрагического синдрома(кровь в моче), но и микроорганизм проникает в кровь, разрушается с выделением эндотоксина, который действует на тучную клетку, вызывая её дегрануляцию, что ведет к выделению серотонина и гистамина, у пациентов развивается сильная головная боль, кровотечения, развитие токсического шока и ко всему перитонит(если больной дожил до него).
42. Особенности лабораторной диагностики.
Диагностика эшерихиозов, вызываемых диареегенными E. сoli, основана на выделении чистой культуры возбудителя и ее идентификации с помощью наборов поливалентных ОК- сывороток, содержащих антитела к определенным О - антигенам. В России выпускаются наборы диагностических ОК- сывороток: ОКА, ОКВ, ОКС, ОКЕ. Основная поливалентная сыворотка ОКА содержит антитела к О- и К- антигенам более, чем 20 главных серологических групп, остальные ОК- сыворотки содержат антитела к О- и К- антигенам тех же серогрупп, но в меньшем их сочетании. Реакция агглютинации с выделенной культурой ставится на стекле. При этом последовательно используются все наборы ОК- сывороток. Вначале определяют ОК- серогруппу с живой культурой (одновременно изучают и ее биохимические свойства), а в заключение идентифицируют О- серогруппу, используя адсорбированные О- сыворотки и гретую при 1000С в течение часа (для разрушения К- антигена) культуру. Можно применять реакцию коагглютинации, ИФМ.
Для идентификации ЕИКГ могут быть использованы кератоконъюнктивальная проба, проба с дизентерийным фагом, ИФА (для обнаружения белков наружной мембраны, кодируемых плазмидой). Для обнаружения специфических антигенов в испражнениях больных может быть использован РИФ. Наиболее быстрым и специфическим методом диагностики заболеваний, вызываемых диареегенными E. сoli, является применение ДНК- зондов. Они позволяют обнаружить непосредственно гены плазмид, отвечающих за патогенность E. сoli или синтез их цитотоксинов.
43.Холера.
Таксономия:
Семейство Vibrionaceae
Род Vibrio
Вид V. cholerae
Биовары; V. cholerae asiaticae (classicae)
V. eltor
Морфология:
слегка изогнутая палочка, размеры 1,5 -4,0х 0,2-0,4 мкм, полиморфна (от зернистых форм до палочковидных в зависимости от возраста культуры и исследуемого материала), монотрих (жгутик в 2-3 раза длиннее тела, повышенная подвижность, напоминает ундулирующую мембрану). При лечении антибиотиками подвижность уменьшается и может превращаться в L- формы. Спор и капсул не образует.
Тинкториальные свойства:
легко окрашивается анилиновыми красителями, гр. « отрицательные», в нативных препаратах виде «косяков рыб».
Культуральные свойства:
хорошо растет на обычных питательных средах, но требователен к p H (галофил), оптимальная p H = 8,0-9,0. В 1% щелочной пептонной воде через 6-8 часов отмечается рост в виде нежной, тонкой, голубоватой пленки, в 0,5 -1% Na Cl – легкая мутность; на плотной среде через 10-12 часов вырастают гладкие, прозрачные, голубоватые колонии с ровным краем (S формы), при длительном культивировании колонии увеличиваются в размерах, возможны атипичные колонии: мутные, с плотным центром, пигментированные (коричневого или желтого цвета), мелкие, шероховатые (R-формы), бактерии из них не чувствительны к бактериофагам, антибиотикам и не агглютинируются О-антисывороткой. На щелочно-кровяном агоре V. cholerae asiatica не дает зон гемолиза, V. eltor - дает зону гемолиза; на агаре с тиосульфатом, цитратом, солями желчных кислот и сахарозой (ТС BS агар) образует желтые колонии
строгий аэроб;
оптимальная температура роста 37 °С;
время культивирования (6-8-10-12-24 часа).
Биохимические свойства:
активны, расщепляют глюкозу, мальтозу, лактозу, гликоген, маннит с образованием кислоты без газа, разжижают желатин в виде воронки, образуют индол, восстанавливают нитраты в нитриты (нитрозоиндоловая проба), разлагают мочевину, крахмал. По способности ферментировать сахарозу, арабинозу и маннозу все вибрионы по классификации Хейберга разделены на 6 групп. Холерные вибрионы принадлежат к 1 группе (триада Хейберга) – расщепляют сахарозу и маннозу и не расщепляют арабинозу.
Экология распространения:
Антропоноз,дельты рек Ганга,Брахмапутра.
Механизм заражения:
Фекально-оральный(10¹² кл. инфицирующая доза).
Путь заражения:водный
Резистентность:в пресной воде до 1 года
В соленой воде до 1 года
В замороженной воде до 2 лет
Кипячение в течении 1 мин
К УФ,дезинфектантам чувствителен.
Клиника: инкубационный период от нескольких часов до 2-6 дней, чаще 2-3 дня. Выделяют 3 периода:
Холерный энтерит: на фоне нормальной температуры редкий жидкий стул, через 1-2 дня присоединяется рвота;
Острый гастроэнтерит: частая рвота, урчание в животе, испражнения приобретают вид «рисового отвара»- мутная жидкость с плавающими остатками слизи и клетками эпителия; акты дефекации учащаются, язык покрывается налетом, количество мочи уменьшается, выраженная жажда, обезвоживание;
Холерный алгид – t 35°C, кожные покровы серые, синюшные, морщинистые, лицо Гиппократа «facies hippocratica»: нос заострен, глаза запавшие, выступающие скулы; афония, гипотония. Смерть наступает от сердечно-сосудистой и почечной недостаточности в результате обезвоживания и интоксикации.
Иммунитет:постинфекционный, стойкий, продолжительный, антимикробный и антитоксический; поствакцинальный недлительный в течение 3 -5 месяцев.
44. Факторы патогенности:
токсины:
А) эндотоксин (ЛПС клеточной стенки, термостабильный, вызывает воспаление и индуцирует синтез вибриоцидных антител)
Б) экзотоксин= энтеротоксин= холероген (основная роль в патогенезе, термолабильный белок, его образование кодируют хромосомные и плазмидные гены, состоит из двух компонентов: А и В. Компонент А составляют субъединица А1 (активный центр) и субъединица А2 , связывающая А и В. Субъединица А1 активирует аденилатциклазу, приводя к увеличению внутриклеточного содержания цАМф и выходу жидкости и электролитов из клеток либеркюновых желез в просвет кишечника.
Компонент В – нетоксичный, обладает способностью соединяться с рецепторами эпителиальных клеток тонкого кишечника, облегчая проникновение в клетку компонента А.
Бактерии серовара 0139 также синтезируют экзотоксин с аналогичными свойствами, но в меньших количествах.
В) экзотоксины LT, ST, SLT
Г) фактор проницаемости – повышает проницаемость капилляров.
2. ферменты: нейраминидаза= сиалидаза (отщепляет от гликопротеинов эпителия сиаловую кислоту, создавая «посадочную» площадку для вибрионов, увеличивая количество рецепторов для холерогена путем модификации три - и дисиалогликозидов в моносиалогликозиды
Gm1); гиалуронидаза; муциназа (способствует разрушению муцина на эпителиальных клетках, что облегчает всасывание токсических продуктов), протеазы, лецитиназа, гемолизин V . eltor .
Структурные и химические компоненты клетки:
Жгутики, обусловливающие хемотаксисдля преодоления слизистого слоя и взаимодействие с эпителиальными клетками. У мутантов Сhe– - (утративших способность к хемотаксису) вирулентность снижена, а у мутантов Mot- – (утративших подвижность)вирулентность исчезает или снижается в 100-1000 раз.
45. Антигенная структура:
О-антиген – специфический, неоднороден: видовые и типовые антигены. В роду Vibrio 139 сероваров по О антигену. Вид определяется в реакции с 01 сывороткой, а тип с сыворотками Инаба и Огава, так как выделяют три серотипа: А, В, С; А – общий, АВ – Огава, АС – Инаба, АВС – Гикошима. Они являются эпидемиологическими маркерами.
Вибрионы, агглютинирующиеся сывороткой 0139, назвали биоваром Бенгал.
Rформы, слизистые М-формы с измененной структурой О-антигена не агглютинируются 01 антисывороткой, поэтому для идентификации OR и R диссоциантов используют OR- антисыворотки.
Н –антиген термолабильный, общий, неспецифической, белковой природы. Н- антигены общие для большой группы бактерий, их разделяют на А и В группы: А – холерный вибрион, В – холероподобные, 6 групп.
Вибрионы, не агглютинирующиеся сыворотками групп 01, называются неагглютинируемыми – НАГ вибрионами, вызывают холероподобные заболевания.
Также у холерного вибриона было выделено еще 2 антигена, которые стимулируют образование вибриоцидных и антитоксических антител.
46.Для дифференциации биотипов холерных вибрионов используют способность вибриона Эль-Тор расти на среде с антибиотиком полимиксином и вызывать гемагглютинацию куриных эритроцитов. 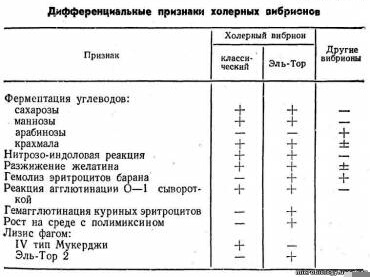
47. для VII пандемии холеры характерны две особенности распространения. Первая заключается в том, что «первичный занос инфекции во многие страны не завершался становлением полного эпидемического благополучия, холера укоренялась на территории этих стран, создавая как бы плацдарм для дальнейшего продвижения эпидемий».
Вторая особенность распространения холеры Эль-Тор состояла в том, что она появилась в тех странах, где болезнь не регистрировалась многие годы (Камбоджа, Бирма, Непал, Турция, СССР, страны Восточной Африки и др.) или не выявлялась никогда ранее (ЮАР, Марокко, Тунис, Ангола, Новая Зеландия и др.), т.е. ареал этой инфекции существенно расширился. Возможность распространения и укоренения холеры при ее заносе на ранее неэндемичную территорию зависит от местных санитарно-гигиенических условий жизни населения, его санитарной культуры, социально-экономических и природно-географических факторов, способствующих формированию очагов. Формированию вторичных очагов холеры и ее укоренению способствует длительное сохранение вибрионов Эль-Тор в объектах окружающей среды. Длительное (срок наблюдения 14 мес) существование холерных вибрионов вне организма человека — в воде поверхностного естественного непроточного водоема .
48. Микробиологическая диагностика.
Основной метод исследования – бактериологический. Объектами исследования служат фекалии, рвотные массы, желчь, секционный материал, мухи, вода, ил, гидробионты, сточные воды. Транспортная среда: 1% пептонная вода с pH 8,2-8,6, правила транспортировки соответствуют особо опасным инфекциям.
Серологический метод
а) сероидентификация: ИФА, РИФ, РПГА с антительным эритроцитарным диагностикумом (РТПГА для подтверждения РПГА), РА с О, OR, 0139 антисыворотками
б) серодиагностика: РА, РПГА с эритроцитарным холерным диагностикумом РНАг, реакция лизиса, ИФА (для ретроспективной диагностики, выявления вибрионостителей, оценки поствакцинального и постинфекционного иммунитета).
Ускоренные методы: РИФ, ДНК-зонды, ПЦР, иммобилизация вибрионов О-холерной сывороткой и бактериофагом.
Необходимо идентифицировать и дифференцировать от V. parahaemolyticus, V.vulnificus, V.alginoluticus, V.mimicus, V.damsela, V.metschnigovii, V.proteus (finglepriori), V.albensis.
Предварительный положительный ответ при диагностике холеры выдается через 5-6 часов на основании обнаружения в посевах культур, агглютинирующихся на стекле холерной О-сывороткой, в разведении 1:100 и типовой сывороткой Огава или Инаба (1:50), и при положительном результате ускоренных методов исследования (ИФА, РИФ, микроагглютинации, РПГА, реакции иммобилизации).
Окончательный положительный ответ выдается через 18 -48 часов на основании выделенных культур, имеющих типичные морфологические признаки с учетом данных развернутой реакции агглютинации с холерными сыворотками О, OR, Огава, Инаба, пробы с холерными диагностическими фагами; принадлежности к 1 группе Хейберга.
49. лечение острых кишечных инфекций направлено на поддержание деятельности ряда функциональных систем, в т.ч. обеспечивающих уровень АД, массу циркулирующей крови, поддержание оптимальных величин дыхательных показателей, уровня осмотического давления и системы выделения. Используя современные подходы в лечении острых кишечных инфекций можно избежать развития таких грозных осложнений, как инфекционно-токсический и гиповолемический шоки, острую почечную недостаточность. Аккуратность и рациональность в применении антибактериальной терапии позволяет избавить пациентов от дисбактериоза, адекватно проведенная пероральная регидратация в короткие сроки справляется с основными симптомами острых кишечных инфекций.
50. Сифилис.
Отдел: graculecutes
Группа: гр- Spirochetta
Семейство:Spirochactaceaе
Род : Treponema
Вид:Treponema pallidum
Морфология- микроорганизм спиралевидной формы, d=0.12, длина 15 мкм, число завитков от от 8-12. Под эл. микроскопом имеет вид змеи или дождевого червя, на концах расположены блефоропласты, в неблагоприятных условиях образуют цисты, в организме может образовать капсулоподобный чехол.
Физиология: плохо окрашивается анилиновыми красителями, поэтому получил название бледной спирохеты, при окраске по-Морозову- коричневые, при окраске по Романовскому-Гимзе- бледно розовые.
Хемоорганогетеротроф, облигатный анаэроб. Не культивируется на простых питательных средах.
Биохимические: изучены слабо в связи с проблемами культивирования(заражение кролика в яичко.)
Антигенные свойства: Антигены трепонем плохо изучены. Установлено, что в составе трепонем имеются белковые, полисахаридные и липидные комплексы. Антигенный состав культуральных и тканевых трепонем настолько близок,что можно использовать для РСК при диагностике сифилиса. Не образует экзотоксинов.
Экология- строгое антропонозное заболевание, больной человек заразен 3-5 лет, на поздних стадиях не заразен.
Путь заражения: половой, контактно-бытовой, трансплацентарный.
Резистентность- при высушивании, нагревании 55 ̊С 15 мин в HCl теряет подвижность, мышьяк, ртуть сохраняют жизнеспособность в крови 24ч.
Патогенез и клиника: инкубационный период при приобретенном сифилисе составляет 2-10 нед. (20-28 дней).
Входными воротами является слизистые оболочки половых органов, реже- полости рта, а также поврежденная кожа. В месте внедрения возбудитель размножается и образуется первичная сифилома- твердый шанкр-эрозия или язва с плотным основанием. Далее возбудитель проникает в лимфатическую систему и образуется лимфангенит регионарный лимфаденит. Это типичная клиника первичного сифилиса (1,5-2 мес). Потом эти признаки исчезают. Вторичный период сифилиса связан с генерализацией процесса, когда увеличиваются многие лимфатические узлы, а на коже и слизистых появляются высыпания, могут наблюдаться поражения внутренних органов и нервной системы. При каждом последующем рецидиве интенсивность сыпи все менее выраженная, а периоды между рецидивами увеличиваются. В элементах сыпи содержится большое количество живых трепонем , в этот период больной наиболее заразен. Этот период длится от 4 и более лет. Далее болезнь вступает в длительный бессимптомный период, по происшествию которого возникает третичный сифилис. При этом наблюдаются грубые нарушения и поражения внутренних органов ССС, СНС, костей, с образованием гуммы, сопровождающаяся распадом ткани и ее дегенерации. Характерной клинической особенностью сифилиса является отсутствие каких-либо жалоб со стороны больного.
51. Иммунитет: ни естественного, ни искусственного иммунитета не возникает, есть только инфекционный, и пока он существует, человек практически не восприимчив к новому заражению. Инфекционный иммунитет развивается через 10-11 дней после появления твердого шанкра.
52. Лабораторная диагностика : оптимален комплексный подход ,предполагающий одновременное использование нескольких методов: прямые и непрямые. Прямой – заражение животных, различные виды микроскопии. Непрямой - серологические тесты для выявления антител.
Специальная профилактика и лечение: специальная профилактика не разработана. Неспецефическая профилактика предусматривает воздержание от случайных половых связей, раннее выявление больных, своевременное и эффективное лечение.
53. К инфекционным заболеваниям, передающимся половым путём относятся:
бактериальные инфекции: паховая гранулёма (донованоз), мягкий шанкр,сифилис, венерическая лимфогранулёма, хламидиоз, гонорея, микоплазмоз,уреаплазмоз
вирусные инфекции: ВИЧ, генитальный герпес, остроконечные кондиломы, вызываемые папилломавирусом человека, гепатит B, цитомегаловирус(герпесвирус человека тип 5), контагиозный моллюск, Саркома Капоши (герпес тип 8);
протозойные инфекции: трихомониазгрибковая инфекция: кандидоз (молочница);
паразитарные заболевания: фтириаз, чесотка
Хроническое системное венерическое инфекционное заболевание с поражением кожи, слизистых оболочек, внутренних органов, костей, нервной системы с последовательной сменой стадий болезни, вызываемоебактериями вида Treponema pallidum (бледная трепонема) подвида pallidum, относящимся к роду трепонема (Treponema). Характеризуется специфическим поражением паховых, бедренных, подвздошных и глубоких тазовых лимфатических узлов — инфекционное заболевание, передающееся половым путём, вызываемое хламидиями (Chlamydia trachomatis). Является одним из самых распространённых инфекционных заболеваний, передающихся половым путём. По статистике ежегодно хламидиозом в мире заболевает 100 млн человек, а число инфицированных хламидиями людей на всем земном шаре по самым скромным подсчётам достигает одного миллиарда. По данным ВОЗ и многочисленных отечественных и зарубежных исследователей, урогенитальный хламидиоз является одним из самых распространённых заболеваний, передаваемых половым путём, поэтому серьёзную проблему для современной венерологии представляет поиск максимально эффективных средств лечения так называемых негонококковых воспалительных заболеваний органов мочеполовой системы. (от др.-греч. γόνος «семенная жидкость» и ῥέω «теку») — инфекционное заболевание, вызываемое грамотрицательным диплококком — гонококкомлат. Neisseria gonorrhoeae, Передаваемая половым путём и характеризующаяся поражением слизистых оболочек мочеполовых органов. Относится к венерическим заболеваниям. При гонорее поражаются слизистые оболочки чаще всего половых путей, но могут поражаться слизистая прямой кишки, конъюнктива (в таком случае болезнь называется бленнорея — заболевание, вызываемое специфическим микроорганизмомUreaplasma urealyticum (уреаплазма уреалитикум), относящимся к Грам-негативным микробам, лишенным клеточной стенки.
54.Уреаплазмоз
Отдел:Mollicutes
Группа:гр- облигатные кокки
Семейство: Mycoplasmatacaea
Род: Ureplasma
Вид:Ureplasma Urealiticum.
Морфология:
Мелкие кокковидные формы, выражен полиморфизм. Ограничены трехслойной мембраной. В неблагоприятных условиях образует L-форму,она обратима.
Физиология:
Прихотливы к питательным средам. Обязательно наличие мочевины, глюкозы, холестерина и селективного антибиотика-линкомицин,индикатор pH(бромтимоловый синий).
Биохимические свойства:
t оптимум 35-37 ̊С(мезофиллы), рН=6,0-6,5, при расщеплении уреазы, сдвиг рН вправо(щелочь)Ю если добавить сульфат марганца окрашиваются в золотисто-коричневый цвет.
Антигенные свойства:
Антигенный полиморфизм. 16 серотипов U.urealiticum, разделенных на серогруппы А и В. Среди антигенов выделяют белки-адгезины, фосфо и гликолипиды.
Экология:
Факторы патогенности: адгезины
Эндотоксины
Гемолизины
Экзотоксины
Ферменты(фосфолипаза А, аминопептидаза, протеаза)
Путь заражения: половой,
Трансплацентарный,
Контактно-бытовой.
Патогенез:
Может протекать как в острой так и в хронической форме. Может вызывать воспаление любых органов мочеполового аппарта. Мужчины:уретра, простата, мочевой пузырь, яички и их придатки. Женщины: влагалище, матка и придатки. У мужчин вызывает воспаление предстательной железы, нарушает двигательную активность сперматозоидов, убивает спермии. У женщин нелеченный уреаплазмоз вызывает воспаление и спайки в маточных трубах, приводя к бесплодию и увеличивая риск внематочной беременности. У беременных может вызвать патологию беременности и плода.
Лабораторная диагностика:
ИФА, ПЦР(полимеразная цепная реакция). Бактериологический(культуральный метод).
