Методы контроля качества инъекционных растворов
Методы стерилизации
По требованиям все готовые лекарственные препараты должны выдерживать тест на микробиологическую чистоту. Поэтому процесс стерилизации имеет большое значение при изготовлении всех лекарственных форм, а особенно инъекционных.
Под стерилизацией (обеззараживание, обеспложивание) понимают совокупность физических, химических и механических способов освобождения от вегетативных и покоящихся форм
В технологии лекарственных форм промышленного производства в настоящее время используют 3 группы методов стерилизации:
Механические
Химические
ФизическиеМеханические методы стерилизации
Получившие в последние годы большое распространение для стерилизующей фильтрации микропористые мембранные фильтры, лишены этих недостатков.
Мембранные фильтры представляют собой тонкие (100-150 мкм) пластины из полимерных материалов, характеризующиеся ситовым механизмом задержания микроорганизмов и постоянным размером пор (около 0,3 мкм).
Стерилизующая фильтрация имеет преимущества по сравнению с методами термической стерилизации. Для многих растворов термолабильных веществ (апоморфина гидрохлорид, викасол, барбитал натрия и другие) он является единственно доступным методом стерилизации. Метод весьма перспективный в производстве глазных капель.
Химические методы стерилизации
Эти методы основаны на высокой специфической (избирательной) чувствительности микроорганизмов к различным химическим веществам, что обусловливается физико-химической структурой их клеточной оболочки и протоплазмы. Механизм антимикробного действия многих таких веществ еще не достаточно изучен. Считают, что некоторые вещества вызывают коагуляцию протоплазмы клетки, другие – действуют как окислители, ряд веществ влияет на осмотические свойства клетки, многие химические факторы вызывают гибель микробиологической клетки благодаря разрушению ферментной системы. Основой любого варианта химической стерилизации является взаимодействие бактерицидного вещества с компонентами микробной клетки или споры.
Химическая стерилизации подразделяется на стерилизацию растворами (веществами) и стерилизацию газами (газовая стерилизация).
Стерилизацию растворами (веществами) серийно выпускаемой инъекционной продукции в заводских условиях не используют, так как введение в раствор постороннего биологического активного вещества нежелательно из-за возможного химического взаимодействия стерилизующего агента с действующими компонентами, а также из-за возможных побочных действий этого агента на организм человека
Газовая стерилизация. Своеобразной химической стерилизацией является метод стерилизации газами. Преимуществом метода является возможность стерилизации объектов в пластмассовой упаковке, проницаемой для газов. В герметическую камеру вводят стерилизант – смесь этиленоксида и углерода диоксида в соотношении 9:1. Углекислый газ добавляют в связи со взрывоопасностью окиси этилена. При стерилизации стерилизант поступает в аппарат под давлением до 2 кгс/см2 (196133 Н/м2) при температуре 43-45°С. Продолжительность стерилизации зависит от проницаемости упаковки, толщины слоя материала и продолжается от 4 до 20 часов. Затем этиленоксид удаляют продуванием стерильным воздухом (азотом) или путем вакуумирования.
При химической стерилизации газами погибают все вегетативные формы микроорганизмов и плесневые грибы.
Для стерилизации донорского материала, растворов кровезаменителей или продуктов, полученных из крови, широко применяют β-пропиолактон.
Главный недостаток химических методов стерилизации – необходимость освобождения простерилизованного объекта от остатков стерилизанта и продуктов возможного взаимодействия. Широкому распространению этого метода препятству
ют длительность стерилизации, высокая стоимость, возможность побочного действия химического агента на обслуживающий персонал и, тем не менее, для ряда лекарственных препаратов – это единственно надежный способ стерилизации в современных условиях.
Физические методы стерилизации
Тепловая (термическая) стерилизация. В настоящее время монопольное положение среди возможных методов стерилизации в фармацевтическом производстве занимает тепловая стерилизация.
В зависимости от температурного режима тепловая стерилизация подразделяется на:
· паром под давлением (автоклавирование);
· текучим паром;
· тиндализацию;
· воздушную.
Стерилизация паром под давлением. Автоклавирование – это стерилизация растворов, устойчивых к нагреванию, паром под давлением 1,1 атм при температуре 119-121°С. В данных условиях погибают не только вегетативные, но и споровые микроорганизмы за счет коагуляции белка клетки.
Этот традиционный способ стерилизации обладает сегодня преимуществом перед другими по трем причинам. Во-первых, он дает возможность стерилизации препаратов в конечной герметичной упаковке, что исключает опасность вторичной контаминации. Во-вторых, благодаря длительной практике использования он обеспечен достаточно надежной аппаратурой. И, в-третьих, на сегодняшний день он наиболее экономичен.
При этом методе происходит комбинированное воздействие на микроорганизмы высокой температуры и влажности, при этом погибают самые стойкие споры. Коагуляция белковых веществ в этих условиях начинается при температуре 56°С.
Стерилизацию паром под давлением проводят в стерилизаторах различной конструкции цилиндрической или квадратной формы. Стерилизаторы квадратной формы типа АП-7 (рис. 5.24.), АП-18 имеют двери с двух сторон: через одну происходит загрузка нестерильной продукции; через другую – выгрузка простерилизованной. Корпус автоклава нагревается глухим паром, чтобы не было его конденсации в рабочей камере. Затем в камеру для вытеснения воздуха подается острый пар. Отчет времени стерилизации начинается с момента достижения заданного давления по манометру. Стерилизаторы оснащены автоматической контрольной аппаратурой, с помощью которой на контрольной ленте записывается давление и время стерилизации. Условия стерилизации продукции указаны в промышленных регламентах или другой нормативно-технической документации.
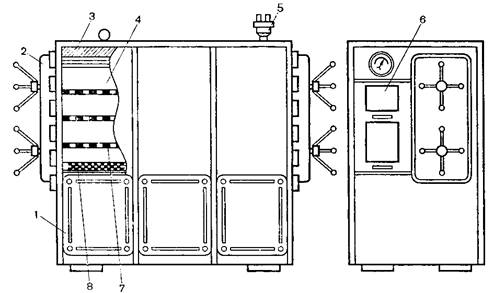
Рис. 5.24. Устройство парового стерилизатора АП-7
1 – корпус; 2 – крышка; 3 – теплоизоляция; 4 – стерилизационная камера; 5 – клапан предохранительный; 6 – пульт управления; 7 – полка; 8 – подача острого пара
Стерилизацию растительных масел и жиров в заводских условиях осуществляют паром под давлением в герметически закрытых сосудах при температуре 119-121°С и давлении 1,0-1,1 атм. в течение 2 часов.
Автоклавированию также подвергаются установки для стерилизующего фильтрования, фильтрующие перегородки и другой вспомогательный материал, используемый в технологическом процессе производства инъекционных лекарственных форм.
Среди недостатков метода можно выделить невозможность стерилизации растворов, содержащих термолабильные вещества, опасность работы с паром под давлением, отсыревание многих материалов во время стерилизации и др.
Стерилизация текучим паром. Растворы веществ, термически малоустойчивые, иногда стерилизуют при 100°С текучим паром (без примеси воздуха и избыточного давления). Насыщенный пар убивает только вегетативные формы микроорганизмов и при наличии в объекте споровых форм этот метод неэффективен.
Тиндализация (дробная стерилизация). Для термолабильных веществ, а также для растворов в шприц-ампулах стерилизацию иногда проводят методом тиндализации. Суть метода заключается в трехкратном нагревании растворов до 40-60°С с перерывами в сутки, в течение которых объекты термостатируют при температуре 37±1°С для прорастания споровых форм в вегетативные.
Стерилизация сухим жаром (воздушная стерилизация). Стерилизация сухим жаром, проводимая в аэростерилах или других аппаратах этого типа, также высокоэффективна. При этом погибают все формы микроорганизмов за счет пирогенетического разложения белковых веществ. Однако, высокая температура нагрева (160-200°С), длительное время воздействия (1-2 часа) и сухой горячий воздух оказывает повреждающее действие на стерилизуемые объекты и, следовательно, ограничивают возможности данного способа.
Инъекционные растворы не подвергают стерилизации сухим жаром, так как из-за плохой теплопроводности воздух не обеспечивает быстрый нагрев растворов до температуры стерилизации, а длительный прогрев – приводит к разложению большинства лекарственных веществ.
Сухим жаром стерилизуют некоторые термостойкие порошки, масла, стеклянную тару (ампулы, флаконы и необходимую посуду), вспомогательные материалы.
Лучшими являются стерилизаторы с ламинарным потоком стерильного воздуха, нагретого до требуемой температуры, что улучшает создание равномерного температурного поля и устраняет загрязнения от обогреваемых стенок камеры и из воздуха, попадаемого в момент выгрузки объекта.
Стерилизация ультрафиолетовым излучением. Из-за возможности образования ядовитых продуктов и возможности разложения биологически активных компонентов инъекционных растворов под действием УФ-излучения, метод не нашел своего применения для стерилизации препаратов для инъекций. Однако он широко используется для стерилизации порошков, воды для инъекций, вспомогательных материалов, воздушной среды производственных помещений, технологического оборудования и других объектов.
При стерилизации воздушной среды производственных помещений в качестве источников УФ-радиации используют специальные лампы БУВ (бактерицидная увиолевая), которые изготавливают в виде трубки из специального увиолевого стекла, способного пропускать УФ-лучи, с электродами из длинной вольфрамовой спирали, покрытой бария и стронция гидрокарбонатами. В трубке находится ртуть и аргон при давлении в несколько мм рт.ст. Источником УФ-лучей является разряд ртути, происходящий между электродами при подаче на них напряжения. Излучение лампы БУВ обладает большим бактерицидным действием, так как максимум излучения лампы близок к максимуму бактерицидного действия (254 нм).
Методы контроля качества инъекционных растворов
Во время технологического процесса производства инъекционных растворов обязательно проводят промежуточный (постадийный) контроль качества, т.е. после каждой технологической стадии илли операции проводится бракераж ампул, флаконов, гибких контейнеров, не отвечающих определенным требованиям. Так, после растворения (изотонизации, стабилизации и т.д.) лекарственного вещества, контролируется качественный и количественный состав, рН раствора, плотность и др.; после операции наполнения – проверяется выборочно объем наполнения сосудов.
Определение норм наполнения. Фактический объем наполнения сосудов должен быть больше номинального, чтобы обеспечить нужную дозу при наполнении шприца.
Определение герметичности. Контроль качества запайки или укупорки проходят 100% сосудов и для определения герметичности используют 3 метода:
· вакуумирование;
· с помощью растворов индикаторов (для водных растворов) и воды или мыльного раствора (для масляных растворов);
· по свечению газовой среды внутри сосуда под действием высокочастотного электрического поля.
Контроль на механические включения. Проводят путем просмотра сосудов на черном и белом фоне при освещении 60 Вт. На черном фоне проверяются прозрачность и наличие механических включений – стеклянная пыль, волокна фильтрующих материалов, не растворенные частицы лекарственного вещества и т.д.; на белом – цветность раствора, отсутствие механических включений черного цвета и целостность стеклянного изделия. Метод имеет недостатки: субъективизм контролируемого – острота зрения, опыт работы, усталость контролера и т.д. Допустимая ошибка метода составляет 30%.
Маркировка и упаковка
Нанесение надписи на ампулы производят на полуавтомате (рис. 5.27.). В бункер (7) загружают ампулы и барабаном подачи (8) направляют к офсетному цилиндру, на котором нанесены буквы и цифры надписи, вдавленные в виде углубления в 40-50 мкм. Формный цилиндр (5), вращаясь в ванне с быстро-высыхающей краской для глубокой печати; подает ее на офсетный цилиндр. Избыток краски с помощью ракеля (4) и регулирующего устройства снимается с поверхности офсетного цилиндра и остается в углублениях надписи. При контакте надпись наносится на ампулу, быстро высыхает и ампулы передаются на упаковку.
На автомате для упаковки ампул вместимостью 5 мл (модель 529) на полимерной пленке при нагревании формируются ячейки пуансонами и сжатым воздухом. Из питателя в ячейки попадают ампулы, а сверху накладывается фольга, термосклеивающаяся под действием пресса. Из общей ленты вырезаются готовые упаковки, они поступают в накопитель.
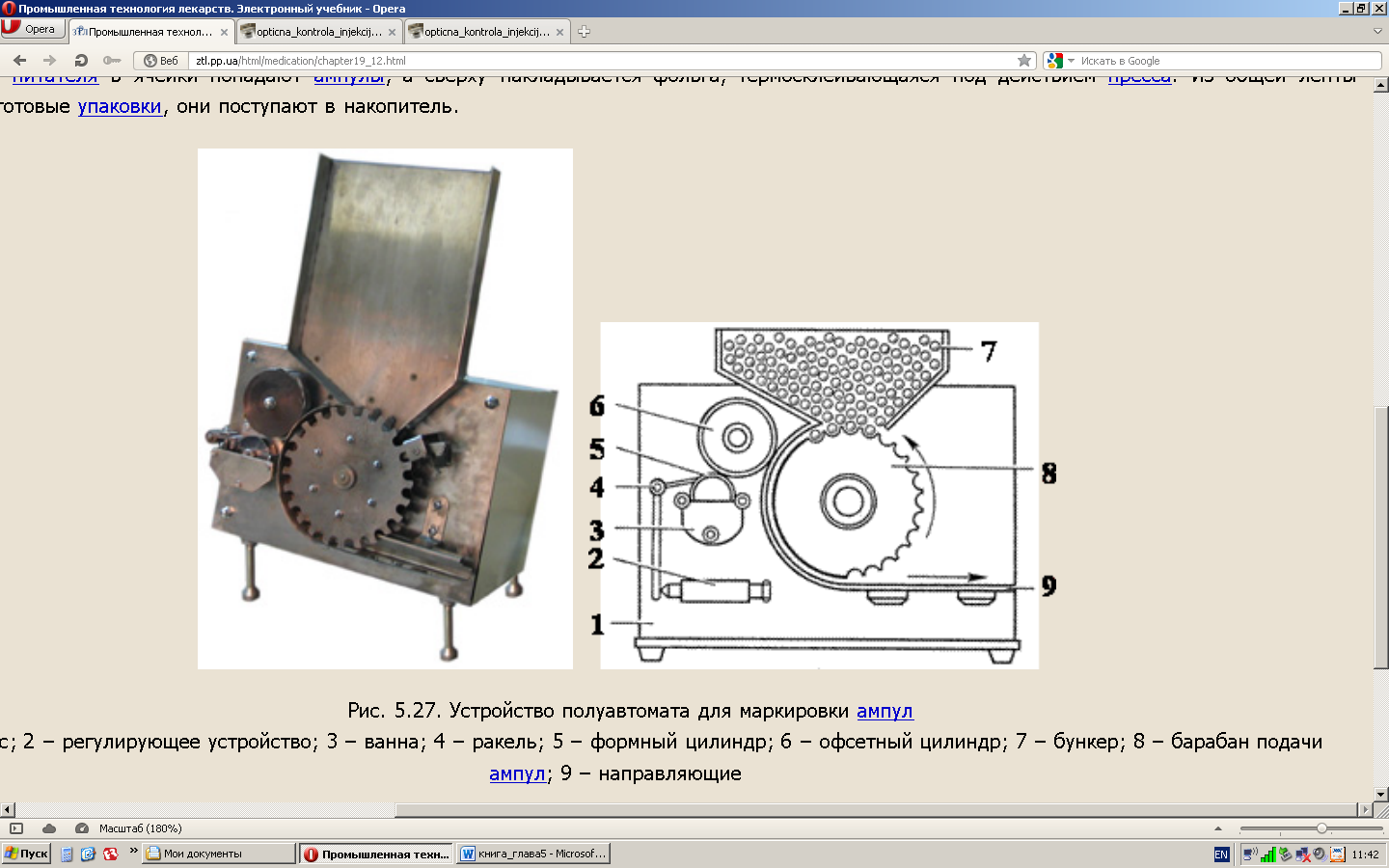

Рис. 5.27. Устройство полуавтомата для маркировки ампул
1 – корпус; 2 – регулирующее устройство; 3 – ванна; 4 – ракель; 5 – формный цилиндр; 6 – офсетный цилиндр; 7 – бункер; 8 – барабан подачи ампул; 9 – направляющие
На автомате для упаковки ампул вместимостью 1 мл (модель 570) происходит одновременно упаковки и маркировка. Пленка полихлорвинила размягчается нагревателем, ячейка формируется вакуумом при одновременной маркировке ампул. Они загружаются в ячейки, происходит термосклеивание с верхним покровным материалом. На упаковку горячим теснением наносится серия, срок годности препарата, готовая упаковка вырезается и попадает в накопители. Имеются автоматы для упаковки ампул в картонные коробки по 10 штук.
