Следовые реакции в патологии нервной системы
Под ними понимают устойчивые, длительно сохраняющиеся скрытые обменно-структурно-функциональные изменения в виде следов от бывшего предшествующего патологического процесса. Данные следовые изменения могут сохраняться как на ранних, так и поздних стадиях неполного выздоровления благодаря, с одной стороны, отчетливому ослаблению патологических изменений, с другой, активизации компенсаторно- приспособительных механизмов, а также пластической реорганизации поврежденных структур. При этом различные новые (вторичные) патогенные воздействия способны не только активизировать скрытые патологические изменения, но и нарушить саногенетические механизмы нервной системы, особенно головного мозга, и в итоге приводить к многообразным соматическим и/или вегетативным расстройствам.
Исходы патологических процессов
В нервной Системе
Они могут быть различными, в частности, следующими:
1) усиление патологического процесса;
2) появление нового патологического процесса;
3) появление устойчивого патологического состояния;
4) ослабление патологического процесса;
5) выздоровление (с полным или неполным восстановлением метаболизма, структуры и функции нервной системы).
Типовые патологические процессы
В нервной системе
Среди них, сопровождающихся расстройствами регулирующей, согласованной, координирующей и интегрирующей деятельности целостной нервной системы или ее отделов и звеньев важное значение имеют следующие.
Дефицит процесса торможения в ЦНС. Он, как правило, приводит к патологическому растормаживанию нервных структур, находящихся под контролем тех или иных тормозных структур. Вышедшие из-под тормозного контроля нервные образования активизируются, становятся плохо регулируемыми, их деятельность перестает отвечать потребностям организма, что снижает его приспособительные и гомеотатические возможности. В условиях патологии какого-либо отдела ЦНС, связанного активирующими и/или тормозными влияниями с другими ее отделами, изменяется деятельность этих нервных структур и зависящих от них тех или иных функциональных и физиологических систем организма.
Экспериментальной моделью (синдромом) растормаживания центральных нервных структур является децеребрационная ригидность (рис. 38-1).
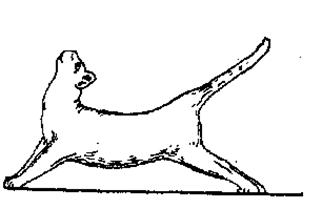
Рис. 38-1 Децеребрационная регидность у кошки
Она возникает в результате выпадения тормозных влияний со стороны надспинномозговых нервных структур, особенно со стороны красных ядер. Данный синдром проявляется резким повышением тонуса мышц-разгибателей. При этом конечности сильно вытянуты, голова запрокинута назад, хвост приподнят. Децеребрационная ригидность развивается в результате преобладания активности вестибуло-спинальной системы, приводящей к тоническим возбуждающим влияниям вестибулярных ядер на спинальные мотонейроны, которые находятся под тормозным контролем со стороны красных ядер, ответственных за активизацию мотонейронов мышц сгибателей. Таким образом, при выпадении тормозных влияний растормаживаются и гиперактивизируются прежде всего те нейроны, которые в норме находятся в состоянии тонического возбуждения.
Данный патологический процесс лежит в основе образования генераторов патологически усиленного возбуждения, патологической доминанты, патологических рефлексов и др.
В качестве примера дефицита процесса возбуждения в ЦНС можно привести возникновение растормаживания различных спинальных центров (половых, мочеиспускания, дефекации) при ослаблении тормозных влияний со стороны коры больших полушарий. Этим можно объяснить сексуальную распущенность, недержание мочи, непроизвольную дефекацию и др.
Денервационный синдром. В результате выпадения нервных (двигательных и вегетативных, эфферентных и афферентных) структур возникает комплекс многообразных изменений в постсинаптических структурах различных регулируемых ими органов и тканей. Биологическое значение этого синдрома заключается в выпадении, снижении или извращении определенных функций, дефектности, инертности регуляции денервированных органов и тканей, нарушении их трофики ( характера и интенсивности метаболических процессов ), проявляющегося развитием гипо- и дистрофии, а также в повышении чувствительности клеточно-тканевых структур тех или иных органов к нейромедиаторам, гормонам и различным ФАВ.
Деафферентация. В результате выключения афферентации по автономным и соматическим нейронам возникают нарушения, главным образом, чувствительности, а также трофики и даже локомоции (движений) регулируемых ими рабочих органов и тканей. При денервации полной деафферентации обычно не происходит в силу множественности афферентных входов в тело нейрона, а тем более в то или иное ядро ЦНС. Несмотря на это, функции данных нервных структур все же изменяются (обычно повышается возбудимость, нарушаются тормозные механизмы, формируется генератор патологически усиленного возбуждения и др.), а значит, нарушается деятельность и других зависимых от них регуляторных и исполнительных образований. В качестве примеров можно привести следующие: патологическая импульсация из центральной культы перерезанного нерва; появление антигенов в деаферрентированном органе, неадекватные (чаще повышенные) реакции деаферентированного органа на различные ФАВ (гормоны, медиаторы и др.); расстройство генетического аппарата в деафферентированном органе и др.;
Нейродистрофический процесс. Данный процесс возникает в разных органах и тканях, в том числе и в самой нервной системе, в результате выпадения или нарушения различных нервных влияний со стороны афферентных, ассоциативных и эфферентных нейронов (их тел и отростков) как соматической, так и автономной нервной системы. В основе нейродистрофического процесса лежат следующие изменения.
Во-первых, возникают расстройства синтеза, секреции и/или действия нейромедиаторов, комедиаторов (веществ, выделяющихся вместе с нейромедиаторами и играющих роль нейромодуляторов, обеспечивающих регуляцию рецепторных и мембранных эффектов и участвующих в регуляции метаболических процессов), трофогенов (макромолекулярных веществ, главным образом, пептидов, осуществляющих собственно трофические влияния на нервные клетки и иннервируемые ими ткани). Трофогены (трофины, нейротрофические факторы) вырабатываются, главным образом, нейронами (поступают в клетки-мишени, движутся антероградным способом с аксоплазматическим током нейрона), глиальными и шванновскими клетками, а также клетками-мишенями тканей и органов (движутся ретроградным способом). Трофогены могут образовываться из белков крови и клеток иммунной системы. Они обеспечивают не только разнообразные синаптические, но и несинаптические межклеточные взаимодействия, индуцируют трофико-пластические и структурные процессы, дифференцировку, рост, развитие как нейронов, так и различных иннервируемых ими клеточно-тканевых структур.
Во-вторых, могут образовываться патотрофогены (вещества, вырабатывающиеся как в нейронах, так и периферических тканях различных эффекторных структур). Патотрофогены индуцируют устойчивые патологические изменения в регулируемых нейронами исполнительных клеточно-тканевых структурах. Обычно они возникают при значительных, грубых повреждениях не только нейронов, но и регулируемых ими тканей, сопровождающихся нарушениями их структурных, метаболических и физиологических процессов. Нейродистрофический процесс усиливается при возникновении расстройств гемо - и лимфоциркуляции, энергетического и пластического видов обмена и различных трофических нарушений, возникающих как при органических (необратимых) повреждениях разных структур нейронов и нервных центров, так и при функциональных (обратимых) их изменениях (например, при неврозах).
38.7. Патология нейрона
Патология нейрона включает следующие разнообразные по характеру и степени метаболические, структурные и функциональные расстройства различных нейронов соматического и автономного отделов нервной системы.
Нарушения проведения возбуждения по различным структурам нейронов. Они возникают под действием различных экзо - и эндогенных патогенных факторов при травмах, ишемии, энергетическом дефиците, демиемилизации нервных волокон и т.д. Основными механизмами являются изменения мембранного потенциала, генерации и проведения потенциала действия по мембранам нейрона. Проявляются изменением деятельности селективных каналов мембран, их проницаемости для различных ионов (и прежде всего для Na+, K+, Са+2, Cl- и др.), возбудимости мембран и т.д.
Нарушения аксонального (антероградного и ретроградного) транспорта различных регуляторных веществ (медиаторов, комедиаторов, трофогенов, патотрофогенов, ферментов, мономеров, ионов и др.). Последние возникают при нарушениях структуры, метаболизма и функций нейрофиламентов, микротрубочек и других внутриклеточных органелл, а также сократительных белков актина и миозина ) Важную роль в их развитии играют дефицит содержания Са+2, мароэргов, витаминов (В1, В6, С, Е и др.).
Патология дендритов. Дендриты, их ветви и шипики являются самыми ранимыми структурами нейронов. Наибольшие расстройства возникают при повреждении шипикового аппарата дендритов, имеющего большое значение во взаимодействии их с дендритами, аксонами и телами других нейронов, в формировании нейрональной памяти и т.д. Этот аппарат страдает при различных видах патологии (гипоксии, ишемии, интоксикациях, травмах, дистрессе).
Нарушения структурного гомеостаза нейронов. Проявляются парциальными или тотальными расстройствами различных структур нейронов (мембран, ядер, органелл, цитоплазмы). Особое место в их развитии занимают повреждения клеточных и внутриклеточных мембран. В генезе последних важную роль играет избыток продуктов ПОЛ, свободных жирных кислот, недоокисленных метаболитов, цитокинов и многих других факторов. В итоге развиваются и прогрессируют различные дегенеративные и дистрофические процессы в нейронах, усиливающиеся при нарушении внутриклеточных регенеративных процессов (синтеза белков, образования мембран, органелл, нервных отростков, рецепторов и др).
Расстройства процессов внутриклеточной сигнализации(как в нейронах, так и в регулируемых ими эффекторных клетках). Возникают в результате нарушения активности усилительных ( пусковых ) ферментов (аденилатциклазы,гуанилатциклазы, фосфолипазы С и др.) и образующихся под их влиянием вторичных мессенджеров ( ц-АМФ, ц-ГМФ, инозиттрифосфата, диацилглицерина ), а также изменений содержания универсального внутриклеточного мессенджера Са+2. Все это приводит либо к усилению, либо к торможению активности протеинкиназ, изменяющих фосфорилирование и активность разных функциональных белков.
Расстройства деятельности синапсов и синаптической передачи возбуждения с нейрона на нейрон и на различные эффекторы. При этом могут нарушаться как пре-, так и постсинаптический аппарат. Пресинаптические расстройства возникают в результате изменений: 1) поступления к пресинаптическим терминалям потенциала действия, 2) синтеза, депонирования и распада в них либо тормозных, либо возбуждающих медиаторов, 3) выделения последних в синаптическую щель, 4) образования оксида азота (NO), 5) поступления и действия разных нейромодуляторов, трофогенов, патотрофогенов и других ФАВ, 6) энергетического и пластического обменов и т.д. Постсинаптические расстройства обусловлены изменениями на субсинаптических мембранах, во-первых, количества и/или активности рецепторов, медиаторов, а также комедиаторов, трофогенов, патотрофогенов, гормонов, оксида азота и других ФАВ, во-вторых, ферментов и субстратов, приводящих к нарушениям энергетического и пластического обменов и т.д.
Дефицит энергообеспечения нейронов. Возникает не только из-за нарушения процесса окислительного фосфорилирования в митохондриях и недостатка субстратов окисления ( особенно глюкозы) приводящего к снижению образования макроэргов (АТФ, АДФ, креатинфосфата), но из-за расстройств процесса использования этих крайне необходимых для жизнедеятельности нервной ткани энергетических веществ. Потребность же нейронов (особенно коры мозга) в энеогообеспечении самая высокая из всех клеток организма человека.
Дефицит кислородного обеспечения деятельности нейронов. Возникает в результате развития разли
чных видов гипоксии (тканевой, дыхательной, циркуляторной, гемической и др.), особенно при повышении потребности нейронов в кислороде. В силу высокой чувствительности нейронов (особенно коры больших полушарий головного мозга) к гипоксии довольно быстро развиваются нарушения сознания, условных, а также безусловных рефлексов, тромозных механизмов, возникновение в нервных структурах дегенеративно-дистрофических процессов. Интенсивная гипоксия не только сопровождает, но и усиливает многие формы патологии мозга. В тоже время умеренная, незначительная гипоксия может активизировать метаболические процессы в нейронах, повышать их трофический и пластический потенциал, а также их адаптацию, резистентность и работоспособность.
Гибель нейронов. Может быть в виде некроза (острого, остроченного и отдаленного) и апоптоза. Некроз – это глубокая и необратимая дегенерация и деструкция разных по степени зрелости (обычно дифференцированных) нейронов под влиянием патогенных факторов). Апоптоз - это запрограммированная естественная гибель потенциально слабых, как не достигших необходимой дифференцировки нейронов, так и тех, которые стали старыми. Процесс апоптоза находится под контролем системы функционально связанных генов, программирующих как наступление смерти нейронов, так предупреждающих их гибель. Найдены вещества, способные не только ускорять, но и замедлять развитие апоптоза. В частности, к факторам, активирующим апоптоз, относятся танатины, особые патотрофогены, продукты распада сфингомиелина, дефосфорилирующие белки, фосфатазы и др. К факторам, тормозящим апоптоз, относятся некоторые протеинкиназы (протеинкиназа С, тирозинкиназа и др.).
38.8. Расстройства интегративной деятельности
нервной системы
Патологические изменения интегративной деятельности нервной системы возникают вследствие либо органических дефектов в межнейрональных связях тех или иных нервных структур, приводящих к нарушению их нормальных ( физиологических ) функций, либо формирование новых патологических нервных интеграций, не свойственных нормальной нервной системе. Расстройства интегративной деятельности нервной системы проявляются в следующих разнообразных видах: патологическом рефлексе, патологическом парабиозе, патологической доминанте, генераторе патологически усиленного возбуждения в ЦНС, патологической детерминанте, патологической системе, недостаточности антисистемы, патологии нервной регуляции различных уровней организации организма. Описаны также новые формы дизрегуляционной патологии нервной системы (Г.Н. Крыжановский).
Патологический рефлекс. Это рефлекторная реакция, ограничивающая приспособление организма к изменениям как внешней, так и внутренней среды и имеющая для него отрицательное биологическое значение. Патологические рефлексы могут быть как безусловными, так и условными. Эти рефлексы отличаются прочностью и инертностью. Они могут формироваться на базе защитно-приспособительных рефлексов (рвота, кашель, чихание, понос). Любой рефлекс может стать патологическим, если в той или иной части его рефлекторной дуги или рефлекторного кольца произойдет стойкое изменение, вызванное действием патогенного раздражителя. Условиями возникновения патологических рефлексов являются различные как функциональные так, особенно, органические нарушения различных отделов нервной системы. Патологические рефлексы обычно приводят либо к нарушениям нормальной регуляции, либо к появлению новой патологической формы регуляции (например, рвоты у беременных при раздражении матки).
Патологический парабиоз. Это состояние стойкого (длительного), стационарного, неколеблющегося, локализованного в месте своего возникновения возбуждения, приводящего к нарушению проводимости в той или иной нервной структуре организма и имеющего для него отрицательное биологическое значение. Патологический парабиоз сопровождается частичной или полной утратой способностей нервной структуры к восстановлению нарушенных функций, имеет отрицательное биологическое значение для организма, снижает его приспособительные и резистогенные возможности, а также работоспособность и продолжительность жизни.
Еще Н.Е. Введенским было показано, что в нервно-мышечном препарате при действии на него разнообразных повреждающих факторов развиваются различные функциональные состояния (возбуждение, торможение, смерть). На схеме 38-1 представлены пять наиболее часто встречающихся функциональных состояний возбудимых структур организма.
В отличие от физиологического, для патологического парабиоза характерны неблагоприятные последствия: расстройства функций нервных образований; восстановление функций нерва ограничено, оно частичное, либо его совсем нет; иногда нарушение функций нерва может закончиться его гибелью; снижение приспособляемости, резистентности и гомеостазиса как нервных, так и других структур целостного организма. В то же время патологический парабиоз имеет те же фазы, что и физиологический парабиоз (уравнительную, парадоксальную, наркотическую, тормозную и ультрапарадоксальную).
Патологическая доминанта.Это главенствующий очаг стойкого возбуждения в определённом отделе ЦНС, ослабляющий активность соседних нервных центров путем “притягивания” к себе импульсов, адресованных последним. В результате этого возникают значительные и даже необратимые изменения, ограничиваются приспособительные возможности организма, снижается его резистентность и гомеостазис, а восстановление нарушенных его
Схема 38-1
Варианты функционального состояния возбудимой структуры
| ДО | ПОСЛЕ | |||
| д е й с т в и я п о в р е ж д а ю щ е г о ф а к т о р а | ||||
| А | В | С | D | Е |
| покой | деятельное состояние | парабиоз | наркоз, торможение | смерть |
| (состояние возбуждения) | (состояние, пограничное со смертью) |
функций возможно лишь частично, либо невозможно совсем. Патологическая доминанта, также как патологический рефлекс и патологический парабиоз, играет важную роль не только в утяжеления развития, но и затягивании тех или иных заболеваний, патологических состояний, процессов, следовых реакций, а также в их возобновлении (рецидиве).
Патологическая доминанта обычно реализуется на межклеточном уровне. Она обычно приводит к недостаточности сопряженного торможения, а значит - к развитию нарушений физиологических систем, снижению и даже выпадению тех или иных функций ЦНС. Патологическая доминанта нарушает интегративную и адаптивную деятельность нервной системы.
Различают несколько видов патологической доминанты: двигательную (моторную), сенсорную (болевую), пищевую, половую и др.
Проявлением двигательной патологической доминанты является мышечное дрожание (оно повышается при вдохе, при увеличении произвольных движений). Проявлением болевой патологической доминанты может служить каузалгия (жгучая боль), возникающая при повреждении периферического нерва и приводящая к развитию очага застойного возбуждения в различных отделах ЦНС (проявляющаяся, например, в виде болей в конечности в зоне иннервации поврежденного нерва). Другим проявлением сенсорной патологической доминанты является истериозис нервных центров. Под ним понимают также состояние нервного центра, которое возникает при сильном или длительном раздражении чувствительного нерва и которое сопровождается торможением соответствующих нейронов рефлекторной дуги и повышением возбудимости других рефлекторных дуг. В результате этого даже незначительное раздражение другого чувствительного нерва дает реакцию.
Генератор патологически усиленного возбуждения в цнс (гпув). В условиях патологии в различных отделах ЦНС может возникать комплекс нейронов, генерирующих чрезмерный и обычно неконтролируемый поток нервных импульсов. Формирование ГПУВ реализуется эндогенными механизмами на межнейрональном уровне, обычно при недостаточности тормозных механизмов популяции нейронов данного генератора. ГПУВ может вызывать различные нейропатологические синдромы и нервнопсихические заболевания.
Патологическая детерминанта (ПД). Это определённое образование ЦНС, которое становится гиперактивным в результате возникновения ГПУВ и которое индуцирует формирование патологической системы и имеет для организма отрицательное биологическое значение.
Можно утверждать, что ПД является формирующим ключевым звеном патологической системы.
ПД реализуется на системном уровне, активизируется разнообразными как специфическими (зрительными), так и неспецифическими (вызывающими расстройства вегетатики и психики) стимулами. ПД приводит к возникновению нарушений реципрокных взаимоотношений между нейронами центра и нервными центрами, например, ответственными за регуляцию мышц -антагонистов (сгибателей - разгибателей).
На фоне первичной детерминанты могут возникать вторичные детерминанты либо в той же патологической системе, либо в других физиологических системах. Вторичные ПД усиливают имеющиеся, либо формируют новые патологические системы в ЦНС. ПД является наиболее резистентным звеном патологической системы.
ПД определяют ведущие патогенетические сдвиги в организме.
Проявлением ПД является возникновение наиболее мощного очага возбуждения при наличии, например, целого комплекса очагов эпилептической активности.
Патологическая система. Это возникшая под влиянием образовавшейся патологической детерминанты, вызванной разнообразными интенсивными и/или длительно действующими патогенными факторами и неблагоприятными условиями, новая интеграция (патодинамическая организация) нейронов ЦНС. В одних условиях она возникает в результате гиперактивности и выхода из-под регуляторного (тормозного) контроля физиологической системы. В других случаях она образуется путем объединения неповреждённых и повреждённых нейронов ЦНС в новую, не существовавшую ранее, структурно-функциональную нервную организацию. Данная система имеет дизадаптивное или прямое патологическое значение для целостного организма или его жизнено важных составных частей. Патологическая система может функционировать в течение неопределенного долгого времени (пока сохраняется патологическая детерминанта).
Функционально патологические системы приводят либо к чрезмерному усилению, либо подавлению функции того отдела ЦНС, который является конечным центральным звеном этой патологической системы.
Патологические системы всегда нарушают, как правило, подавляют деятельность физиологических систем.
При возникновении патологической системы обратные отрицательные связи либо неэффективны, либо слабо эффективны, а обратные положительные связи сохраняются и усиливаются. Патологические системы либо не корригируются, либо плохо корригируются как собственными внутрисистемными механизмами, так и с участием антисистем и интегративных механизмов ЦНС. Эти системы становятся резистентными к лечебным факторам, реализующимся через тормозные механизмы.
Примером деятельности патологической системы служит патологический чесательный рефлекс. Последний возникает в результате образования ГПУВв спинномозговом аппарате чесательного рефлекса, который становится патологической детерминантой. Расчесывания провоцируются и усиливаются под влиянием различных раздражителей и приводят к раздиранию собственных тканей. Таким образом, возникает патологическое состояние, имеющее биологически отрицательное и абсолютно патогенное значение.
Другим примером может служить возникновение ГПУВ в латеральном гипоталамусе экспериментального животного, приобретающего свойства патологической детерминанты. Итогом является булимия (бычий голод), животное бесперывно ест, желудок переполняется пищей, растет масса тела и т.д.
Патологические системы проявляются клинически в виде либо мономорфных, либо полиморфных синдромов. Примером мономорфного синдрома является гипертонус мышц спинального происхождения при местном столбняке.Примером полиморфного синдрома может быть паркинсонизм, при котором акинезия (брадикинезия), ригидность и тремор представляют собой простые синдромы. Каждый из этих синдромов имеет свою патологическую систему (рис. 38-2).
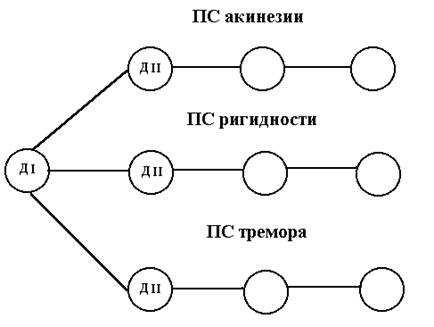
Рис. 38-2.Патологические системы при паркинсонизме
Патологическая система формирует и другие насильственные формы поведения, в том числе имеющие место при различных психоневрологических расстройствах.
Недостаточность антисистемы.Она может быть как генетически детерминированной, так и приобретённой в результате действия на организм различных по природе и интенсивности патогенных факторов. Недостаточность антисистемы способствует не только возникновению соответствующей формы патологии нервной системы и более тяжёлому её течению, но и формированию патологической системы. Например, при ослаблении разных отделов, уровней и звеньев антиноцицептивной системы (с участием как опиоидных, так и неопиоидных механизмов) резко активизируется ноцицептивная система, формирующая патологическую алгическую систему, приводящую к чрезмерной по силе и/или длительности боли и многообразным негативным реакциям организма на неё. При развитии недостаточности антиэпилептической системы ( вызываемой повреждением хвостатых ядер, каузального ретикулярного ядра моста, дорсального ядра шва и др. антиэпилептических структур головного мозга) способствует ускорению и усилению приступов клонико-тонических судорог при действии на организм сильного звука или аппликации на мозг различных конвульсантов (коразола, стрихнина, солей тяжелых металлов и др.)
Патология нервной регуляции. Сопровождается разнообразными расстройствами деятельности различных уровней организации организма, возникающими из-за нарушений тех или иных центральных и/или периферических структур соматической и/или автономной нервной системы.
Патология нервной регуляции может проявляться в различных клинических формах.
Среди последних наиболее важными являются нарушения чувствительных и двигательных функций соматической нервной системы.
Р а с с т р о й с т в а ч у в с т в и т е л ь н ы х ф у н к ц и й могут быть связаны с нарушением структуры, метаболизма и функции рецепторов и афферентных нервных проводников в любом участке сенсорного пути (от нейронов спинномозгового узла до нейронов коры больших полушарий). Различают потерю (отсутствие) чувствительности - анестезию, снижение чувствительности - гипестезию, повышение чувствительности - гиперестезию, извращение чувствительности – парестезию. Нарушение чувствительности может быть общим, сочетанным и изолированным. Изменения чувствительности зависят не только от вида, интенсивности и характера афферентации по специфическим (например, по болевому, температурному и др.), но и неспецефическим путям (с вовлечением структур ретикулярной формации, главным образом, ствола мозга).
Р а с с т р о й с т в а д в и г а т е л ь н ы х ф у н к ц и й нервной системы возникают в результате нарушения деятельности различных звеньев пирамидной и экстрапирамидной систем, a- и g-мотонейронов спинного мозга, тормозных нейронов (клеток Реншоу) ЦНС, эфферентных двигательных волокон, концевой нервно-мышечной пластинки. Проявления двигательных расстройств, связанных с различными структурами и уровнями нервной системы, крайне многообразны:
миастения - мышечная слабость, утомляемость(расстройства пресинаптических мембран);
нейрогенные амиотрофии - различные виды мышечных атрофий (недоразвитие и дегенерация клеток передних рогов спинного мозга и двигательных ядер черепно-мозговых нервов, демиелинизация двигательных нервных волокон);
нейрогенные мышечные дистрофии - различные виды мышечных дистрофий (могут быть как наследственного генеза, так и сосудистого и мембранного происхождения);
вялый (периферический) паралич - отсутствие произвольных движений (повреждения последнего центрального эфферентного двигательного нейрона);
центральный паралич - отсутствие произвольных движений (повреждения двигательных эфферентных нейронов головного мозга) проявляются повышением мышечного тонуса и сухожильных рефлексов, появлением патологических рефлексов и исчезновением кожных рефлексов;
рефлекторный паралич - отсутствие произвольных движений (обусловлен тормозящим влиянием афферентного нейрона на вставочные и мотонейроны при сохранении иннервации органов с участием двигательных эфферентных путей);
децеребрационная ригидность - резкое повышение тонуса мышц-разгибателей (возникает после перерезки ствола мозга, нарушающей рубро-вестибулярный тракт);
астения (быстрая утомляемость при незначительной мышечной и умственной работе);
астазия - неспособность удерживать положение тела без поддержки;
атаксия-нарушение координации движений чаще возникает при патологии мозжечка);
атетоз - медленные червеобразные движения пальцев рук (возникает при патологии корково-подкорковых соматических образований нервной системы);
гипокинезия - понижение двигательной активности;
гиперкинезия - повышение двигательной активности;
миотонии - гетерогенные нервно-мышечные заболевания, сопровождающиеся нарушением сокращения и расслабления мышц; гипотония мышц - понижение тонуса мышц; гипертония - повышение тонуса мышц;
нарушение тонких дифференцировочных движений пальцами рук (возникает при патологии корковых структур, ответственных за локомоцию);
болезнь Паркинсона (повышение мышечного тонуса - ригидность; гипокинезия; дрожание – тремор головы, конечностей, особенно верхних, и даже туловища; замедлено как начало, так и окончание движения; амимическое выражение лица и др.) и т.д.
Кроме соматических нарушений большое клиническое значение имеют р а с с т р о й с т в а р а з л и ч н ы х с т р у к т у р а в т о н о м н о й н е р в н о й с и с т е м ы. Среди них наиболее важными являются нарушения функций высших автономных центров (коры головного мозга, особенно базальных поверхностей височных и лобных долей, медиальной поверхности височных долей, поясной извилины, гипоталамуса, полосатого тела и мозжечка), центров автономной нервной системы (среднего мозга, варолиевого моста, продолговатого мозга, а также грудных, поясничных и крестцовых сегментов спинного мозга), низших автономных центров (ганглиев и микроганглиев), а также различных периферических пре- и постганглионарных симпатических, парасимпатических и метасимпатических волокон и рецепторов.
Основные заболевания, синдромы и симптомы, возникающие при поражении центральных (корковых, подкорковых, стволовых, спинно-мозговых) и периферических структур автономной нервной системы, характеризуются нарушением адаптации, резистентности, работоспособности, жизнедеятельности и продолжительности жизни организма. Они проявляются расстройствами деятельности разнообразных висцеральных, в том числе полых органов, в частности, активизацией или торможением работы сердца, кровеносных и лимфатических сосудов, пищеварительного тракта (секреции слюны, желудочного, панкреатического и кишечного сока, желчи печени; маторики желудка и кишок; дефекации), образования и выделение мочи, пота, слезы; температуры тела; зрачковых реакций и многое другое.
В частности, патология различных структур коры больших полушарий, нередко лежащая в основе различных видов неврозов, психопатий и психозов, сопровождается многоликими вегетативными нарушениями, характерными и для патологии других отделов ЦНС (подкорковых, таламических и гипоталамических структур).
Повреждения подкорковых структур (главным образом, ганглиев) сопровождаются разнообразными как двигательными, так и вегетативными расстройствами. В частности, для них характерны изменения пищеварения (особенно, моторики пищеварительного тракта), дыхания, потоотделения (особенно, его усиления), кровообращения (особенно, в виде артериальных гипертензий и др.) и т.д.
Нарушения таламуса помимо нарушения связей периферии с подкорковыми и корковыми образованиями головного мозга также сопровождаются различными изменениями деятельности сердечно-сосудистой системы, в том числе, артериальными гипертензиями, чувством жара и похолодания, изменением температуры кожи и др.
Патология гипоталамуса чаще проявляется развитием гипоталамического (диэнцефального) синдрома. Последний сопровождается расстройствами сна и бодрствования, общей слабостью, утомляемостью, эмоциональной лабильностью, изменениями психики, деятельности соматической нервной системы, биологических и социальных мотиваций. Нарушения высших вегетативных центров (особенно, гипоталамуса, а также полосатого тела и мозжечка) сопровождаются разнообразными расстройствами эндокринной, сердечно-сосудистой, кроветворной, пищеварительной, терморегуляторной и других систем, а также разнообразными изменениями метаболических процессов (водного, солевого, углеводного, жирового и белкового обменов) и т.д. Наиболее часто поражение гипоталамуса проявляется вегетативно-сосудистыми (развитием мигрени, болезни Рейно, болезни Миньера и др.) и нейроэндокринными расстройствами (развитием болезни Иценко-Кушинга, болезни Пархона, болезни Симмондса и др.). Для них наиболее характерно развитие симпато-адреналовых кризов, вагоинсулярных кризов, смешанных кризов, астено-невротического синдрома, нейроэндокринных, нейродистрофических расстройств, нарушений терморегуляции, сна, бодрствования и т.д.
Патология ствола мозга и спинного мозга, в частности, центров симпатического и парасимпатического отделов вегетативной нервной системы сопровождается многообразными видами вегетативных нарушений (реализуемых с участием вегетативных рефлекторных дуг). Патология симпатических центров обусловлена повреждением различных сегментов (главным образом, области боковых рогов) грудного и поясничного отделов спинного мозга. Патология парасимпатических центров связана, как правило, с повреждениями структур среднего мозга, моста и продолговатого мозга, а также верхних трех сегментов (в области, соответствующей боковым рогам) крестцового отдела.
Нарушения структуры, метаболизма и функций ядер III (глазодвига- тельного), V (тройничного), VII (лицевого), IX (языкоглоточного) и, особенно, Х (блуждающего) черепно-мозговых нервов, в составе которых проходят парасимпатические волокна, сопровождаются множественными расстройствами не только различных образований головного мозга, но и основных функций систем жизнеобеспечения (кровообращения, дыхания, питания, пищеварения, защит
