Как влияют обструкция дыхательных путей и синдром верхней полой вены на проведение общей анестезии?
1. Премедикация:назначают только м-холино-блокаторы. Пациента в положении полусидя транспортируют в операционную, ингалируя кислород.
2. Мониторинг:в дополнение к стандартному мониторингу устанавливают внутриартериальный катетер для измерения АД прямым способом (у детей - после индукции анестезии). Не менее одного катетера большого диаметра устанавливают в вену нижней конечности, потому что венозный отток из верхней части тела непредсказуем.
3. Дыхательные пути:интубация трахеи и вентиляция часто бывают затруднены. У контактных больных после предварительной оксигенации безопаснее всего выполнить интубацию армированной трубкой при сохраненном сознании. Фиброброн-хоскоп целесообразно использовать при смещении трахеи и для определения уровня и степени обструкции. Кашель или натуживание вызывают полную обструкцию дыхательных путей, потому что устойчивое положительное давление в плевральной полости усугубляет сдавление внутригрудной части трахеи. Проведение армированной эндотрахе-альной трубки дистальнее места сдавления устраняет обструкцию. У неконтактных больных осуществляют медленную ингаляционную индукцию.
4. Индукция.Цель — гладкая индукция, сохраненное самостоятельное дыхание, стабильная ге-
модинамика. Если выполнение ИВЛ после интубации трахеи не вызывает трудностей, можно вводить миорелаксанты. Ингалируя чистый кислород, применяют одну из трех методик индукции анестезии: (1) кетамин в/в (при сниженном сердечном выбросе обеспечивает большую гемодинамичес-кую стабильность, чем другие анестетики); (2) индукция ингаляционным анестетиком (обычно галотаном); (3) дробное введение малых доз тио-пентала, пропофола или этомидата.
5. Поддержание анестезии:используют методику, соответствующую гемодинамическому статусу пациента. После интубации во избежание кашля и натуживания вводят миорелаксанты.
6. Экстубация:после операции экстубацию не выполняют до тех пор, пока не разрешится обструкция дыхательных путей; последнюю оценивают при фибробронхоскопии или наблюдая утечку воздуха вокруг эндотрахеальной трубки после опустошения манжетки.
Избранная литература
Benumof J. L. Anesthesia for Thoracic Surgery, 2nd ed. Saunders, 1995.
Brodsky J. B. Thoracic Anesthesia. In: Problems in Anesthesia, 4: 2. Lippincott, 1990.
Cohen E. The Practice of Thoracic Anesthesia. Lippincott, 1995.
Gravlee G. P., Rauck R. L. Pain Management in Car-diothoracic Surgery. Lippincott, 1993.
Kaplan J. A. Thoracic Anesthesia, 2nd ed. Churchill Livingstone, 1991.
Нейрофизиология и анестезия
Для анестезиологического обеспечения нейрохирургических операций необходимо знание физиологии ЦНС. Многие анестетики оказывают значительное воздействие (как нежелательное, так и благоприятное) на метаболизм мозга, мозговой кровоток, образование и всасывание цереброспинальной жидкости, объем внутричерепного содержимого и внутричерепное давление. В настоящей главе обсуждаются важные для анестезиологической практики нейрофизиологические концепции, а также влияние анестетиков и различных вспомогательных средств на ЦНС. И хотя речь пойдет в основном о головном мозге, почти все изложенное можно отнести и к спинному мозгу.
Физиология ЦНС
Метаболизм мозга
В покое мозг потребляет до 20 % получаемого организмом человека кислорода. Главный потребитель энергии в мозге — это фермент АТФ-аза, поддерживающий электрическую активность нейронов. Метаболизм в мозге обычно оценивают по потреблению кислорода мозгом,или CMRO2 (CMR — cerebral metabolic rate), которое у взрослых составляет в среднем 3-3,5 мл/100 г/мин (50 мл/мин). CMRO2 максимально в сером веществе коры больших полушарий и прямо пропорционально биоэлектрической активности коры. Потребность мозга в кислороде по сравнению с таковой у других органов чрезвычайно велика, а запасов кислорода в нем нет. Если кровь не поступает в мозг в течение 10 с, напряжение кислорода падает ниже 30 мм рт. ст. и человек теряет сознание. Если мозговой кровоток не восстанавливается в течение 3-8 мин, то запасы АТФ истощаются и возникает необратимое повреждение нейронов. Наиболее чувствительны к гипоксии нейроны гиппокампа pi мозжечка.
Нейроны обеспечиваются энергией преимущественно за счет утилизации глюкозы. В среднем по-
требление глюкозы мозгом равно 5 мг/100 г/мин. В ЕЩС почти вся глюкоза (> 90 % ) подвергается аэробному распаду, поэтому потребление кислорода и потребление глюкозы изменяются параллельно. При голодании главным источником энергии для мозга становятся кетоновые тела — ацетоаце-тат и |3-гидроксибутират. Хотя мозг способен поглощать из крови молочную кислоту, ее метаболизм не играет значительной роли в энергетическом обеспечении. Не меньше чем гипоксия, опасна для мозга острая устойчивая гипогликемия. Исследования выявили парадоксальное явление: при тотальной ишемии мозга гипергликемия способствует внутриклеточному ацидозу и усугубляет повреждение нейронов. Влияние гипергликемии на очаговую ишемию не исследовано.
Мозговой кровоток
Мозговой кровоток (MK)зависит от интенсивности метаболизма. Мозговой кровоток чаще всего изучают с помощью изотопных методов исследований (обычно измеряют у~излУчение изотопа ксенона [153Xe]). После в/в инъекции изотопа датчики, установленные по окружности головы, регистрируют темп изменения радиоактивности, который пропорционален величине MK. Новейшей методикой исследования MK является позитрон-ная эмиссионная томография (ПЭТ); в сочетании с применением короткоживущих изотопов 11C и 15O ПЭТ позволяет измерить потребление мозгом глюкозы и кислорода соответственно. ПЭТ подтвердила полученные другими методами данные, что регионарный мозговой кровоток (рМК) изменяется прямо пропорционально интенсивности метаболизма и варьируется от 10 до 300 мл/100 г/ мин. Например, при движениях в конечности быстро возрастает рМК в соответствующем участке двигательной коры. Аналогичным образом активизация зрения приводит к увеличению рМК в зрительной коре затылочных долей мозга.
Хотя MK равен в среднем 50 мл/100 г/мин, в сером веществе головного мозга он достигает
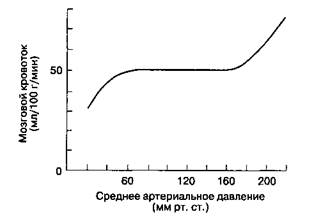 |
80 мл/100 г/мин, в белом веществе — 20 мл/100 г/мин. MK у взрослых в среднем составляет 750 мл/мин, что соответствует 15-20 % от сердечного выброса. При MK ниже 20-25 мл/100 г/мин возникает повреждение мозга, что на ЭЭГ проявляется замедлением ритма. MK в пределах 15-20 мл/100 г/мин сответствует изоэлектрической линии на ЭЭГ, а при уменьшении MK до 10 мл/100 г/мин наступает необратимое повреждение мозга.
