Воздействие лихорадки на организм человека
Типы лихорадки во время болезни могут чередоваться или переходить один в другой. Интенсивность лихорадочной реакции может меняться в зависимости от функционального состояния центральной нервной системы в момент воздействия пирогенов. Продолжительность каждой стадии определяется многими факторами, в частности дозой пирогена, временем его действия, нарушениями, возникшими в организме под влиянием патогенного агента, и др. Лихорадка может заканчиваться внезапным и быстрым падением температуры тела до нормы и даже ниже (кризис) или постепенным медленным снижением температуры тела (лизис). Наиболее тяжёлые токсические формы некоторых инфекционных болезней, а также инфекционные болезни у стариков, ослабленных людей, детей раннего возраста, часто протекают почти без лихорадки или даже с гипотермией, что является неблагоприятным прогностическим признаком.
При лихорадке происходит изменение обмена веществ (увеличивается распад белка), иногда наступает нарушение деятельности центральной нервной системы, сердечно-сосудистой и дыхательной систем, желудочно-кишечного тракта. На высоте лихорадки иногда наблюдаются спутанность сознания, бред, галлюцинации, иногда потеря сознания. Эти явления не связаны непосредственно с нервным механизмом развития лихорадки, но они отражают особенности интоксикации организма и патогенеза болезни.
Повышение температуры тела при лихорадке сопровождается учащением пульса. Это происходит не при всех лихорадочных заболеваниях. Так, при брюшном тифе отмечается брадикардия. Влияние повышения температуры тела на ритм сердца при этом ослабляется другими патогенетическими факторами заболевания. Учащение пульса, прямо пропорциональное росту температуры тела, отмечается при лихорадках, вызываемых малотоксичными пирогенами.
Дыхание при повышении температуры тела учащается. Степень учащения дыхания подвержена значительным колебаниям и не всегда пропорциональна росту температуры тела. Учащение большей частью сочетается с уменьшением его глубины дыхания.
При лихорадке нарушается функция пищеварительных органов (снижение переваривания и усвоения пищи). У больных обложен язык, отмечается сухость во рту, резко понижен аппетит. Секреторная деятельность подчелюстных желёз, желудка и поджелудочной железы ослаблена. Моторная деятельность желудочно-кишечного тракта характеризуется дистонией с преобладанием повышенного тонуса и склонностью к спастическим сокращениям, особенно в области привратника. В результате замедляется скорость эвакуации пищи из желудка. Образование желчи несколько уменьшается, а концентрация её возрастает.
Деятельность почек при лихорадке заметно не нарушается. Повышение диуреза в начале лихорадки объясняется перераспределением крови, увеличением её количества в почках. Задержка воды в тканях на высоте лихорадки часто сопровождается падением диуреза и повышением концентрации мочи. Наблюдаются усиление барьерной и антитоксической функции печени, мочевинообразования и увеличение выработки фибриногена. Возрастает фагоцитарная активность лейкоцитов и фиксированных макрофагов, а также интенсивность продукции антител. Усиливается выработка гипофизом АКТГ и выделение кортикостероидов, обладающих десенсибилизирующим и противовоспалительным действием.
Нарушение обмена веществ больше зависит от развития основного заболевания, чем от повышения температуры тела. Усиление иммунитета, мобилизация гуморальных медиаторов способствуют увеличению защитных функций организма в отношении инфекции и воспалительного процесса. Гипертермия создает в организме менее благоприятные условия для размножения многих патогенных вирусов и бактерий. В связи с этим основное лечение должно быть направлено на ликвидацию заболевания, вызвавшего лихорадку. Вопрос о применении жаропонижающих средств решается врачом в каждом конкретном случае в зависимости от характера болезни, возраста больного, его преморбидного состояния и индивидуальных особенностей.
Стадии лихорадки
В первой стадии лихорадки, соответствующей быстрому повышению температуры (stadium incrementi), теплообразование преобладает над теплоотдачей. При этом возникают ознобы разной интенсивности - ощущение холода при высокой температуре тела, мышечная дрожь, «гусиная кожа». Вторая стадия характеризуется стабилизацией высокой температуры (stadium fastigii), установлением равновесия между образованием и потерей тепла. На третьей стадии (stadium decrementi) происходит спад температуры: быстрый (критический), замедленный (литический, ступенчатый) или промежуточный (кризолитический). В этой фазе преобладают механизмы теплоотдачи. В связи с расширением периферических сосудов бледность кожи сменяется гиперемией, появляется обильное потоотделение. Быстрое, в течение одного дня или нескольких часов, снижение длительной высокой лихорадки до нормальных цифр называется критическим падением температуры (при крупозной пневмонии, внезапной экзантеме и др.). При таком критическом снижении больному может угрожать избыточная потеря хлоридов - «хлоридный кризис». Литическое падение температуры - постепенное снижение высокой температуры тела до нормальных показателей в течение нескольких дней (рис. 17).
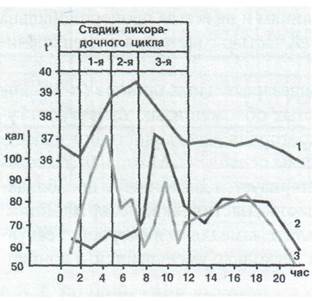
Рис. 24. Изменение температуры тела (1), общей теплоотдачи (2) и теплопродукции (3) в зависимости от стадии лихорадки во время приступа малярии.
Некоторые варианты лихорадок, встречающиеся в практике
Конституциональная лихорадкачаще всего свойственна детям, бывает достаточно постоянной, может длиться месяцами, повышение температуры монотонное, до 38 °С, особенно в период усиленного роста («лихорадка роста»). Самочувствие ребенка при этом практически не ухудшается, основной обмен не меняется. У таких детей часто обнаруживаются признаки нейровегетативной дисфункции (дети чувствительны к раздражениям, плаксивы, возбудимы, трудно адаптируются ко всему новому — к новой пище, появлению новых людей, осмотру врача, у них холодные влажные руки, потливость, вазолабильность). Температура тела может повышаться после крика, усиленной физической нагрузки и обычно нормализуется после короткого отдыха (30 минут - 1 час), в летние месяцы температура нормальная. В установлении диагноза помогает измерение у ребенка температуры каждые 3 часа во время отдыха, при нормальном режиме движений и усиленной физической нагрузке. Разновидностью конституциональной лихорадки является повышение температуры, возникающее при определённых переживаниях (страхе, возбуждении и т.п.).
Психогенная лихорадкаможет быть вызвана интенсивным стрессовым воздействием. В этих случаях дети нередко склонны к продолжительной постинфекционной лихорадке, несмотря на ликвидацию очага инфекции. Следует предостеречь врача от необоснованно частой диагностики прорезывания зубов как причины лихорадки, так как известно, что в 99% случаев повышение температуры у детей в этот период обусловлено другими причинами. Интенсивное прорезывание зубов вызывает раздражение дёсен (воспаление), беспокойство (повышение мышечного тонуса), отказ от еды (дегидратация) и др.
Церебральная гипертермия(нейрогенная лихорадка). Нарушения терморегуляции могут наблюдаться при острых и хронических заболеваниях ЦНС (гидро- и микроцефалия, последствия энцефалита, травмы и операции в области гипоталамуса и третьего желудочка мозга, опухоли и кровоизлияния с той же локализацией, эпилептические приступы, мигрень). Высокая температура тела, как правило, имеет постоянный характер. Общее состояние практически не нарушается. Показатели сердечной деятельности повышаются незначительно и не соответствуют температуре тела, которая может достигать 41-43 °С. Характерным признаком нейрогенной гипертермии является большая разница между показателями аксиллярной и ректальной температуры. Этот феномен свидетельствует о поражении не только центра терморегуляции, но и других вегетативных центров гипоталамуса. Неврологическую природу повышения температуры тела у таких больных подтверждает отсутствие нормального циркадного ритма и эффекта от терапии антипиретиками центрального действия. Длительность лихорадки (в течение месяцев и даже лет) свидетельствует о ее неинфекционной природе.
Ложная лихорадка.Этот термин используется в основном для обозначения умышленного завышения температуры тела по психологическим или эмоциональным соображениям (вариант синдрома Мюнхгаузена). Дети подросткового возраста могут симулировать повышение температуры трением термометра об одеяло, постельное бельё, кожу или опустив термометр в горячую воду, положив его около источника тепла и др. При измерении оральной температуры перед введением термометра ребёнок может прополоскать рот горячей жидкостью.
Наибольшие затруднения в диагностике вызывает лихорадка неясной этиологии,для которой характерно повышение температуры тела до 38,3 °С и более в течение трёх недель у больных с диагнозом, остающимся неясным после их пребывания в стационаре не менее недели (после исключения инфекционных и неинфекционных причин лихорадки).
Субфебрильная лихорадка(субфебрилитет) по сравнению с другими типами наименее очерчена. Чаще сочетается с клиническими проявлениями, субъективными и объективными, самых разных заболеваний, реже является единственным симптомом, побуждающим обратиться к врачу. Наиболее частой причиной субфебрилитета являются очаговые инфекции разной локализации (хронический тонзиллит, холецистит, гинекологические заболевания, пиелит), туберкулез, ревматизм, инфекционно-аллергический миокардит. При длительном субфебрилитете важно исключить хронический процесс. Возможна и неинфекционная природа субфебрилитета. Он имеет и самостоятельное диагностическое значение.
Диагностическими критериями длительного субфебрилитета являются:
• повышение температуры тела в пределах 37-38 °С в течение трёх недель;
• отсутствие отклонений при тщательном и всестороннем обследовании, включающем общий и биохимический анализы крови, анализы мочи, рентгенологические исследования, ЯМР, КТ, постановку туберкулиновой пробы и др.;
• отсутствие дефицита массы тела;
• диссоциация между частотой пульса и степенью повышения температуры тела (нормокардия, у части больных - брадикардия);
• отрицательный аспириновый тест (при приёме терапевтических доз аспирина субфебрилитет сохраняется).
Основными методами выявления причин лихорадки независимо от ее продолжительности служат сбор анамнеза и тщательное физикальное обследование больного. Необходимо получить сведения о недавних поездках и путешествиях пациента, его отдыхе на природе, употреблении в пищу дичи, сырого мяса, рыбы. Нужно тщательно проанализировать все возможные контакты с животными, лекарственными препаратами, токсинами, потенциальными аллергенами, выяснить психологический климат в семье. Необходимо обратить внимание даже на «малосущественные» жалобы, сопровождающие лихорадку или предшествующие ей (небольшая утренняя скованность, редкий кашель, непостоянные боли в животе и т.д.). Именно недостаточная информативность физикальных данных и позволяет говорить о лихорадке неясной этиологии. Из параклинических исследований проводятся: общий анализ крови, общий анализ и посев мочи, посев крови, кожная туберкулиновая проба, рентгенография органов грудной клетки, серологический анализ крови на наличие предполагаемых возбудителей, биохимическое исследование крови (белковые фракции, печёночные пробы, показатели функции почек, электролиты и др.), иммунологические исследования (иммуноглобулины, комплемент и его фракции, показатели клеточного иммунитета, антинуклеарный и ревматоидный факторы, С-реактивный белок, антитела к стрептококку и т.д.). По показаниям используются также такие методы исследования как УЗИ, компьютерная томография брюшной полости и черепа; ЯМР, внутривенная урография; лапароскопия с биопсией органов. Следует подчеркнуть необходимость периодического повторения некоторых исследований, так как их информативность может со временем увеличиваться пропорционально длительности заболевания.
Инвазивные методы исследования (например, биопсию) с помощью лапароскопии следует проводить только после применения более безопасных методов и в тех случаях, когда достаточно длительное наблюдение не позволило установить диагноз.
Определённую диагностическую ценность может иметь выявление характера температурной кривой с помощью дробной термометрии (измерение температуры тела каждые 3 часа). Для дифференциальной диагностики инфекционного и неинфекционного субфебрилитета предложен уже упоминавшийся аспириновый тест. Результат теста является положительным, если после приема ацетилсалициловой кислоты температура нормализуется, частота пульса в первый день выше возрастной нормы и соответствует повышенной температуре, то есть субфебрилитет носит инфекционный характер. Результат теста считается отрицательным в том случае, когда, несмотря на прием аспирина в терапевтических дозах, субфебрилитет сохраняется, частота пульса в первый день измерения соответствует возрастным нормативам и не коррелирует с повышенной температурой.
Гипертермический синдром(ГС) - резкое повышение температуры тела выше 41 °С с нарушением терморегуляции, вызывающее расстройства деятельности сердечно-сосудистой и центральной нервной систем, которые выражаются в нарушении сознания и появлении симптомов отёка мозга. Развивается вследствие несоответствия механизмов теплоотдачи и наработки тепла. При гипертермии значительно увеличивается потребление кислорода, нарушается углеводный обмен, резко снижается уровень энергетических веществ. В ряде случаев гипертермический синдром развивается вследствие тяжёлой вододефицитной дегидратации, гипертиреоидного криза или под влиянием некоторых лекарственных средств (например, простагландина Е).
Симптомы лихорадки
Лихорадка характеризуется не только повышением температуры тела. Лихорадка сопровождается учащением пульса и дыхания; артериальное давление нередко понижается; больные жалуются на ощущение жара, жажду, головную боль; количество выделяемой мочи уменьшается. Лихорадка способствует повышению обмена веществ, а так как наряду с этим аппетит бывает понижен, то длительно лихорадящие больные часто худеют. Высокая лихорадка может сопровождаться делирием, который чаще всего наблюдается у стариков и алкоголиков.
Тахикардия
Соотношение между температурой тела и пульсом заслуживает большого внимания, так как при прочих равных условиях оно довольно постоянно. Обычно с повышением температуры тела на 1 градус частота сердечных сокращений увеличивается не менее чем на 8-12 ударов в 1 минуту. Если при температуре тела 360 С пульс составляет, например, 70 ударов в минуту, то температура тела в 380 С будет сопровождаться учащением пульса до 90 ударов в минуту.
Несоответствие между высокой температурой тела и частотой пульса в ту или другую сторону всегда подлежит анализу, так как при некоторых заболеваниях это является важным распознавательным признаком (например, лихорадка при брюшном тифе, наоборот, характеризуется относительной брадикардией).
Потливость
Потоотделение - один из механизмов теплоотдачи. Обильное потоотделение наблюдается при снижении температуры; при росте температуры, напротив, кожа обычно горячая и сухая. Потоотделение наблюдаются далеко не во всех случаях лихорадки; оно характерно для гнойной инфекции, инфекционного эндокардита и некоторых других заболеваниях.
Озноб
Термина «озноб» (frigor) применяется для обозначения состояния, при котором больной ощущает внутреннюю дрожь и холод. Озноб сопровождается сужением периферических артериол и появлением «гусиной кожи». Мышечная дрожь иногда выражена настолько, что затрудняет речь и сопровождается «стуком» зубов (тремор жевательных мышц), а холод, который чувствует больной, не исчезает даже после одевания тёплой одежды. Несмотря на то, что кожа и конечности холодные, температура тела повышена.
Озноб возникает в момент быстрой перестройки гипоталамического термостата на поддержание более высокой температуры тела. При этом температура тела резко повышается на 2-40 С. При постепенном повышении температуры тела может быть лишь небольшое познабливание.
Озноб приблизительно появляется через час после поступления возбудителя инфекционной (вирусной, паразитарной) болезни или любого чужеродного белка в кровь и редко продолжается свыше 30 минут.
Периодичность возникновения озноба имеет определённое диагностическое значение. Схематически можно выделить заболевания, для которых характерен однократно возникающий озноб (например, крупозная пневмония, реакция на переливание несовместимой крови или загрязнённых в/в вливаний), и болезни, которые протекают с серией таких приступов.
Повторные ознобы обычно встречаются при сепсисе, гнойных заболеваниях лёгких, мочеполовой системы, желчного пузыря и желчных протоков, рожистом воспалении, онкологических заболеваниях (рак лёгкого, гипернефрома, лейкозы, лимфогранулематоз).
Правильное чередование лихорадочных приступов (озноб, жар, падение температуры с потливостью) и безлихорадочных периодов характерно для малярии. Приступы при этом заболевании могут повторяться ежедневно (ежедневная лихорадка), через день (трёхдневная лихорадка) или через два безлихорадочных дня (четырёхдневная лихорадка).
Герпес
Лихорадка часто сопровождается появлением герпетической сыпи, что не удивительно: вирусом герпеса инфицировано 80-90% населения, хотя клинические проявления заболевания наблюдаются у 1% населения; активизация вируса герпеса происходит в момент снижения иммунитета. Более того, говоря о лихорадке, обыватели часто подразумевают под этим словом герпес. Например, слово «лихорадка» в толковом словаре русского языка С.И. Ожегова и Н.Ю. Шведовой, помимо прочего, обозначается и как «Возникающая при простуде воспалённая припухлость на губах. Выскочила лихорадка на губах; лихорадка обметала губы.»
При некоторых видах лихорадки герпетическая сыпь встречается настолько часто, что её появление считают одним из диагностических признаков болезни, например, крупозной пневмококковой пневмонии, менингококкового менингита.
Фебрильные судороги
Судороги при лихорадке встречаются у 5% детей в возрасте от 6 месяцев до 5 лет. Вероятность развития судорожного синдрома при лихорадке зависит не столько от абсолютного уровня повышения температуры тела, сколько от скорости её подъёма.
Обычно фебрильные судороги по длительности не превышают 15 минут (в среднем 2-5 минуты). Во многих случаях судороги наблюдаются в начале развития лихорадки и обычно проходят самостоятельно.
Связывать судорожный синдром с лихорадкой можно, если:
- возраст ребёнка не превышает 5 лет;
- отсутствуют заболевания, способные быть причиной судорог (например, менингит);
- судороги не наблюдались в отсутствие лихорадки.
В первую очередь у ребёнка с фебрильными судорогами следует подумать о менингите (люмбальная пункция показана при соответствующей клинической картине). Для исключения спазмофилии у грудных детей оценивают уровень кальция. Если судороги продолжались более 15 минут, целесообразно выполнение электроэнцефалографии для исключения эпилепсии.
Общий анализ мочи
В общем анализе мочи нередко появляется протеинурия (функциональная), которая исчезает вскоре после падения температуры тела до нормального уровня. В моче при лихорадочных состояниях могут появляться цилиндры, кетоны, клетки почечного эпителия.
