Успешное развитие фармакологии напрямую связано с созданием новых эффективных и безопасных лекарственных средств.
В качестве сырья для получения лекарств используют лекарственные растения, а также продукты животного происхождения и минералы. Простая обработка лекарственного сырья (высушивание, измельчение, растирание) позволяет получить простые препараты (например, порошок из высушенных листьев). Дополнительная обработка сырья экстрагентами, органическими растворителями и др. с целью частичного освобождения от балластных веществ и концентрирования действующих веществ ведет к получению галеновых препаратов. Наконец, галеновые препараты получают путем полного освобождения галеновых от балластных веществ.
Некоторые лекарственные препараты являются продуктами жизнедеятельности грибов и микроорганизмов (например, антибиотики). Успешное развитие этого пути привело к созданию современной биотехнологии, основой которой является использование в промышленности биологических систем и процессов. Для получения необходимых соединений используют культуры клеток, ткани растений и животных, микроорганизмы. В настоящее время биотехнологическим способом получены различные биосинтетические и полусинтетические антибиотики, гормональные препараты, ряд факторов свертывания крови, ферментов, моноклональных антител и других лекарственных средств.
Наибольшую часть лекарственных средств получают методом химического синтеза. Этот путь создания лекарственных средств является наиболее перспективным, так как позволяет создавать соединения заданной структуры. Ведущим в химическом синтезе лекарств является направленный синтез, начинающийся с построения теоретической модели химической структуры соединения, которое необходимо получить. В качестве основы используются структуры известных лекарственных средств, биогенных веществ. Из химической лаборатории полученное тем или иным путем соединение передается в экспериментальную лабораторию, где его исследования начинают с определения токсичности при однократном введении (острой токсичности). Затем исследуется специфическая активность соединения (например, противоопухолевые соединения изучаются на животных с экспериментальными или спонтанными опухолями, противоаритмические – на животных у которых моделируются различные нарушения сердечного ритма и т.д.). При обнаружении у исследуемого соединения специфической активности (противоопухолевой, противоаритмической и другой) ее сопоставляют с таковой известных соединений или лекарственных препаратов. Затем, если соединение оказывается эффективным, его изучают на наличие специфических видов токсичности (мутагенности, канцерогенности, эмбриотоксичности, тератогенности, фетотоксичности, иммунотоксичности, аллергогенности). Если после всестороннего изучения соединение окажется эффективным и малотоксичным, то есть перспективным в качестве лекарственного средства, результаты его исследования передают в Фармакологический комитет МЗ РФ. Фармакологический комитет рассматривает представленные данные и, если считает их интересными и исчерпывающими, разрешает проведение клинического испытания препарата.
Важнейшим требование клинического испытания является защита личности. Так, пациент должен быть ознакомлен с характером испытания в деталях, а затем дать письменное согласие (или устное, но в присутствии независимого свидетеля) на участие в испытании. С участниками испытаний заключается страховой договор, в котором оговаривается ответственность за любой вред, нанесенный здоровью. Клинические испытания на детях и беременных женщинах проводятся только в том случае, если лекарства будут применяться непосредственно для лечения детей и беременных женщинах и по-другому их испытать нельзя. Люди преклонного возраста могут участвовать только в III фазе клинических испытаний в случае, если лекарство разрабатывается для данной возрастной категории. Недееспособные больные участвуют в эксперименте с согласия попечителей.
Для исключения элемента суггестии эффективность испытуемого лекарственного средства сравнивают с плацебо(лекарственная форма, не содержащая лекарственное вещество и имеющая идентичные настоящему лекарственному препарату внешний вид, запах и вкус). Однако если заболевание угрожает жизни пациента, то плацебо не применяют.
Для контроля за решением этических проблем, возникающих при проведении клинических испытаний, создаются специальные Комитеты по этике. Гарантией защиты прав пациента является то, что члены этических комитетов не принимают непосредственного участия в клинических испытаниях.
Клиническое испытание обычно проходит в 4 фазы. Применяют клинические, инструментальные и лабораторные методы исследования.
Основной задачей 1-ой фазы (проводится на небольшой группе здоровых добровольцев) является установление оптимальных дозировок исследуемого лекарственного препарата. Кроме этого, желательно проведение фармакокинетических исследований. Если исследование лекарственного средства опасно для здоровья участников (например, испытание цитостатических препаратов), то даже 1-ую фазу проводят на больных людях.
2 фаза проводится на небольшом количестве больных (до 100-200 пациентов), страдающих тем заболеванием, для лечения которого предполагается исследуемый препарат. Подробно изучается фармакодинамика, причем эффекты препарата сравниваются с эффектами хорошо известных лекарственных средств этой группы и с влиянием плацебо. Детально изучается также фармакокинетика препарата, регистрируются вызываемые им побочные эффекты.
3 фазаклинического испытания проводится на большом контингенте больных (до нескольких тысяч наблюдений). Особое внимание уделяется изучению эффективности и безопасности лекарственных веществ. Полученные результаты передаются в Фармакологический комитет МЗ РФ, который дает разрешение на регистрацию и выпуск препарата.
Для получения достоверных данных при проведении клинических испытаний используют различные методы контроля, однако наиболее эффективным является двойной слепой контроль (ни врач, ни пациент не знают, плацебо или исследуемый препарат, или известный препарат этой группы получает пациент; об этом информировано 3-е лицо - заведующий отделением, другой врач и др.).
4 фаза проводится на максимально большом количестве больных после поступления препарата в аптечную сеть. Оцениваются отдаленные результаты лечения, выявляются новые возможности применения лекарства и побочные эффекты. Например, выявление у препарата для лечения артериальной гипертензии миноксидила такого побочного эффекта, как гипертрихоз позволило в дальнейшем использовать его местно при облысении.
Для сбора информации о лекарственных средствах в 4-ю фазу в ряде стран созданы специальные комитеты по безопасному использованию лекарств. Сотрудники этих комитетов распространяют среди врачей специальные карточки для регистрации побочных эффектов; также о возникающих нежелательных явлениях можно сообщать в комитеты и по телефону. Полученная информация подвергается статистической обработке, а результаты вносятся в инструкции по применению лекарственных средств.
Качество выпускаемых химико-фармацевтической промышленность лекарственных препаратов оценивается с помощью представленных в Государственной фармакопее химических и физико-химических методов. Если методики недостаточно чувствительны или неизвестно строение препаратов, то их активность определяют на биологических объектах (проводят так называемую биологическую стандартизацию), сравнивая со стандартами, имеющими постоянную активность, и выражают ее в условных единицах действия (ЕД).
Основные разделы фармакологии.Фармакология подразделяется на 3 раздела: общая рецептура, общая и частная фармакология. Общая рецептура является связующим звеном между фармакологией и фармацией. При изучении этого раздела изучается структура рецепта и его функции, общая характеристика и особенности различных лекарственных форм, а также принципы их выписывания. В общей фармакологии рассматриваются общие закономерности взаимодействия лекарств с живыми организмами, приводятся общие закономерности фармакодинамики и фармакокинетики лекарственных средств. Частная фармакология рассматривает конкретные фармакологические группы и отдельные лекарственные препараты. При изучении общей и частной фармакологии основное внимание уделяется вопросам фармакокинетики и фармакодинамики лекарственных средств.
ФАРМАКОКИНЕТИКА - это составная часть фармакологии, изучающая процессы поступления, распределения, метаболизма и выделения лекарственных средств. Знание фармакокинетики дает врачу возможность осуществить индивидуальный подбор лекарственной терапии конкретному больному.
Пути введения лекарственных средств. Всасывание
Пути введения лекарственных средств в организм обычно делят на энтеральные (через пищеварительный тракт) и парентеральные (минуя пищеварительный тракт). К энтеральным путям относят введение через рот (per os), под язык (сублингвально), трансбуккально (за щеки), в 12-перстную кишку, в прямую кишку (ректально), а к парентеральным - трансдермальное, ингаляционное, внутрикожное, подкожное, внутримышечное, внутривенное, внутриартериальное, внутрикостное, а также введение в полости (плевры, брюшины, суставов и др.), интралюмбальное, под оболочки мозга (субарахноидально, субдурально, субокципитально), в конъюктивальный мешок, наружний слуховой проход и интраназально.
Лекарственные средства могут вводиться естественным путем (без нарушения целостности кожных покровов) и искусственным (с нарушением их целостности). К первой группе относят введение энтеральное, трансдермальное и через дыхательные пути, а ко второй группе – парентеральные пути (за исключением трансдермального и введения лекарственных средств через органы дыхания). Эффективность фармакотерапии, а иногда и безопасность в определенной мере зависят от того, как попадает лекарство в организм, то есть от пути и способа введения.
Характеристика путей введения
1. Путь введения определяет скорость нарастания концентрации вещества в крови, а, следовательно, скорость нарастания эффекта. Например, при внутривенном введении концентрация вещества в крови нарастает быстро, а при энтеральном - медленно.
2. Путь введения определяет длительность действия препаратов.
3. Путь введения определяет скорость инактивации препаратов.
4. Путь введения определяет возможность создания действующей концентрации вещества в определенных органах и тканях.
5. От пути введения зависит возможность появления и выраженность побочных эффектов.
6. От пути введения также зависит эффективная доза лекарственного средства.
7. Путь введения нередко определяет качественную сторону эффекта (например, сульфат магния при в/в введении вызывает гипотензивный эффект, а при пероральном – слабительный эффект).
Самым распространенным и простым на сегодня следует назвать пероральное введение лекарственных средств. Для этого пути не требуется стерильности препаратов и участия медицинского персонала. Недостатки:
1. Действие лекарства наступает только через 30-40 минут после приема, так как большая часть лекарственных средств всасывается в тонкой кишке.
2. В желудке лекарства подвергаются воздействию соляной кислоты и ферментов, а в кишечнике - воздействию щелочной среды и ферментов, поэтому нельзя вводить перорально вещества белковой структуры, полисахариды и липиды, так как они будут инактивироваться.
3. Высокополярные лекарства не всасываются в желудочно-кишечном тракте (например, миорелаксанты).
4. Лекарства могут образовывать с компонентами пищи невсасывающиеся комплексы (например, антибиотики группы тетрациклина связываются с ионами кальция, в том числе, с кальцием молока, творога и др.; препараты кофеина с белками молока, препараты железа с танином чая, фруктов, а также с различными молочными продуктами).
5. Биодоступность при пероральном введении меньше 100%, так как всосавшиеся лекарства из желудка и кишечника попадают в печень, где частично инактивируются, поэтому дозы лекарственных средств при введении через рот в 2-3 раза выше, чем при внутривенном введении.
6. Лекарственные средства могут оказывать выраженное раздражающее действие на слизистую желудка и кишечника (например, нестероидные противовоспалительные лекарственные средства).
Основные механизмы всасывания лекарственных веществ в желудочно-кишечном тракте:
1. Пассивная диффузия через мембраны клеток. Пассивная диффузия происходит по градиенту концентрации (из зоны с большей концентрацией лекарства в зону с его меньшей концентрацией). Этот вид всасывания не требует расхода энергии. Путем пассивной диффузии абсорбируются молекулы липофильных (главным образом нейтральных (неполярных)) веществ. Однако растворимостью в липидах, независимой от уровня рН, обладают лишь немногие лекарственные средства. Большинство лекарств являются слабыми кислотами или слабыми основаниями и образуют как липидорастворимые нейтральные молекулы, так и водорастворимые ионы, соотношение которых зависит от рН среды. Слабая кислота – это нейтральная молекула, которая может обратимо диссоциировать на анион и протон. Слабое основание – это нейтральная молекула, которая может образовать катион при присоединении протона. Так как незаряженная форма более липофильна, то слабые кислоты будут находится в форме, растворимой в липидах, в кислой среде, а слабые основания – в щелочной среде.
Пассивная диффузия является основным механизмом всасывания лекарственных средств в тонкой кишке, так как большинство из них являются слабыми основаниями.
2. Фильтрация через поры мембран зависит от гидростатического и осмотического давления и возможна только для нейтральных молекул с невысокой молекулярной массой, что обусловлено размером пор (0,35-0,4 нм) и наличием в них фиксированных зарядов. Через поры мембран диффундирует вода, мочевина, гидратированные ионы натрия и калия.
3. Активный транспорт осуществляется с помощью транспортных систем (белков-переносчиков) против градиента концентрации с затратой большого количества энергии. В основе активного транспорта лежит высокое сродство переносчика с лекарственным веществом на наружней поверхности мембраны и низкое – на внутренней, где комплекс вещество – транспортер распадается и переносчик возвращается к наружней поверхности мембраны и т.д. Транспортные системы при насыщении могут ингибироваться, поэтому дальнейшее увеличение дозы лекарственного средства зачастую не сопровождается нарастанием фармакологического эффекта. Путем активного транспорта всасываются лекарства - аналоги естественных метаболитов организма (аминокислоты, сахара, сильные органические кислоты и основания, витамины группы В, кортикостероиды и др.).
4. Пиноцитоз осуществляется путем инвагинации клеточной стенки с последующим образованием вакуоли, содержащей лекарственное средство. Пузырек передвигается к противоположной стороне клетки и аналогичным способом его содержимое выводится наружу. Пиноцитоз характерен для высокомолекулярных вещества белковой природы.
Всосавшись в желудочно-кишечном тракте, лекарство попадает в систему воротной (портальной) вены, затем с током крови поступает в печень, а из нее - в системный кровоток. Совокупность процессов, ведущих к инактивации части дозы лекарственного вещества до его поступления в системный кровоток, называется пресистемной элиминацией. Инактивация лекарства может происходить в просвете желудочно-кишечного тракта под влиянием пищеварительных соков или в результате его связывания с компонентами пищи. Некоторые препараты разрушаются в клетках слизистой желудочно-кишечного тракта. Наибольшая часть процессов пресистемной элиминации осуществляется в печени.
Часть дозы лекарственного средства от его введенного количества, поступающая в системный кровоток в активной форме, соответствует понятию биодоступность. Биодоступность лекарственных средств при приеме внутрь варьирует для различных препаратов и обычно значительно меньше 100%. При внутривенном и внутриартериальном введении биодоступность лекарства равна 100%, так как они поступают непосредственно в кровоток.
Сублингвально (под языком) и трансбуккально (за щекой) всасываются лишь липидорастворимые вещества. Сублингвально и трансбуккально наиболее часто вводят препараты нитроглицерина, клофелин и др. Указанные пути введения привлекают рядом преимуществ:
1. Не требуется стерильности препаратов и участия медицинского персонала.
2. Всасывание происходит быстро, примерно как при внутримышечном введении, а нередко быстрее.
3. Лекарство не подвергается воздействию пищеварительных ферментов, не оказывает раздражающего действия на слизистую желудка и кишечника.
4. Лекарство не проходит через воротную систему печени, поэтому биодоступность ≦ 100%.
Ректальный путь часто используют при невозможности приема лекарств внутрь (рвота, бессознательное состояние). Биодоступность при ректальном пути введения выше, чем при пероральном, но меньше 100% (50% лекарства из прямой кишки попадает в системный кровоток, минуя печень, другая часть перемещается по прямой кишке вверх и через верхнюю геморроидальную вену попадает в печень). Ректально вводятся нестероидные противовоспалительные средства, антибиотики и ряд других лекарств. Недостатки:
1. Из прямой кишки не всасываются крупномолекулярные соединения (белки, жиры, углеводы).
2. Слизистая прямой кишки высокочувствительна к действию раздражающих веществ (опасность развития проктита).
3. Неудобство применения лекарственных средств, небольшая площадь всасывающей поверхности.
Ректально применяют и лекарственные вещества, оказывающие местное действие (противовоспалительное, антибактериальное и др.).
Иногда прибегают к введению препаратов через зонд в 12-перстную кишку. Так вводится, например, сульфат магния для создания более высокой концентрации при исследовании функции желчного пузыря.
Все виды парентерального введения обеспечивают быструю и без потерь доставку лекарственного вещества во внутренние среды организма или непосредственно в патологический очаг.
Очень широко используется внутривенный путь введения. Преимущества:
1. Быстрое создание нужной концентрации вещества в организме, следовательно, возникновение эффекта. Биодоступнусть=100%.
2. Возможность вводить вещества, которые не всасываются с поверхности кожи и слизистых.
Недостатки:
1. Требуется участие медперсонала и стерильность растворов.
2. Возможно развитие интоксикации при быстром введении.
3. Нельзя вводить взвеси, масляные растворы, так как возможна развитие эмболия сосудов жизненно важных органов.
4. Нельзя вводить вещества с выраженным раздражающим действием, так как могут возникнуть флебиты.
Внутриартериальный путь введения используется реже, как правило, для создания высокой концентрации лекарств в области, которая снабжается кровью из данной артерии. Внутриартериально вводятся противоопухолевые средства, рентгеноконтрастные вещества.
Внутрикожный путь используют для профилактической вакцинации и диагностических целей (например, постановки аллергологических проб).
Подкожный и внутримышечный пути введения используются широко, они позволяют создать медленно всасывающееся депо лекарственного вещества при его введении в малорастворимом виде (взвесь в масле или других основах). Эффект при внутримышечном и подкожном введении наступает, соответственно, через 10-15 и 15-20 мин, биодоступность ≦ 100%. Недопустимо подкожно вводить хлорид кальция и норадреналин ввиду высокой вероятности развития некротических изменений.
Внутрикостное введение обеспечивает такую же скорость наступления эффекта, как и при внутривенном введении. Обычно используют при технической невозможности внутривенного введения, например, при множественных травмах и ожогах.
Внутриполостное введение.
Внутриплеврально лекарства вводят редко, обычно при плевритах.
Внутрибрюшинно тоже вводят редко, только при перитоните. В эксперименте широко пользуются внутрибрюшинным путем введения. К внутриполостному введению относится также внутрисердечное, внутриматочное, введение в мочевой пузырь, в суставные полости и др.
Под оболочки мозга вводят препараты, плохо проникающие через гематоэнцефалический барьер при инфекционном поражении тканей и оболочек мозга, местные анестетики для спинномозговой анестезии и др.
Трансдермально всасываются только липидорастворимые вещества, биодоступность ≦ 100%. Характерна большая продолжительность действия, так как введенные препараты (например, нитроглицерин), способны создать в подкожной клетчатке депо, поддерживающее определенную концентрацию вещества в крови. Накожно применяют также средства для местного воздействия при заболеваниях кожи, ранах, ожогах и для рефлекторного действия со стороны внутренних органов.
Ингаляционным путем вводят газообразные вещества, летучие жидкости (например, средства для наркоза), а также средства для местного применения (бронхолитики, антибиотики, глюкокортикоиды, местные анестетики и др.). Преимущества:
1. Естественный путь введения.
2. Не требует стерильности вводимых лекарств.
3. Начало эффекта, как правило, быстрое за счет большой площади контакта альвеол и капилляров (адсорбирующая поверхность легких лишь незначительно уступает поверхности желудочно-кишечного тракта);
4. Отсутствует эффект первичного прохождения через печень, однако легкие могут быть местом потерь лекарственных средств за счет экскреции, поэтому биодоступность при ингаляционном введении ≦ 100%.
Недостатком является раздражающее влияние лекарств на легкие, при длительном применении возможно развитие структурно-функциональных изменений в альвеолярном аппарате.
В конъюктивальный мешок, наружный слуховой проход и интраназально вводят лекарственные средства, как правило, для достижения местного (чаще противовоспалительного) эффекта.
Распределение лекарственных средств в организме
Резорбция препарата в кровь может происходить различным способом и во многом зависит от пути и способа его введения. Если при внутривенном и внутриартериальном введении лекарство сразу поступает в кровь и его концентрация в крови после введения определяется величиной введенной дозы, то при внутримышечном и подкожном введении лекарственное средство попадает в кровь, в основном, через лимфу, а также через капиллярную систему непосредственно в кровоток. При энтеральном введении концентрация лекарства в крови зависит от его резорбции из кишечника.
После поступления лекарства в системный кровоток оно в той или иной степени связывается с белками крови, причем легче комплексируются с белками жирорастворимые неполярные вещества. Лекарство, находящееся в связанном состоянии, неактивно и не проявляет свое специфическое действие, так как не покидает кровеносное русло. В ткани попадает только свободная фракция (та часть препарата, которая растворена в водной фазе плазмы). Обычно связь молекул лекарственного вещества с белками плазмы является легкообратимой (происходит чаще при участии ван-дер-ваальсовых, водородных, ионных, дипольных сил взаимодействия), поэтому по мере попадания лекарственного вещества в ткани и снижения концентрации свободной фракции, последняя пополняется за счет связанной формы. Связанная форма играет роль своеобразного депо, регулирующего постоянство концентрации свободного лекарственного вещества в плазме крови. При снижении концентрации белка (недоношенность, голодание, заболевание печени и почек, ожоги), повышается концентрация лекарства, находящегося в крови в виде свободой фракции, что может быть причиной его токсического действия. Токсические эффекты могут возникать и при комбинированном применении лекарств, конкурирующих за одни и те же рецепторы в белках крови. При наличии такой конкуренции одно лекарственное вещество вытесняет другое из связи с белками, приводя к повышению в крови его свободной фракции и усилению основных и побочных эффектов.
Распределение лекарственного вещества по тканям и органам зависит также от уровня кровоснабжения органа. Концентрация лекарства сразу после его введения в организм будет выше в тех органах и тканях, которые более интенсивно снабжаются кровью - это мозг, сердце, печень, почки. В последующем оно может перераспределяться, и при этом избирательность накопления лекарственного вещества во многом будет зависеть от его липофильных и гидрофильных свойств.
Перераспределение лекарства начинается тогда, когда концентрация препарата в крови становится ниже его концентрации в органах, интенсивно снабжаемых кровью. Лекарство начинает поступать обратно в кровоток и постепенно переходит в другие органы и ткани. Липофильные лекарства перераспределяются в жировую ткань, гидрофильные распределяются по всей водной фазе организма.
Равномерному распределению веществ в организме препятствуют тканевые биологические барьеры: капиллярная стенка, клеточная мембрана, гематоэнцефалический, гематоофтальмический, гематолабиринтный, плацентарный и другие барьеры.
Капиллярная стенка является высокопроницаемой для лекарственных веществ (если они не связаны с белками плазмы крови). Водорастворимые лекарства диффундируют через капиллярные поры (проникают вещества размером не более 5-6 кДа), а жирорастворимые вещества легко проходят через эндотелий капилляров. В условиях воспаления проницаемость капиллярной стенки увеличивается.
Через клеточные мембраны хорошо проникают липофильные соединения, а гидрофильные вещества способны проникать только при помощи транспортных систем.
Гематоэнцефалический барьер состоит из клеточной мембраны, капиллярной стенки, основного вещества и астроглии. Отличительными особенностями гематоэнцефалического барьера являются: отсутствие пор в эндотелии, «окон» и пиноцитоза в стенке капилляров, наличие дополнительной мембраны (астроглия). Все это делает гематоэнцефалический барьер малопроницаемым для полярных соединений. Неполярные соединения проникают через него путем простой диффузии и, в меньшей степени, за счет активного транспорта. Однако в условиях воспаления, гипоксии, в посттравматическом периоде проницаемость этого барьера может значительно увеличиваться. Кроме того, в головном мозге есть участки (гипоталамус, эпифиз, гипофиз), в которых гематоэнцефалический барьер и в обычных условиях является высокопроницаемым для лекарств.
Гематоофтальмический барьер отделяет внутриглазную жидкость от системного кровотока, является хорошо проницаемым для неполярных соединений. Воспалительный процесс, ионизирующая радиация повышают проницаемость гематоофтальмического барьера.
Проницаемость плацентарного барьера зависит от многих факторов: свойств и концентрации лекарственного вещества, срока беременности, состояния плаценты и плацентарного кровотока. Через плацентарный барьер проходят в основном липофильные вещества (путем простой диффузии). Полярные, высокомолекулярные лекарства через плацентарный барьер проникают плохо. На некоторых сроках беременности (32-35 недель), а также в условиях патологии плаценты проницаемость плацентарного барьера для лекарственных веществ может увеличиваться, что отрицательно сказывается на развитии плода. Так, 65% врожденных уродств в популяции связано с побочными эффектами лекарств. Поэтому лекарственные препараты, обладающие эмбриотоксическими, фетотоксическими, тератогенными побочными эффектами при беременности противопоказаны, а остальные назначаются только по строгим показаниям в условиях постоянного наблюдения за беременной.
В фармакологии нередко используют параметр Vd – кажущийся объем распределения, который связывает количество лекарственного средства в организме с концентрацией его в плазме. Vd - это объем, в котором могла бы распределиться введенная доза, чтобы создать концентрацию, определяемую в плазме.
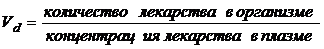
Объем распределения зависит от физико-химических свойств лекарственных веществ (растворимости в липидах и воде, степени диссоциации, молекулярной массы), а также от массы жировых депо, функционального состояния печени, почек, сердечно-сосудистой системы, возраста и пола больного. При обезвоживании Vd уменьшается, увеличивается концентрация лекарственного вещества и усиливаются его фармакологические эффекты. Избыточное накопление жидкости ведет к увеличению Vd лекарств. Лекарственные средства, которые полностью задерживаются внутри сосудистого русла, имеют низкие значения Vd. Липофильные лекарства, легко преодолевающие биологические барьеры, имеют высокие значения Vd.
Некоторые лекарственные вещества распределяются избирательно: тетрациклин связывается с ионами кальция в костной ткани, аминогликозиды накапливаются в тканях почек и структурах внутреннего уха и др. Однако распределение лекарственных веществ, как правило, не характеризует направленность их действия, то есть точка накопления и точка приложения обычно не совпадают. Направленность действия лекарств определяется их сродством к тем или иным биологическим субстратам.
Химические превращения лекарственных средств в организме
Концентрация лекарства в органе определяется также скоростью процессов элиминации. Элиминация – это удаление лекарственных веществ из организма в результате биотрансформации и экскреции. Большая часть лекарственных средств подвергается в организме определенным химическим превращениям, то есть биотрансформации. В неизмененном виде выделяются высокогидрофильные ионизированные вещества. Из липофильных средств только средства для ингаляционного наркоза выводятся из организма в неизмененном виде. Смыслом биотрансформации является детоксикация лекарственных веществ как чужеродных соединений. Однако в некоторых случаях в результате химических превращений образуются более активные или токсичные метаболиты или соединения с другим характером действия. Например, кодеин превращается в организме в более активный морфин, фенацетин трансформируется в нефротоксичный ацетаминофенол. Биотрансформация осуществляется в печени (90-95%), слизистой тонкой кишки, почках, легких, коже и др. В химических превращения лекарственных веществ принимают участие многие ферменты, однако ключевая роль принадлежит микросомальным ферментам печени. При патологии печени, когда снижается активность ферментов микросомального аппарата, может значительно увеличиваться длительность действия препаратов, происходить их накопление и отравление ими.
В то же время и сами лекарственные препараты оказывают влияние на деятельность ферментов, участвующих в их метаболизме. Выделяют индукторы и ингибиторы ферментов биотрансформации.
Индукторы ферментов вызывают увеличение скорости биотрансформации в 2-4 раза. Точкой приложения индукторов является, прежде всего, цитохром Р-450. Индукция цитохрома Р-450 осуществляется за счет ускорения его синтеза и/или замедления инактивации. Кроме того, индуцируются глюкоронилтрансфераза, глутатион-S-трансфераза и другие ферменты.
Ускорение биотрансформации вызывает неоднозначные эффекты:
1) увеличение скорости метаболизма токсических агентов при различных патологических состояниях, что находит применение в клинической практике. Например, при аллергии или хроническом отравлении для ускорения инактивации аллергенов и ксенобиотиков применяют фенобарбитал, зиксорин и др.;
2) увеличение скорости метаболизма эндогенных веществ (витаминов, гормонов) и лекарственных средств;
3) индукция микросомальных ферментов печени является одним из факторов развития привыкания к лекарственным препаратам;
4) усиление образования токсических метаболитов лекарственных препаратов и химических веществ, что ведет к активации перекисного окисления липидов, увеличению канцеро- и мутагенеза.
Индукторами являются чаще всего липофильные вещества с длительным периодом полувыведения – фенобарбитал, дифенин, карбамазепин, глюкокортикоиды, анаболические стероиды, рифампицин и др.
Ингибиторы ферментов снижают скорость биотрансформации. Ингибирование цитохрома Р-450 происходит за счет увеличения скорости его инактивации. Например, циметидин и кетоконазол, связываясь с железом гема цитохрома Р–450, инактивируют его. Кроме того, ингибиторы ферментов нарушают работу глюкоронилтрансферазы и перенос электронов в дыхательной цепи.
Ингибиторами являются хинидин, оральные контрацептивы, антидепрессанты, тетурам, противоопухолевые препараты и др.
Выделяют два вида биотрансформации лекарственных средств:
1) метаболическая трансформация;
2) конъюгация.
Метаболическая трансформация - перевод лекарственных средств в неактивные полярные формы за счет реакций окисления, восстановления, гидролитического расщепления. Реакции метаболической трансформации являются несинтетическими, протекают с низкими энергетическими затратами. Катализируют реакции окисления изоферменты цитохрома Р-450, реакции восстановления – различные редуктазы, гидролиза – эстеразы, амидазы, фосфатазы и др. Метаболиты, образовавшиеся в ходе реакций метаболической трансформации, могут экскретироваться из организма или вступать в реакции коньюгации.
Конъюгация - перевод лекарственных средств в неактивные полярные формы путем присоединением к ним различных химических группировок или молекул. В качестве инактивирующего соединения может выступать глюкуроновая кислота, сульфаты, глутатион. Реакции коньюгации (глюкуронирование, сульфатирование, ацетилирование, метилирование) являются синтетическими, протекают с высокими энергетическими затратами, катализируются различными трансферазами.
Образующиеся в процессе биотрансформации более полярные (гидрофильные) соединения лучше растворяются в воде и легче выводятся из организма почками.
Выведение лекарственных средств и продуктов их биотрансформацииЭкскреция лекарственных средств и продуктов их метаболизма осуществляется разными путями: почками, печенью, желудочно-кишечным трактом, легкими, железами внешней секреции (грудными, потовыми, слюнными и др.).
Основное место в экскреции занимают почки и печень. Выведение лекарственных средств через почки зависит от трех основных процессов: клубочковой фильтрации, канальцевой секреции и реабсорбции. В почках фильтруются низкомолекулярные вещества не связанные с белками. Жирорастворимые вещества легче фильтруются, однако затем подвергаются обратной реабсорбции (лекарства - слабые кислоты интенсивнее реабсорбируются при кислой реакции мочи, лекарства – слабые основания – при щелочной). Увеличение рН мочи усилит выведение кислых соединений, а снижение рН будет способствовать выведению щелочных соединений. Некоторые лекарственные вещества активно секретируются в просвет почечных канальцев при участии транспортных систем (например, сульфаниламидные средства, пенициллин и др.). При почечной недостаточность экскреция веществ снижается, что ведет к их кумуляции и развитию токсических эффектов.
Экскреция лекарств с желчью может происходить путем фильтрации и активной секреции. Некоторые лекарственные средства, выделяемые с желчью, не только удаляются с экскрементами, но и частично всасываться обратно, а затем вновь выделяются в кишечник и т.д. (возникает так назы
