Лекция № 18т. Асептики и стерильность.
Асептические условия производства лекарственных препаратов – это комплекс технологических и гигиенических мероприятий обеспечивающих защиту продукта от попадания в него микроорганизмов на всех этапах технологического процесса.
Асептические условия необходимы при изготовлении термолабильных препаратов, а также малоустойчивых систем – эмульсий, взвесей, коллоидных растворов, т.е. препаратов, не подвергаемых стерилизации.
Однако не меньшую роль играют соблюдение правил асептики при приготовлении лекарственных препаратов выдерживающих термическую стерилизацию, т.к. этот метод стерилизации не освобождает продукт от погибших микроорганизмов и их токсинов, что может привести к пирогенной реакции при инъекции такого препарата.
Загрязнения парентеральных препаратов делят на три типа: химические, микробные и механические. Два последних типа загрязнения тесно связаны между собой: часто одинаковы их источники, аналогичны и методы борьбы с этими загрязнениями. Например, находящиеся в воздухе производственных помещений микроорганизмы всегда адсорбированы на твердых частицах или включены в капли жидкостей. Поэтому фильтрация всех взвешенных в воздухе частиц избавляет его и от микроорганизмов.
Источники загрязнений инъекционных растворов.
Источники химических загрязнений служат сырье, вспомогательные материалы. В синтетических препаратах возможно присутствие реагентов или промежуточных препаратов, из мембранных фильтров могут выливаться ПАВ. Наиболее опасны химические загрязнения, обладающие биологической активностью или токсичностью.
Источники микробных и механических загрязнений одни и те же:
- некачественная фильтрация;
- технологическое оборудование, особенно его трущиеся детали;
- окружающий воздух;
- персонал;
- некачественно подготовленные ампулы.
Из этих источников в продукт могут попасть микроорганизмы, частички металла, ржавчины, стекла, древесные резины, п/м, угля, золы, крахмала, талька, волокна, асбеста.
На всех твердых частицах могут быть адсорбированы микроорганизмами. Все введенные в замкнутую систему кровообращения частицы в ней остаются. Механические включения могут привести к образованию тромбов, гранулем, аллергических реакций и других патологических явлений. Особенно опасен асбест, т.к. содержащийся в нем хризотил может быть причиной злокачественных новообразований. Это послужило основанием для запрета на использование асбеста в производстве инъекционных препаратов. Волокна целлюлозы и частичек п/м, введенных внутривенно, являющийся причиной гранулем и микротромбов в легких больных (обнаружено при патологоанатомические исследования больных, получено большое количество внутривенных вливаний.).
Требования, предъявляемые к инъекционным растворам.
Основные требования, предъявляемые к инъекционным препаратам, являются стерильность, апирогенность и отсутствие механических включений. По требованиям ГФ ХI – «должны отсутствовать механические примеси». Требования др. стран ограниченное количество невидимых невооруженным глазом частиц, поскольку в этих странах существуют приборы, позволяющие контролировать такие частицы.
Стерильность – полное отсутствие живых микроорганизмов и их спор.
Пирогенны – продукты жизнедеятельности и распада микроорганизмов, погибшие микробные клетки. По химическому составу это ВМС липополисахаридной природы с М.м. до 8 ·106. При введении раствора, содержащего пирогенны отличается повышенной температурой тела, а иногда и падение артериального давления, озноб, рвота, понос. Это термолабильность вещества, которое разрушается при температуре 250ºС в течение 30 минут. В производстве инъекционных препаратов от пирогеннов освобождаются различными физико-химическими методами – путем пропускания раствора через колонки с активированным углем, целлюлозой, мембранные ультрафильтры.
Обеспечение асептических условий производства инъекционных препаратов.
Здесь необходимо выделить несколько ключевых моментов: помещение, персонал, сырье, оборудование и чистота тары.
Производственное помещение – инъекционные препараты приготавливают в специальных, только для этих целей предназначенном помещении. Устройство этих помещений должно быть подчиненно главной цели – сведению к минимальной возможности загрязнений продукта, т.е. минимум мест скопления пыли, подача воздуха, контролируемой чистоты, поддерживание повышенного давления. При необходимости в помещении поддерживают определенную температуру и влажность. Такие помещения называют «чистыми». По отечественным стандартам в «чистых помещениях» подпор воздуха должно быть 4 мм рт. ст. t = 23 ± 2ºС, относительная W = 30 – 40%. При W > 50% начинается коррозия металлических деталей, т.к. гигроскопические частицы на поверхности поглощают из воздуха столько влаги, что становятся инициаторами коррозии. При низкой относительной W на диэлектрических металлах может накапливаться статическое электричество, а следовательно, удерживают частицы пыли.
Рекомендуемое расположение «чистого помещения» в середине здания, без контакта с наружными стенами. Вход в помещения целесообразно оборудовать воздушным шлюзом, в который сдувается пыль с одежды и обуви персонала.
Стены, пол, потолок должен быть гладким, л/очищ., а сопряжение стен между собой и стен с полом выполненные с закруглением R 300 мм. Такое очертание свода уменьшит мертвое пространство и исключит возможность накопления пыли, а также застой воздуха. Следует избегать выступов и ниш. Стены «чистых помещений» покрыты полированным металлов (Аl, нержавеющая сталь), п/м или эпоксидными эмалями. Хорошо зарекомендовали себя перегородки фирмы «Glatt» из полистирольной пены с облицованным аподиров. Аl.
Фирма «Sterile» с успехом применяются перегородки из обычной кладки с приклеенным к стенам и полу поливиниловым покрытием, который сваривают, горячим способом. В качестве покрытия для пола – поливинилхлород, эпоксидные и полиуретановые смолы. Однако они обладают невысокой стойкостью к царапанью. Лучшие на сегодняшний день – покрытие пола керамической плиткой. За рубежом – виниловый листовой материал с включенным в него керамическими плитками 25 * 25 мм. При укладке покрытие нагревают, п/м заполняет швы между плитками и образуют монолитные покрытия. Такие полы обладают высокой стойкостью.
Стулья, столы в «чистом помещении» – из п/м и металлические ножки круглого сечения.
Уборка помещения – одно из важных мероприятий, по обеспечению чистоты. Цель уборки – сведение к минимальной механической и микробной загрязненности. Полностью уничтожить все микроорганизмы невозможно. Однако при тщательной и регулярной уборке реально достижение 2 класса чистоты, содержание микроорганизмов снижено на 40 – 60%. Остаются обычно непатогенные микроорганизмы, однако и их необходимо уничтожить, поскольку они инактивируют лекарственное вещество.
При выборе дезинфицирующего вещества необходимо учитывать не только его бактерицидные свойства, но и возможную токсичность для человека. Использую самые разнообразные дезинфицирующие средства: 2 – 6% перекись водорода, с моющими средствами сульфанол или «Прогресс», пары формальдегид, йодоформ.
Однако продолжительное использование к – л дезинфицирующего средства приводит к образованию устойчивости штаммов. Поэтому рекомендуется дезинфицирующее средство менять каждые 14 дней.
Воздух производственных помещений – наиболее значительный потенциальный источник загрязнения лекарств, поэтому его очистка является одним из ключевых вопросов технологической гигиены. Уровень чистоты воздуха, находится в помещениях, определенный класс чистоты (см. 1 и 2 лекции). Воздух подвергают контролю на участке розлива, участке охлаждения в туннеле, на накопительной смоле, рядом с оператором. 1 раз в квартал выполняют микробиологическое обследование асептической установкой для розлива: в 10000 ампул расфасовывают питательную среду и через 14 дней проверяют содержание ампул.
Обеспечение производственного помещения чистым воздухом. Эта проблема решается за счет использования систем вентиляции с ламинарным потоком по всей площади помещения. В помещения нагнетают через отдельно расположенные в потолке диффузоры тщательно отфильтрованный и кондиционированный воздух, удаляя его через обратные воздуховоды, расположенные у пола по периметру комнаты. Помещения с ламинарными потоками – это такие помещения в которых воздух подается по направлению к рабочей зоне через фильтры, занимающие всю стену или потолок, и удаляется через поверхность, противоположную входу воздуха. Ламинарный воздушный поток (ЛВП) определяется поток, в который вся масса воздуха в ограниченном объеме движется с одинаковым объемом вдоль параллельно линий потока.
Средняя скорость ЛВП 27,5 м/мин (0,45 м/сек). Различают вертикальные и горизонтальные ЛВП. Ламинарный поток уносит из комнаты все взвешенные в воздухе частицы, поступающие от любых источников (персонал, оборудование и др.). Для обеспечения требуемой чистоты воздуха в системах ВЛП и ГЛП применяются высокоэффективные фильтры типа НЕРА (Нigh efficiency particulate), в качестве фильтровального материала – стекловолокно. Фирма «НЕРА» задерживает механические и биологические частицы размером 0,3 мкм с эффективностью 95 – 99%, а абсолютные – частицы от 0,1 мкм с эффективностью 99,999%. В отечественной промышленности для окончательной очистки применяются ф. «ЛАИК».
Персонал . Оснащение производства ламинарными потоками и подача в помещение чистого и стерильного воздуха еще не решение проблемы «чистого помещения», т.к. работая в помещении персонал также является активным источником загрязнения. Поэтому желательно, чтобы в «чистом помещении» во время работы находилось минимальное количество людей.
В течение 1 минуты человек, не двигаясь, выделяет 100 тысяч частиц. Эта цифра возрастает до 10 млн. во время интенсивной работы. Среднее количество микроорганизмов, выделяемые человеком за 1 минуту достигает 1500 – 3000.
Поэтому защита лекарственных препаратов от загрязняемых источников, которыми является человек одна из основных проблем технологической гигиены.
Решается она благодаря личной гигиены сотрудников и применения технологической одежды. Персонал перед работой в асептических условиях проходит специальную подготовку и обучение – лекции, показ слайдов, практические занятия.
Подготовка к работе начинается с мытья рук. Обычно, руки моют мылом и щеткой с последовательным ополаскиванием водой. Затем руки дезинфицируют (спирт или спиртовые растворы дезинфицирующих средств). Люди с заболеваниями кожи или дыхательных путей, а также с повышенной потливостью и сухостью кожи к работе в асептических условиях не допускаются. Руки персонала после дезинфекции должны быть стерильными. Сушка рук – не теплым воздухом, а путем вытирания бумажными салфетками.
Важным вопросом является расположение помещения для подготовки персонала.
Схема движения персонала к «чистому помещению».
     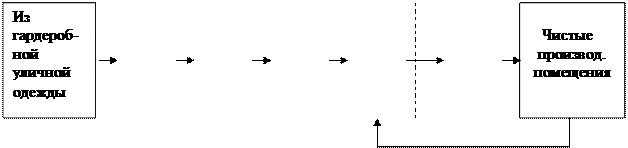 |
В гардеробной А надевается спецодежда, в умывальной А тщательно моют руки, в гардеробной Б надевается стерильная одежда, в умывальне Б дезинфицирую руки.
Технологическая одежда – максимально защищенный продукт от частиц, выделяемых человеком. Комплект технологической одежды – комбинезон прилегающего силуэта без карманов и ремней, головной убор, бахилы и резиновые перчатки. В одежде минимум швов, края заправлены внутрь. Ткань – минимум ворсоотделение, воздухопроницаемый, пыленепроницаемый, не накапливает статистическое электричество. Из полиэфирных, полипропиленовых и полиалкидных волокон. Отечественная - смесь лавсана с хлопком. Перчатки – хирургические, предварительно обработанные мылом, затем раствором силиконовой эмульсии (вместо талька) и стерилизации в автоклаве. Одежду меняют при каждом входе, защитную маску каждые 2 часа.
Сырье. Источником микробной загрязненности может быть и сырье. Стерилизованное фильтрование освобождает раствор от микроорганизмов, однако, эффективность фильтрования зависит от чистоты исходного раствора. Больше значение имеет температура хранения сырья. Так, при колебаниях температуры сухого сырья с сод. вл > 5% на герметичность упаковки образующей конденсат, который способен быстро размножать микроорганизмы.
Наиболее важное сырье – вода ( в следующей лекции).
Оборудование ( будет рассмотрено в следующей лекции)
Стерилизация – имеет большое значение при создании условий асептики. ГФ ХI: Стерилизация – процесс умерщвления в объекте или удалении из него микроорганизмов всех видов, находящихся на всех стадиях развития.
Следующие методы стерилизации:
1. Термические – паровой и воздушный;
2. Химические – газовый и различными растворами;
3. Фильтрованием;
4. Радиационный.
1.1. Паровой – насыщенным водяным паром при температуре 120ºС (Ризб = 0,2 МПа) рекомендуются для растворов лекарственных веществ. Время стерилизации – от физико – химических свойств препарата, объема раствора ( водные растворы).
 Объем, мл Время, мин
Объем, мл Время, мин
До 100 8
От 100 до 500 12 t = 120ºС
От 500 до 1000 15
Жиры и масла – 2 часа при t = 120ºС
Посуда стеклянная и фарфор. Фильтр материал, спецодежда - 120º - 45' ; 132º - 20'
Оборудование – ГП-400, ГП-280, ГПД-280 (проход) – прямоугольный, ГК-100 (круглый), ВК-вертикальн. круг., ГП-1000, ГП-1700.
1.2. Воздушный – сухим горячим воздухом при 180º или 200ºС. Рекомендуется для стерилизации порошковых веществ (NаСl, оксид Zn, тальк, белая глина).
Масса, г температура, ºС время, мин
До 25 180 30
200 10
от 25 до 100 180 40
200 20
от 100 до 200 180 60
200 30
Стеклянный металл, силикон. рез. фарфор. – при 180º - 60' и t = 160ºС – 2,5часа. Растворы – нельзя.
Оборудование – ШСС-250, ШСС-500 и ШСС-500П, ШСС-100П, ШСС-1000, ВП-10, ГП-20 и ГП-40.
2.1. Газовый – окисью этилена или смесью ОБ (окись этилена + бромистый метил 1:2,5).
Эти вещества являются токсичными. После стерилизации необходимо провентилировать помещение.
2.2. Растворами перекиси водорода и надкислот (надуксусная) 6% Н2О2 t = 18ºС τ = 6ч
t = 50ºС τ =3ч.
Проводят в закрытых емкостях из стекла, п/м или эмали.
3. Фильтрованием – с помощью мембранных и глубинных фильтров для термолабильных веществ. Максимальный Ø пор.
Мембранные фильтры < 0,3мкм. Пред стерилизующим – один или 2 предфильтра с Ø пор > 0,3 мкм.
Керамические и фарфоровые Ø пор – 3 – 4 мкм. Мембранные фильтры «Владипор» из ацетата целлюлозы типа МФА используют для очистки от мелких примесей и микроорганизмов растворов лекарственных веществ. МФА-3 (Ø 0,25 – 0,35 мкм) и МФА (Ø 0,35 – 0,45 мкм).
4. Радиационный – для изделий из п/м, одноразовых шприцев, некоторых лекарственных средств. Проводят на гамма – установках, ускорителях электронов и др. источниках ионизированного излучения.
