Результаты и обсуждение
Возможности инвазивной ультразвуковой диагностики острого панкреатита.
А.В. Мамошин.
Областная клиническая больница, Орел,
ПНИЛ Смоленской государственной медицинской академии "Ультразвуковые исследования и малоинвазивные технологии",
Смоленск, Россия
Введение
В настоящее время определены общие подходы к диагностике и лечению различных форм острого панкреатита (ОП) [6, 7]. Они предполагают комплексную консервативную терапию абортивного панкреатита и отказ от ранних открытых операций при стерильном панкреонекрозе [7, 8, 13]. Наличие гнойно-септических осложнений панкреонекроза традиционно является показанием к хирургическому лечению, однако выбор метода (открытое хирургическое вмешательство, лучевая диапевтика, эндоскопическое пособие), а также вопрос о целесообразности хирургической санации стерильного панкреонекроза остается дискутабельным [6,13]. Это обусловлено разнообразием клинико-морфологических форм деструктивного панкреатита и разногласием в дифференциации на "стерильную" и "инфицированную" формы [7-9], что связано с тем фактом, что зачастую их ведущие клинические и лабораторные проявления схожи, а традиционно используемые методы инструментальной диагностики не всегда позволяют достоверно оценить факт развития инфекции в зонах некротического поражения поджелудочной железы (ПЖ) и забрюшинной клетчатки. На современном уровне определение этапов развития патологического процесса, раннее выявление асептических и септических форм, достоверное и точное подтверждение факта инфицирования достигается лишь на основании микроскопического и микробиологического исследования материала, полученного во время диагностической пункции под контролем ультразвуковой томографии (УЗТ) [8, 12, 14, 15].
На основании имеющихся сведений в отечественной и зарубежной литературе, актуальным представляется вопрос о своевременном выявлении инфицированного панкреонекроза и об аргументированном определении показаний к использованию дренажных и других малоинвазивных хирургических методик на различных стадиях развития заболевания [7].
Материалы и методы
На базе хирургического отделения ОГУЗ "Орловская областная клиническая больница" с 2003 по 2005 гг. обследовано 136 больных с различными формами острого панкреатита. Мужчин было 110 (80,9 %), женщин - 26 (19,1 %). Возраст больных варьировал от 19 до 74 лет (табл. 1).
Таблица 1. Количество больных по формам острого панкреатита в зависимости от пола и возраста.
|
Всем больным проведено комплексное клинико-лабораторное и инструментальное исследование. Лучевые методы диагностики включали рентгенографию грудной клетки и брюшной полости, ультразвуковое исследование брюшной полости в режиме серой шкалы, цветового допплеровского картирования и энергетического допплера, пошаговую компьютерную томографию (КТ) [1]. Для описания диффузных и очаговых поражений поджелудочной железы были использованы стандартизированные ультразвуковые критерии [2]. КТ в основном выполнялась больным с гнойными осложнениями перед планируемыми лечебными малоинвазивными манипуляциями для уточнения распространенности патологического процесса при формировании абсцессов, флегмон, псевдокист поджелудочной железы, а также получения информации о состоянии парапанкреатической и забрюшинной клетчатки. Лапароскопия с диагностической и лечебной целью выполнялась у больных на ранних стадиях заболевания при наличии признаков ферментативного панкреатита.
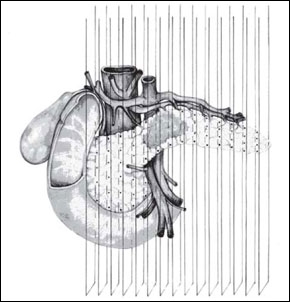
С целью повышения диагностической точности выявления зон некроза 49 пациентам (38 мужчин и 11 женщин) в возрасте от 22 до 74 лет с различными формами острого панкреатита выполнено ультразвуковое исследование в режиме цветного допплеровского картирования и энергетического допплера на современном ультразвуковом аппарате. Производилось исследование гемодинамики панкреатической области со сравнительной оценкой количества допплеровских сигналов в толще железы и на ее поверхности, определением абсолютных и относительных показателей гемодинамики. При этом поджелудочную железу мысленно разделяли линиями на одинаковые по площади сегменты (патент РФ N 2004136421 (039613) от 14.12.04 г.) (рис. 1). Подобное разделение обосновано оптимальным взаимоотношением топографической анатомии поджелудочной железы, возможностью максимальной визуализации всех допплеровских ультразвуковых критериев на поверхности и в самой паренхиме железы с последующей прицельной пункцией сегмента под контролем УЗТ. Уменьшение количества допплеровских сигналов, получаемых от сосудов в паренхиме и на поверхности поджелудочной железы, в сегменте более чем на 50 % от количества сигналов в других сегментах железы, служило маркером некроза и основанием для проведения диагностической пункции именно в этом сегменте.
|
Всем больным были выполнены различные по объему малоинвазивные манипуляции под контролем УЗТ [2, 4, 5]. В целях морфологической и бактериологической верификации диагноза применялись мультифокальные диагностические пункционно-аспирационные биопсии (ПАБ) под УЗ-контролем [15]. Программа проведения биопсии была мультифокальной: забор производили из 4-х точек не менее двух отделов поджелудочной железы и зоны сальниковой сумки иглой типа Chiba и Angiomed G 19.20.21. У больных с осложненным течением острого панкреатита, кроме того, осуществляли диапевтические и лечебные малоинвазивные манипуляции под контролем УЗТ (табл. 2). Малокалиберное дренирование осуществляли одноразовыми пункционными нефростомическими дренажными наборами по двухмоментной методике Сельдингера с установкой дренажа с памятью формы типа "pig tail". При панкреатогенных абсцессах операционный доступ осуществляли с помощью телескопического дилатационного набора бужей от N 9 Fr до N 34 Fr.
Таблица 2. Малоинвазивные манипуляции под УЗИ-контролем у больных с острым панкреатитом.
|
Во всех случаях проводилось бактериологическое и цитологическое изучение материала, полученного при малоинвазивных манипуляциях, с последующим сопоставлением с результатами ультразвукового исследования. Статистический анализ проводили с помощью стандартного набора функций программы "Microsoft Excel XP" на персональном компьютере.
Результаты и обсуждение
Ультразвуковая томография является быстрым и неинвазивным высокоинформативным методом прямой диагностики при остром панкреатите [3, 11]. Мы наблюдали ряд эхографических вариантов течения острого панкреатита.
Отечная форма острого панкреатита характеризовалась увеличением размеров пропорционально степени отека, ровностью, четкостью контуров, эхогенность железы снижалась неравномерно в различных участках. В большинстве случаев эхоструктура была однородной, с сохраненной структурой стромальных элементов ткани железы. В случаях скопления жидкости в сальниковой сумке наблюдалось увеличение расстояния между задней стенкой желудка и передней поверхностью поджелудочной железы в виде эхонегативной полоски различной толщины.
При некротической форме острого панкреатита в зависимости от объема поражения наблюдалось увеличение различных отделов поджелудочной железы. Форма железы изменялась при выраженных повреждениях локального характера, контуры становились неровными, узурированными, при развитии значительных изменений в окружающих тканях визуализировались неотчетливо. Эхогенность паренхимы уменьшалась и на этом фоне определялась выраженная неоднородность акустической структуры с хаотическим чередованием крупных(5-7 мм) участков повышенной и пониженной эхогенности. Протоковая система визуализировалась неудовлетворительно. Жидкость в сальниковой сумке определялась в виде эхонегативного образования в различных отделах сумки.
При инфильтративно-некротической форме данные УЗТ были представлены панкреатогенным инфильтратом в виде объемного образования неправильной формы, с нечеткими неровными контурами, повышенной эхогенности, имеющим неоднородную структуру, расположенным чаще в проекции большого сальника и поперечно-ободочной кишки. Размеры инфильтрата варьировали от 5 до 15-20 см. При распространении инфильтрата по забрюшинному пространству, протяженность массивных поражений определялась значительно ниже уровня расположения поджелудочной железы и составляла от 10 до 20 см и более. Окружающие сосудистые структуры визуализировались с трудом.
При асептической форме эхографически у всех больных контуры поджелудочной железы были нечеткие, все отделы увеличены. Для больных этой группы были характерны: неоднородность внутренней структуры железы, различная ее эхогенность, при неизменной звукопроводимости. Сосудистые структуры и протоковая система поджелудочной железы в большинстве случаев не определялись. На этом фоне имелись патологические очаги в виде анэхогенных или гипоэхогенных образований с четкими или нечеткими, чаще неровными контурами, неправильной формы, нередко с неоднородной структурой и толщиной стенок 0,2-0,4 см.
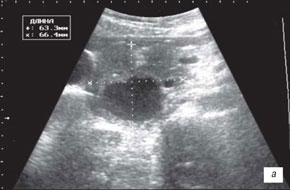
Гнойное расплавление тканей панкреатического инфильтрата сопровождалось появлением в его структуре большого количества мелких эхонегативных неправильно расположенных структур с нечеткими контурами. При динамическом наблюдении отмечалось их слияние с исходом в более крупные включения неоднородной плотности. В процессе формирования гнойника отмечалось увеличение инфильтрата с появлением по периферии эхонегативного ободка за счет скопления жидкости в сальниковой сумке. Распространение процесса на окружающие ткани сопровождалось потерей четкости визуализации их структуры, а также нечеткостью контуров сосудов (рис. 2).
|
При абсцессах брюшной полости и забрюшинного пространства выявлялся единичный очаг неправильной формы, пониженной эхогенности. Внутренняя структура гнойника была неоднородной с единичными равномерно или беспорядочно рассеянными мелкими эхопозитивными включениями. Позади очага имелась полоса отражений повышенной интенсивности. Отмечалось понижение эхогенности в отделах поджелудочной железы, прилежащих к патологическому очагу.
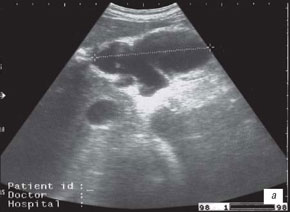
При формировании кистозных образований размеры поджелудочной железы были умеренно увеличенными или нормальными. В паренхиме определялось кистозное образование с однородной гипоэхогенной структурой. При визуализации панкреатический проток был извитым. Паренхима железы, окружающая кисту, имела выражено неоднородную структуру. Оттеснение полых органов - желудка, двенадцатиперстной кишки с признаками гастро. и дуоденостаза наблюдалось у половины пациентов. Эхографически нагноение кисты характеризовалось появлением неоднородности ее содержимого. На однородном эхонегативном фоне наблюдались более плотные структуры, находящиеся во взвешенном состоянии и напоминающие хлопья. Наряду с этим отмечалось утолщение капсулы, разрыхление ее по внутреннему краю. Одновременно развивался реактивный процесс в окружающих тканях (рис. 3).
|
При обострении хронического рецидивирующего панкреатита встречались всевозможные варианты изменения эхографической картины, которые в целом сводились либо к диффузному, либо к локальному распространению острого воспалительного процесса. Объем поджелудочной железы был увеличен, преимущественно за счет головки, реже хвоста. Нечеткая дифференциация контуров органа наблюдалась при выраженном обострении панкреатита.
Учитывая недостаточную диагностическую точность выявления зон некроза в режиме серошкального сканирования, для оценки состояния кровотока в панкреатической области и уточнения локализации зоны деструкции 49 (36 %) больным выполнено УЗИ в режиме цветного допплеровского картирования и энергетического допплера.
При интерстициально-отечной форме острого панкреатита отмечалось усиление васкуляризации паренхимы поджелудочной железы, выражающееся в значительном увеличении количества цветовых сигналов в отдельном срезе паренхимы с той или иной степенью выраженности во всех отделах железы. По мере усиления отека паренхимы отмечалось повышение индекса резистенстности и пульсационного индекса в паренхиматозных артериях свыше 0,86 и 2,15, соответственно. Однако при наличии интенсивного отека ткани поджелудочной железы наблюдалось снижение паренхиматозного кровотока с сохранением кровотока эфферентных сосудов. При некротической форме острого панкреатита наблюдалась деформация паренхиматозного сосудистого рисунка в зоне выраженного воспаления, появление артериовенозного шунтирования в паренхиме железы. При прогрессировании патологического процесса отмечалось постепенное снижение значений линейных показателей и индексов со стороны интрапанкреатических сосудов. В реактивную фазу заболевания линейная скорость кровотока не определялась в интрапанкреатических сосудах и снижалась в сосудах, окружающих железу. Изменения индекса резистентности и пульсационного индекса плохо регистрировались со стороны окружающих поджелудочную железу сосудистых структур и не регистрировались интрапаренхиматозно. При сравнительной оценке количества допплеровских сигналов в толще железы и на ее поверхности для некротического расплавления тканей поджелудочной железы характерно снижение или исчезновение гемодинамики в этой зоне. При развитии гнойно-некротических осложнений абсолютные и относительные показатели гемодинамики определялись только со стороны сосудов, окружающих железу. Допплерографическая картина псевдокисты поджелудочной железы характеризовалась визуализацией аваскулярной гипоэхогенной зоны с деформацией мелких сосудов по периферии очага. В окружающих сосудистых структурах имело место повышение показателей линейного кровотока и индексов, показатели со стороны интрапаренхиматозных сосудов определялись нечетко. Обострение хронической рецидивирующей формы характеризовалось снижением линейной скорости кровотока как внутри железы, так и в окружающих сосудистых структурах, тенденцией к увеличению индекса резистентности и пульсаторного индекса в окружающих сосудах.
Чувствительность, специфичность и диагностическая эффективность допплерографического исследования составила соответственно 85,47, 90,4 и 89,6 %.
Следующим этапом диагностики у всех больных было проведение диагностической мультифокальной пункционно-аспирационной биопсии. Последняя проводилась с целью ранней микробиологической и морфологической верификации природы очагов, диффузных изменений и осуществлялась по диагностическим пункционным схемам [2].
При статистической обработке результатов микробиологических и цитологических заключений выявлена частая встречаемость признаков умеренного количества элементов воспаления и большого количества элементов крови при отечно-интерстициальной форме острого панкреатита. При некротической форме в мазке-аспирате определялись элементы крови и воспаления в большом количестве, скопление некротических масс в умеренном количестве. Инфильтративно-некротическая форма острого панкреатита характеризовалась наличием большого количества некротических масс и элементов воспаления. В мазке-отпечатке аспирата гнойно-некротической формы наблюдались преимущественно некротические массы. Аспират, полученный из полости абсцессов, содержал измененные клеточные элементы крови, элементы некротических масс и воспаления. Обострение хронической рецидивирующей формы панкреатита характеризовалось присутствием в мазке-аспирате элементов воспаления и низкопризматического эпителия со слабо выраженной степенью пролиферации. Цитологическую картину псевдокист поджелудочной железы составляли элементы крови, воспаления и кистозной полости.
Чувствительность, специфичность и диагностическая эффективность цитологического исследования в работе составила соответственно 87,7, 95,4 и 91,6 %.
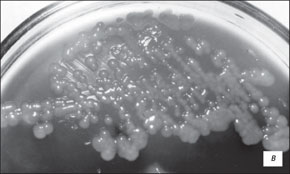
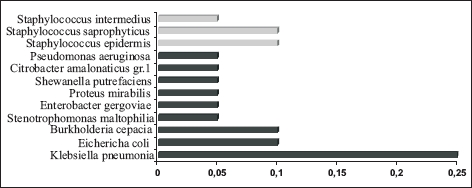
У 96 человек бактериологический посев аспирата был отрицательным. У 40 пациентов результаты микробиологического исследования оказались положительными: в 75 % случаев (рис. 4) бактериальный флора была представлена условно-патогенными энтеробактериями грамотрицательного спектра, частота инфицирования грамположительными возбудителями составила 25 %.
|
Чувствительность, специфичность и диагностическая эффективность микробиологического исследования, по нашим данным, составила соответственно 87,7, 94,3 и 90,7 %.
Диагностическая эффективность УЗТ с проведением малоинвазивных манипуляций в дифференциальной диагностике различных морфологических форм острого панкреатита представлена в табл. 3. При этом специфичность неизменна, так как малоинвазивные манипуляции под контролем УЗТ являются этапом уточняющей диагностики.
Таблица 3. Диагностическая эффективность УЗТ при различных формах неосложненного и осложненного острого деструктивного панкреатита (МИМ - малоинвазивные манипуляции).
|
Основой лечебных малоинвазивных манипуляций при осложненном течении острого панкреатита являлись комбинации пункционного лечения (диапевтические) и установка дренажей (лечебные). Малоинвазивные манипуляции проводились в определенной последовательности: в виде сочетания пункционных игл и дренажей различного диаметра, типа, а также кратности проведения пункций (табл. 4). Лечебные программы основывались на результатах органолептического и аналитического исследования материала.
Таблица 4. Программа диагностических пункций при различных формах острого панкреатита.
|
Всего выполнено 64 диапевтических вмешательства с лечебной целью. Серии пункционных вмешательств применяли при псевдокистах размером не более 5 см и объемом до 40 мл. Целесообразность санационного пункционного вмешательства при псевдокистах обусловлена наличием неосложненной "острой" кисты небольших размеров, а также в ряде случаев при осложненном течении псевдокисты с отсутствием безопасного доступа в полость кисты для проведения дренажа. Невысокая эффективность пункционного лечения преимущественно при сформированных псевдокистах. Во всех остальных случаях нами проведены различные варианты перкутанных дренирований очаговых изменений поджелудочной железы. Всего выполнено 37 дренирований. Установка дренажей N 8 - 12 Fr проводилась по методике Сельдингера. Перкутанное дренирование с использованием дренажей с памятью формы N 8 - 12 Fr проведено у 7 больных с инфицированными псевдокистами, у 4 из них применялась установка двух дренажей в верхнем и нижнем полюсе кисты с активной аспирацией содержимого. Телескопическое герметичное бужирование первичного пункционного канала до калибра используемой дренажной трубки (8-11 мм) у больных с панкреатогенным абсцессом выполнено в 7 наблюдениях.
В группе больных с псевдокистами поджелудочной железы наиболее эффективны были малоинвазивные манипуляции с установкой дренажей (45,4 %). Полный лечебный эффект у больных с абсцессами брюшной полости достигал 93,2 %. При оментобурситах наиболее эффективным оказалось дренирование очагов (35,9 %). Эффективность серии пункций, сочетания пункций и дренирования, установки дренажей под УЗ-контролем составила 18,7, 26,5 и 35,9 % соответственно.
Выводы
Острый панкреатит в зависимости от фазы развития патологического процесса имеет полиморфную эхографическую картину. Диагностическая точность неинвазивной УЗТ в верификации стадии развития острого деструктивного панкреатита и характера его осложнений не превышает 86 %, что определяет необходимость выполнения пункционно-аспирационной биопсии.
Предложенный способ выявления зон некроза с помощью оценки кровотока панкреатической области в режиме цветного допплеровского картирования, основанный на сравнительной оценке количества допплеровских сигналов в толще железы и на ее поверхности, служит основным критерием обоснования выбора зоны в поджелудочной железе для забора тканевого материала при проведении тонкоигольной биопсии. Снижение допплеровских сигналов на 50 % служит четким маркером некроза, что обосновано наличием деструктивного процесса в поджелудочной железе.
При подозрении на деструктивную форму острого панкреатита необходимо проведение диагностической тонкоигольной пункционно-аспирационной биопсии с микробиологическим и цитологическим исследованием аспирата. Результаты пункционно-аспирационной биопсии позволяют дифференцированно подходить к использованию диапевтических манипуляций под контролем УЗТ и обосновывать лечебную тактику при различных формах панкреатита.
Диагностическая эффективность традиционного ультразвукового исследования в распознавании различных форм острого панкреатита повышается при использовании диагностической тонкоигольной пункции.
Литература
- Брюховецкий Ю.А., Митьков В.В., Кондратова Г.М. Цветовая допплерография и энергетический допплер при ультразвуковых исследованиях поджелудочной железы // Клиническая физиология. Диагностика - новые методы / Под ред. Сандрикова В.А. - М.: Аир-Арт, 1998. - С. 177.179.
- Борсуков А.В., Лемешко З.А., Сергеев И.Е., Момджян Б.К. Малоинвазивные вмешательства под ультразвуковым контролем в клинике внутренних болезней/ Под. общ. ред. Харченко В.П. - Смоленск, 2005. - 191 с.
- Дубров Э.Я., Алексеечкина О.А. Ультразвуковая дифференциальная диагностика различных форм острого панкреатита // Визуализация в клинике. - 1997. - N 10. - С. 32.37.
- Кунцевич Г.И., Кокова Н.И., Белолапотко Е.А. Возможности дуплексного сканирования для оценки кровотока в артериях и венах брюшной полости // Визуализация в клинике. - 1995.- N 6. - С. 33.38.
- Лотов А.Н. Малоинвазивная хирургия поджелудочной железы // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. - 2000. - N2. - С. 80.83.
- Нестеренко Ю.А., Лаптев В.В., Михайлусов С.В. Диагностика и лечение деструктивного панкреатита. - М.: ООО "Бином.Пресс". - 2004. - 304 с.
- Охотников О.И., Григорьев С.Н., Яковлева М.В. Эхо-семиотика деструктивного панкреатита // Актуальные вопросы хирургической гастроентерологии. - Курск, 2003. - С. 30.32.
- Савельев В.С., Филимонов М.И., Гельфанд Б.Р. и др. Панкреонекроз: актуальные вопросы классификации, диагностики и лечения (результаты анкетирования хирургических клиник Российской Федерации) // CONSILIUM-MEDICUM - 2000. - Том 2- N 7.-С. 34.39.
- Bradley E.L.III. A clinicallly based classification system for acute pancreatitis. Atlanta, Ga, (September 11.13). - 1992. - P. 586.590.
- Nghiem D.D., Ludrosky L., Young J.C. Evaluation of pancreatic circulation by duplex color Doppler flow sonography // Transplant Proc. - 1994.- Vol.26. - N 2. - P. 466.469.
- Pandey I., Grbic R., Kovacevic N. Ultrasonography in staging the severity of acute pancreatitis // EUROSON`96 (abstr.) in Eur. J. Ultrasound. - 1996. - Vol. 4. - N 1. - P.45.
- Paye F., Rotman N., Radier C. et al. Percutaneous aspiration for bacteriological studies in patients with necrotizing pancreatitis // Br. J. Surg. - 1998.- Vol. 85, N6. - P. 755.759.
- Rau B., Uhl W., Buchler M.W., Beger H.G. Surgical treatment of infected pancreatic necrosis // World J. Surg. - 1997. - Vol. 21. - P. 155.161.
- Rau B., Pralle U., Mojer J.M., Beger H.C. Role of ultrasonographically guided fine needle aspiration cytology in diagnosis of infected pancreatic necrosis // Brit. J. Surg. - 1998. - Vol. 85. - P. 179.184.
- Winsberg F, Mitty H.A., Shapiro R.S. et al. Use of an accoustic transponder for US visualization of biopsy needles // Radiology. - 1991. - Vol. 180. - P. 877.878.
Источник: http://www.medison.ru