Классификация рака кожи
Злокачественные опухоли кожи
Злокачественные опухоли кожи – это заболевания, при которых злокачественные клетки развиваются в коже.
Среди злокачественных опухолей кожи рак кожи составляет 90% всех ЗНО. Заболеваемость раком кожи в России – 40 человек на 100 тыс. населения (в США – 233). В структуре онкологической заболеваемости рак кожи занимает 2 место среди женщин и 3-е место среди мужчин.
ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ КОЖИ
Среди множества воспалительных и доброкачественных кожных болезней существует несколько, которые относят к так называемым предраковым заболеваниям (предракам). Это связано с тем, что в процессе своего развития они с большей или меньшей вероятностью могут привести к раку кожи.
Следует различать так называемые облигатные предраки кожи (то есть состояния, очень часто или почти всегда переходящие в рак), (болезнь Боуэна, пигментная ксеродерма, болезнь Педжета, эритроплазия Кейра) и значительно чаще встречающиеся факультативные (нечасто переходящие в рак) предраки (кераопреканцерозы, поражения кожи с незаживающими язвами, свищами, рубцами, трофическими расстройствами, связанными с различными физическими и химическими воздействиями).
На фоне факультативных предраковых процессов рак кожи развивается примерно в десяти процентах случаев при кератоакантомах, старческих кератозах, старческих атрофиях кожи, кожном роге, в шести процентах наблюдений рак развивается при поражении кожи лучами рентгена и радием, мышьяком и другими химическими агрессивными веществами, туберкулезом, сифилисом. В пяти – шести процентах случаев рак развивается из обширных послеожоговых рубцов, длительно незаживающих трофических язв, остеомиелитических свищей (то есть внутрикостных воспалительных ходов) и в 2 – 4% случаев у больных системной красной волчанкой – это заболевание соединительной ткани, иммунного характера.
Болезнь Боуэна (дискератоз)
Это весьма редкое заболевание, но все же встречается в нашей жизни. Оно может возникать на любых участках кожного покрова и слизистых оболочек. Встречается в возрасте двадцати – восьмидесяти лет, причем одинаково часто как у мужчин, так и у женщин. Представляет собой единичные или множественные бляшки коричнево-красного цвета с неправильными очертаниями. Поверхность бляшек покрыта чешуйками и корками, после снятия, которых видна гранулирующая (то есть покрытая тканевыми разрастаниями) поверхность. Различают бородавчатый и экзематозный типы болезни. Заболевание протекает медленно, годами, но всегда заканчивается развитием инвазивнго (то есть прорастающего в соседние с кожей слои) рака.
Лечение. Для этого вида опухоли используется хирургический вид или электрохирургический вид лечения. Но в некоторых случаях возможна и лучевая терапия. После удаления опухоли в восьмидесяти процентах случаев рецидивов не возникает.
Пигментная ксеродерма
Эта врожденная хроническая дистрофия кожи с резко повышенной чувствительностью к солнечным лучам. Может встречаться у близких родственников. Выявляется уже в раннем детском возрасте, где-то в районе двух – четырех лет. У ребенка чаще на непокрытых частях кожи (лицо, шея, руки) возникают пятна красного цвета. Кожа на этих участках становиться сухой, шелушащейся. Появляются телеангиэктазии (то есть расширенные мелкие кровеносные сосуды кожи), очаги атрофии (то есть истончение кожи) и гиперкератоза (то есть утолщение кожи). Иногда наблюдаются бородавчатые разрастания на фоне атрофической кожи. Прогноз обычно неблагоприятный.
Лечение. Этого вида опухоли сводится к защите кожи от солнечных лучей, смазыванию пораженных участков индифферентными жирными кремами. При бородавчатых разрастаниях и злокачественном превращении ксеродермы показано хирургическое, электрохирургическое, криохирургическое и лучевое лечение.
Болезнь Педжета
Наиболее часто заболевание поражает околососковые зоны молочных желез. Однако примерно в пятой части случаев опухоль встречается на коже других областей (наружные половые органы, ягодицы, бедра, лобок, промежность, спина, шея, нос, щеки). Очаг поражения четко отграничен, вначале имеет экземоподобный вид, затем возникают эрозии кожи, поверхностные изъязвления, покрывающиеся корками. Зона экзематозного поражения постепенно расширяется. Заболевание иногда сопровождается зудом и жжением. Развивается медленно, но, в конечном счете, приводит к раку. Некоторые онкологи рассматривают болезнь Педжета как рак.
Лечение. Для этого вида опухоли проводится только хирургическое иссечение опухоли, так как другие виды лечения могут быть не достаточно уместны для удаления данного вида опухоли.
Из всех органов человека кожа имеет наибольшую площадь. Она защищает организм от теплового воздействия, солнечных лучей, повреждений и инфекции. Кожа также участвует в регуляции температуры тела и является депо воды, жировой ткани и витамина D. В коже выделяют несколько слоев, однако двумя основными слоями являются эпидермис (поверхностный или внешний слой) и дерма (глубокий или внутренний слой).
Злокачественные опухоли кожи возникают в эпидермисе, содержащем три типа клеток:
- плоские клетки: тонкие, уплощенные клетки, которые составляют поверхностный слой эпидермиса;
- базальные клетки: округлые клетки, расположенные под плоскими клетками;
- меланоциты: находятся в глубокой части эпидермиса, продуцируют меланин (пигмент), который придает коже естественный цвет. При воздействии солнечного света меланоциты усиленно синтезируют пигмент, в результате чего кожа приобретает более темную окраску.
Злокачественные опухоли кожи могут появляться в любой анатомической области, но чаще всего развиваются в зонах, которые подвержены воздействию солнечного света. К этим зонам относятся лицо, шея, кисти рук и руки. Существует несколько различных типов злокачественных опухолей кожи.
В популяции наиболее распространены базально-клеточный и плосколкеточный рак (немеланоцитарные опухоли кожи). Солнечный (актинический) кератоз – заболевание кожи, которое иногда приводит к плоскоклеточному раку.
Немеланоцитарные злокачественные опухоли кожи редко метастазируют. Меланома, являющаяся наиболее редкой злокачественной опухолью кожи, более склонна прорастать в соседние ткани и метастазировать в отдаленные области по сравнению с другими злокачественными опухолями кожи.
Риск развития немеланоцитарных злокачественных опухолей кожи и актинического кератоза зависит от цвета кожи и продолжительности воздействия солнечного света на нее.
Все то, что повышает вероятность возникновения заболевания, является фактором риска. Наличие фактора риска необязательно приводит к развитию заболевания, однако отсутствие фактора риска также не является гарантией защищенности от возникновения данного заболевания. Пациенты, которые относят себя к группе повышенного риска развития патологии, должны проконсультироваться у врача.
К факторам риска развития базально-клеточного и плоскоклеточного рака кожи относят:
- воздействие солнечного света или искусственного света (такого как ультрафиолетовый свет в солярии) в течение длительного времени;
- светлый тип кожи, который имеется у людей со следующими особенностями:
- кожа подвержена солнечным ожогам и развитию лентиго (доброкачественные пигментные пятна, обусловленные скоплением пигмента меланина в базальном слое эпидермиса и хроматофорах дермы, они могут быть врожденными, в т.ч. наследственными, и приобретенными), не склонна к загару или пигментируется очень медленно;
- голубой, зеленый или другой светлый цвет глаз;
- рыжие или белокурые волосы; - актинический кератоз;
- лучевая терапия в анамнезе;
- иммунодефицитные состояния;
- мужской пол.
Факторы риска развития актинического кератоза включают в себя:
- воздействие солнечного света или искусственного света (такого как ультрафиолетовый свет в солярии) в течение длительного времени;
- светлый тип кожи, который имеется у людей со следующими особенностями:
- кожа подвержена солнечным ожогам и развитию лентиго, не склонна к загару или пигментируется очень медленно;
- голубой, зеленый или другой светлый цвет глаз;
- рыжие или белокурые волосы;
Обычно немеланоцитарные опухоли кожи и актинический кератоз проявляются в виде изменений кожи.
Далеко не все изменения кожи являются признаками развития немеланоцитарного рака кожи или актинического кератоза, однако любые изменения кожи являются поводом для обращения к врачу.
К признакам возможного развития немеланоцитарного рака кожи могут относиться:
- наличие длительно незаживающей язвы;
- появление зон кожи, имеющих следующие характеристики:
- небольшие, возвышающиеся над поверхностью кожи, гладкие, блестящие и воскоподобные образования;
- небольшие, возвышающиеся над поверхностью кожи образования, имеющие красный или красновато-бурый цвет;
- плоские, красные или коричневые образования, имеющие неровные контуры и признаки шелушения кожи;
- кровоточащие или покрытые корочкой образования с признаками шелушения;
- плотное образование, имеющее сходство с рубцом.
К признакам, которые могут свидетельствовать в пользу актинического кератоза, относятся:
- бугристое красное, розовое или коричневое, приподнятое над поверхностью кожи образование с признаками шелушения;
- растрескивание или шелушение слизистой нижней губы без признаков улучшения на фоне использования бальзама для губ или вазилинового масла.
Для диагностики немеланоцитарных злокачественных опухолей кожи и актинического кератоза используют специальные тесты или процедуры.
Могут быть выполнены следующие диагностические манипуляции:
- Осмотр кожи.
Врач или медицинская сестра обследуют кожу с целью выявления бугорков или пятен, имеющих патологический цвет, размер, аномальную форму или текстуру. - Биопсия.
Отдельные или все патологические образования иссекаются с поверхности кожи и изучаются патоморфологом под микроскопом с целью исключения наличия в них злокачественных опухолевых клеток. Существует три основных вида биопсии кожных образований:
- Бритвенная биопсия заключается в использовании стерильного бритвенного лезвия для срезания патологического образования.
- Пункционная биопсия заключается в изъятии тканевого цилиндра с патологическим образованием с помощью специального инструмента, называемого дерматомом или трепаном.
- Эксцизионная биопсия заключается в полном удалении опухоли с помощью скальпеля.
Определенные факторы могут влиять на прогноз (вероятность излечения) и тактику лечения.
Прогноз (вероятность выздоровления) в основном зависит от стадии злокачественного опухолевого процесса и типа лечения, используемого для уничтожения опухолевых клеток.
Тактика лечения зависит от следующих особенностей:
- стадия злокачественного опухолевого процесса (степень распространения опухоли в глубокие слои кожи или в другие области тела);
- тип злокачественной опухоли;
- размер и локализация опухоли;
- общее состояние здоровья пациента.
После выявления злокачественной опухоли кожи проводится ряд исследований с целью определения, какие слои кожи поражены опухолью и имеется ли метастазирование в отдаленные области. Процесс определения степени поражения слоев кожи опухолью и выявления отдаленных метастазов называется стадированием. Стадия заболевания устанавливается на основании данных, полученных в ходе стадирования. Стадия заболевания необходима для определения тактики лечения. Для установления стадии немеланоцитарных злокачественных опухолей кожи обычно бывает достаточно провести только биопсию. При плоскоклеточном раке может понадобиться исследование лимфатических узлов для исключения их поражения опухолью.
Злокачественные опухоли могут распространяться по организму тремя путями:
- путем прорастания в здоровые ткани, окружающие опухоль;
- лимфогенным путем, когда опухолевые клетки проникают в лимфатическую систему и разносятся по лимфатическим сосудам в различные области организма;
- гематогенным путем, когда опухолевые клетки проникают в вены и капилляры и распространяются с током крови в различные области организма.
За счет отсоединения опухолевых клеток от первичной (исходной) опухоли и их лимфогенного или гематогенного распространения в отдаленных областях организма могут формироваться дополнительные (вторичные) опухолевые очаги. Данный процесс распространения опухолевых клеток, сопровождающийся формированием вторичных очагов, называется метастазированием. Гистологический тип вторичных (метастатических) опухолей идентичен гистологическому типу первичных опухолей. К примеру, при метастазировании рака молочной железы в кости опухолевые клетки в костях будут идентичными таковым в опухолевом очаге в молочной железе. При этом заболевание будет рассматриваться как рак молочной железы, а не как остеосаркома.
Стадия немеланоцитарных злокачественных опухолей кожи зависит от многих факторов. В частности при определении стадии требуется оценить, имеются ли у онкологического пациента факторы высокого риска.
При немеланоцитарных злокачественных опухолях кожи выделяют следующие особенности, характерные для опухолей высокого риска:
- Толщина опухоли превышает 2 миллиметра.
- Опухоль имеет IV (прорастание в глубокие слои дермы) или V степень инвазии (прорастание в подкожно-жировую клетчатку) по Кларку.
- Отмечается распространение опухоли вдоль нервных волокон.
- Опухолевый очаг развивается в области ушной раковины или губы с вовлечением в процесс волосяных фолликулов.
- Клетки опухоли имеют существенные микроскопические отличия от здоровых клеток.
Немеланоцитарные злокачественные опухоли кожи имеют следующие стадии:
Стадия 0 (карцинома in situ)
Немеланоцитарная злокачественная опухоль кожи в стадии 0 (карцинома in situ). Атипичные клетки определяются в эпидермисе (поверхностный слой кожи).
В стадии 0 атипичные клетки присутствуют в сквамозном слое или базальном слое эпидермиса (эпидермис – самый поверхностный слой кожи). Атипичные клетки могут приобретать особенности, характерные для ракового очага, и распространяться на окружающие нормальные ткани. Рак кожи в стадии 0 также называется раком in situ.
1 – сантиметры (см)
2 – 1 см
3 – 2 см
4 – 4 см
5 – 5 см
Для демонстрации возможных размеров опухоли в качестве иллюстрации использовались горошина, арахис, грецкий орех и лайм.
Стадия I
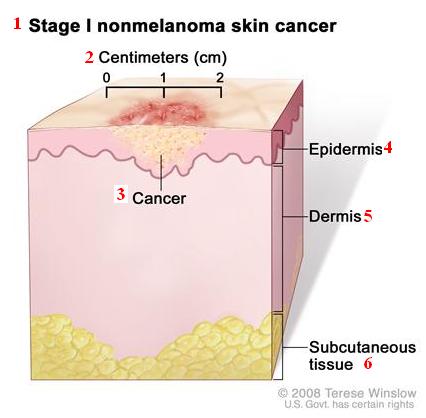
1 – немеланоцитарные злокачественные опухоли кожи в стадии I
2 – сантиметры
3 – рак
4 – эпидермис
5 – дерма
6 – подкожно-жировая клетчатка
Немеланоцитарная злокачественная опухоль кожи в стадии I. Диаметр опухоли не превышает 2 сантиметра.
В I стадии формируется раковая опухоль. Размер опухоли в ее наибольшей части не превышает 2 сантиметров. Опухоль может иметь одну особенность, характерную для опухолей высокого риска.
Стадия II
На стадии II:
- размер опухоли в ее самой широкой части превышает 2 см;
или - опухоль имеет любые размеры и две особенности, характерные для опухолей высокого риска.
На стадии III:
- Отмечается прорастание опухоли в челюсть, глазницу или другие кости черепа. Может наблюдаться распространение опухоли в лимфатический узел на ипсилатеральной стороне. Диаметр лимфатического узла не превышает 3 сантиметров.
или - Отмечается распространение опухоли в ипсилатеральный (на той же стороне, что и опухоль) лимфатический узел, размеры которого не превышают 3 сантиметра, и при этом верно одно из нижеперечисленных условий:
- опухоль не более 2 сантиметров в наиболее широкой части и имеет только одну особенность, характерную для опухолей высокого риска;
или - размеры опухоли в ее самой широкой части превышают 2 сантиметра; или
- опухоль имеет любые размеры и не менее двух особенностей, характерных для опухолей высокого риска.
Стадия IV
Стадия IV диагностируется при наличии одного из следующих условий:
- Опухоль имеет любые размеры и может распространяться на челюсть, глазницу или кости черепа ипсилатеральной стороны. Наблюдается метастазирование опухоли в один ипсилатеральный лимфатический узел, диметр которого равняется 3-6 сантиметрам, или имеется распространение опухоли в несколько лимфатических узлов одной или обеих половин тела, при этом диаметры лимфоузлов не превышают 6 сантиметров;
или - Опухоль имеет любые размеры, может распространяться на челюсть, глазницу, кости черепа, позвоночник или ребра. Отмечается метастазирование опухоли в один лимфатический узел, диаметр которого превышает 6 сантиметров;
или - Опухоль имеет любые размеры, распространяется на основание черепа, позвоночник или ребра. Может также отмечаться распространение опухоли в лимфатические узлы;
или - имеются отдаленные метастазы.
Дифференциальный диагнозпри раке кожи необходимо проводить с такими заболеваниями, как туберкулез, сифилитическая гумма, актиномикоз, пиогранулема, псевдоэпителиальные гиперплазии (кератоакантома), злокачественная меланома, доброкачественные опухоли (папиллома, фиброма, липома, плазмоцитома), а также со злокачественными опухолями неэпителиального характера. Чаще приходится дифференцировать рак кожи с волчанкой. При этом следует помнить, что помимо общей локализации (кожа лица) имеются существенные различия, в первую очередь длительная эволюция клинической картины от люпомы до изъязвления. Люпома представляет собой образование от 1 до нескольких миллиметров в диаметре, красноватого или оранжево-красного цвета, мягкой консистенции, тогда как рак развивается значительно быстрее и представляет собой образование беловато-розового цвета, плотное на ощупь.
Сифилитическая гуммаотличается от рака более мягкой консистенцией, характером язвы (крутые, будто срезанные ножом края с глубоким кратерообразным дном, покрытым “сальным” налетом), быстрым развитием от появления очага до рубцевания и, наконец, молодым возрастом больных.
Актиномикозотличается от рака характером актиномикотического очага и последующим его изъязвлением в виде множественных фистул, узких и глубоких, с выделением умеренного количества серозно-гнойного секрета.
Пиогранулема представляет собой быстрорастущую округлую опухоль на ножке или на широком основании, темно-красного цвета, напоминающую черешню. Отличается она от рака быстрым ростом, мягкой консистенцией, отсутствием инфильтрации и, как правило, молодым возрастом больных.
Кератоакантомуотличает от рака медленное развитие, отсутствие воспалительного процесса, в центре имеется глубокая впадина, заполненная серовато-черноватым детритом или твердым роговым шипом желтоватого цвета, которые легко удаляются, после чего остается углубление, выстланное нормальным на вид эпителием. Поверхность никогда не кровоточит.
Дифференциальная диагностика рака кожи с доброкачественными опухолями проводится на основании анамнеза и клиники, характеризующейся медленным течением, отсутствием инфильтративного роста и изъязвления. Следует подчеркнуть, что при длительном существовании всех перечисленных выше заболеваний решающее значение в правильной диагностике имеет биопсия. Особенно важен дифференциальный диагноз рака кожи со злокачественной меланомой, так как при последней недопустима биопсия, а методы лечения значительно отличаются. Основное значение при дифференциации рака кожи и меланомы следует придавать анамнезу, указывающему на наличие предшествующих образований врожденного или приобретенного характера. Распознаванию может способствовать характер накопления радиоактивного фосфора при радиоизотопной индикации. При меланоме оно в 2—6 раз выше по сравнению с симметричным участком кожи, причем пик накопления чаще наблюдается через 48—72 ч, а затем активность постепенно спадает. При злокачественной меланоме отмечают быстрое развитие метастазов в отличие от рака, при котором, как правило, метастазы появляются поздно.
Дифференциальную диагностику рака кожи со злокачественными опухолями соединительнотканной природы строят на различии клинической картины (чаще их определяют в виде плотных подкожных или внутрикожных узлов), локализации (чаще располагаются на туловище, нижних и верхних конечностях). При развитых формах установить точный диагноз помогают биопсия и гистологическое исследование.
Тактика лечения зависит от типа немеланоцитарной злокачественной опухоли кожи или предракового состояния:
Базально-клеточный рак
Базально-клеточный рак является наиболее распространенной в популяции злокачественной опухолью кожи. Обычно он развивается на коже областей, подверженных воздействию солнечного света, чаще всего на коже носа. Как правило, он выглядит в виде небольшого возвышающегося над поверхностью кожи узла с гладкой, перламутровой поверхностью. Также базально-клеточный рак может выглядеть как кожный рубец, при этом при пальпации он плоский и плотный. Базально-клеточный рак может инфильтрировать рядом расположенные ткани, но обычно не склонен к метастазированию.
Плоскоклеточный рак
Плоскоклеточный рак развивается на коже тех областей, которые подвержены воздействию солнечного света. К этим областям относятся ушные раковины, нижняя губа и тыльная сторона кистей рук. Плоскоклеточный рак также может появляться в области ожога кожи, в месте воздействия химических веществ или радиации. Обычно опухоль выглядит как плотный красный узел. Иногда она может иметь шершавую поверхность, кровоточить или покрываться корочками. При плоскоклеточном раке возможно выявление метастазов в регионарных лимфоузлах.
Актинический кератоз
Актинический кератоз не является раком кожи, однако иногда может трансформироваться в плоскоклеточный рак. Обычно актинический кератоз появляется на коже областей, подверженных воздействию солнечного света. Этими областями являются лицо, тыльная сторона кистей рук и нижняя губа. Он выглядит как область с красными, розовыми или коричневыми возвышающимися над кожей бляшковидными образованиями, имеющими неровную поверхность. Также актинический кератоз может быть представлен в виде трещины или шелушения нижней губы, лечение которых с помощью гигиенической помады для губ или вазелинового масла оказывается неэффективным.
На сегодняшний день существует множество различных методов лечения немеланоцитарных злокачественных опухолей кожи и актинического кератоза.
Одни методы являются общепризнанными (на сегодняшний день используются на практике), в то время как эффективность и безопасность других методов оценивается в клинических исследованиях. Если в ходе клинического исследования новый метод лечения оказывается лучше стандартного общепринятого метода, то новый метод может стать стандартным общепризнанным методом лечения.
Обычно применяется четыре стандартных метода лечения:
Оперативное лечение
Для лечения немеланоцитарных злокачественных опухолей кожи или актинического кератоза могут быть применены одна или несколько хирургических методик:
- Микрографическая операция Моса: Опухоль удаляют из кожи послойно в виде тонких срезов. Во время операции края разреза и каждый удаленный слой опухоли изучаются под микроскопом с целью выявления атипичных клеток. Срезы выполняют до тех пор, пока не будет подтверждено отсутствие в них опухолевых клеток. Данная операция позволяет иссекать здоровые ткани в минимальном объеме и обычно используется для лечения пациентов с раком кожи, локализующимся на лице.
Данная операция используется с целью максимально возможного сохранения объема здоровых тканей и обычно выполняется при локализации раковой опухоли на лице.
- Простая эксцизия. Опухолевый очаг иссекается вместе с небольшим участком интактных тканей вокруг него.
- Бритвенная эксцизия. Патологический очаг иссекается с поверхности кожи с помощью небольшого лезвия.
- Фульгурация и кюретаж. Опухолевый очаг удаляют с поверхности кожи с помощью кюретки (острый ложкообразный инструмент). Затем в патологическую область вводят электрод, имеющий форму иглы. На него подают электрический ток, в результате чего удается выполнить гемостаз и уничтожить опухолевые клетки, сохранившиеся после кюретажа в области краев раны. За время проведения операции фульгурацию можно выполнять многократно (от одного до трех повторов) с целью полного уничтожения опухолевых клеток.
- Криохирургия. Данный метод заключается в использовании аппарата, позволяющего замораживать и затем разрушать патологические ткани, такие как карцинома in situ. Этот метод лечения также называется криотерапией.
- Лазерная хирургия. Хирургический метод заключается в использовании лазерного луча (узкий поток импульсов высокоинтенсивного света) вместо скальпеля и позволяет выполнять бескровные разрезы тканей или удалять поверхностные патологические образования, такие как опухоли.
- Дермабразия. Удаление поверхностного слоя кожи с помощью вращающегося диска или поверхностных клеток кожи с помощью мелкодисперсных частиц.
Лучевая терапия
Выделяют два типа лучевой терапии. Наружная дистанционная лучевая терапия заключается в том, что облучение злокачественной опухоли производиться с помощью специального аппарата, расположенного вне организма. Брахитерапия (внутренняя лучевая терапия) заключается в использовании радиоактивных веществ заключенных в иглы, гранулы, стержни или катетеры, которые вводят непосредственно в опухолевый очаг или в ткани, расположенные рядом с опухолью. Способ проведения лучевой терапии зависит от типа и стадии опухоли.
Химиотерапия
Химиотерапия – способ лечения злокачественных опухолей с помощью лекарственных препаратов, останавливающих рост опухолевых клеток либо за счет уничтожения этих клеток, либо за счет прекращения их деления. Способ введения химиотерапевтических препаратов зависит от типа заболевания.
Ретиноиды (производные витамина А) иногда используются в целях профилактики немеланоцитарных злокачественных опухолей кожи. Ретиноиды могут вводиться перорально или использоваться местно в виде накожных аппликаций. На данный момент проводятся клинические исследования по оценке эффективности ретиноидов при лечении плоскоклеточного рака.
Фотодинамическая терапия
Фотодинамическая терапия – метод лечения злокачественных опухолей, основанный на одновременном использовании лекарственного препарата и лазера с определенной длинной световой волны с целью уничтожения опухолевых клеток
Биологическая терапия
Биологическая терапия – метод лечения злокачественных опухолей за счет влияния на иммунную систему пациента. Она заключается в использовании синтезируемых организмом или в лаборатории веществ, позволяющих существенно активировать, мобилизировать или восстанавливать естественные механизмы защиты организма, направленные на уничтожение злокачественных опухолей
Методы лечения немеланоцитарных злокачественных опухолей кожи
Существуют следующие методы лечения базально-клеточного рака:
- микрографическая операция Моса;
- простая эксцизия;
- фульгурация и кюретаж;
- криохирургия;
- лучевая терапия;
- лазерная хирургия;
- местная химиотерапия с применением фторурацила;
- местная терапия с применением курадерма BEC5;
- фотодинамическая терапия;
- участие в клиническом исследовании, где используется биологическая терапия.
После лечения необходимо проводить мониторинг за состоянием кожи пациента, перенесшего базально-клеточный рак, так как в течение пяти лет после лечения имеется высокий риск рецидива или появления новой опухоли. После лечения осмотр кожных покровов следует проводить один раз в полгода в течение пяти лет, а затем один раз в год.
Существуют следующие методы лечения плоскоклеточного рака:
- микрографическая операция Моса;
- простая эксцизия;
- фульгурация и кюретаж;
- криохирургия;
- лучевая терапия;
- местная терапия с применением курадерма BEC5;
- местная химиотерапия с применением фторурацила;
- лазерная хирургия;
- участие в клиническом исследовании, где используется биологическая терапия;
- участие в клиническом исследовании, где используется биологическая терапия и ретиноиды.
После лечения необходимо проводить мониторинг за состоянием кожи пациента, перенесшего плоскоклеточный рак. Так как плоскоклеточный рак кожи имеет тенденцию к распространению, в течение нескольких лет после лечения необходимо оценивать состояние кожных покровов один раз в три месяца, а затем один раз в полгода.
Методы лечения актинического кератоза
Актинический кератоз не является злокачественной опухолью, но должен подвергаться лечению, так как может трансформироваться в рак. Существуют следующие методы лечения актинического кератоза:
- местная химиотерапия;
- криохирургия;
- фульгурация и кюретаж;
- дермабразия;
- бритвенная эксцизия;
- лазерная хирургия;
- местная терапия с применением курадерма BEC5;
- фотодинамическая терапия
Классификация рака кожи.
По гистологическому строению различают следующие типы рака кожи:
- базально-клеточная карцинома (базалиома)
- плоскоклеточный рак кожи (сквамозно-клеточная карцинома)
- рак из придатков кожи
Клиническая классификация рака кожи по TNM:
Т – первичная опухоль
Тх – недостаточно данных для оценки первичной опухоли
То – первичная опухоль не определяется
Тis – преинвазивная карцинома
Т1 – опухоль до 2-х см в наибольшем измерении
Т2 – опухоль до 5 см в наибольшем измерении
Т3 – опухоль более 5 см в наибольшем измерении
Т4 – опухоль, прорастающая в глубокие экстрадермальные структуры, хрящ, мышцы, кости
N – регионарные лимфатические узлы
Nх – недостаточно данных для оценки состояния регионарных лимфатических узлов
Nо – нет признаков метастатического поражения регионарных лимфатических узлов
N1 – регионарные лимфатические узлы поражены метастазами
М – отдаленные метастазы
Мх – недостаточно данных для определения отдаленных метастазов
Мо – нет признаков отдаленных метастазов
М1 – имеются отдаленные метастазы
Стадии рака кожи:
