При анафилактическом шоке
Неотложная помощь больному при анафилактическом шоке оказывается немедленно, на месте, так как во время перевозки может наступить летальный исход. Применяют меры, направленные на восстановление нарушенной гемодинамики, ликвидацию надпочечниковой недостаточности, спазма гладкой мускулатуры бронхов и других патологических синдромов.
В каждом лечебном и профилактическом учреждении (больница, поликлиника, санаторий) должна быть аптечка с наличием противошоковых лекарственных средств и инструкция, четко определяющая основные мероприятия по оказанию помощи при анафилактическом шоке, а именно:
1. По возможности исключить дальнейший контакт больного с фактором, на который предположительно развился АШ. В случае развития анафилактического шока в ответ на введение какого-либо лекарственного средства необходимо немедленно прекратить дельнейшего введение препарата, при парентеральном способе введения – наложить жгут выше места введения, приступить к реанимационным мероприятиям. По стабилизации состояния пациента предпринять попытки к ускорению выведения препарата из организма (промывание желудка).
2. Необходимо уложить больного, оценить степень нарушения жизненно-важных функций (наличие дыхание, определение пульса на крупных артериях) и в случае необходимости произвести первый этап стандартного алгоритма сердечно-легочной реанимации по шагам A, B, C. При оказании помощи одним человеком наиболее удобна позиция – на уровне плеч больного.
Первый этап стандартного алгоритма сердечно-легочной реанимации – немедленная оксигенация и элементарное поддержание жизни– включает в себя:
А. Восстановления проходимости дыхательных путей(которая может быть нарушена вследствие западения языка) производится путем:
– запрокидывания головы (разгибание в атлантоокципитальном суставе, подбородок при этом приподнимается);
– открытия рта, визуального осмотра и очищения ротовой полости от возможных инородных тел, слизи, рвотных масс с помощью пальца, салфетки, отсоса;
– выдвижения вперед нижней челюсти.
В. Искусственная вентиляция легких в случае остановки дыхания при отсутствии медицинского оборудования (мешок Амбу) производится «рот в рот» (при этом необходимо закрыть своей рукой нос пациента и произвести выдох в его рот) или «рот в нос». Вдувать воздух следует медленно для предотвращения раздувания желудка, открытия пищевода и регургитации.
С. Поддержание кровообращения. Отсутствие пульса на крупных артериях у больного без сознания является диагностическим критерием остановки кровообращения и показанием к проведению закрытого массажа сердца.
Соотношение искусственных вдохов и массажных толчков при оказании помощи одним человеком 2:15, двумя – 1:5. В том и в другом случае производится короткая задержка в массаже для того, чтобы позволить сделать вдох.
В случае если дыхание и сердцебиение у пациента определяются, пациенту дается O2-маска со 100 % кислородом и осуществляется быстрая подготовка к эндотрахеальной интубации, так как очень быстро развивается отек верхних дыхательных путей и возможен ларингоспазм.
3. Одновременно со всеми вышеперечисленными действиями необходимо приступить к разработке венозного доступа.
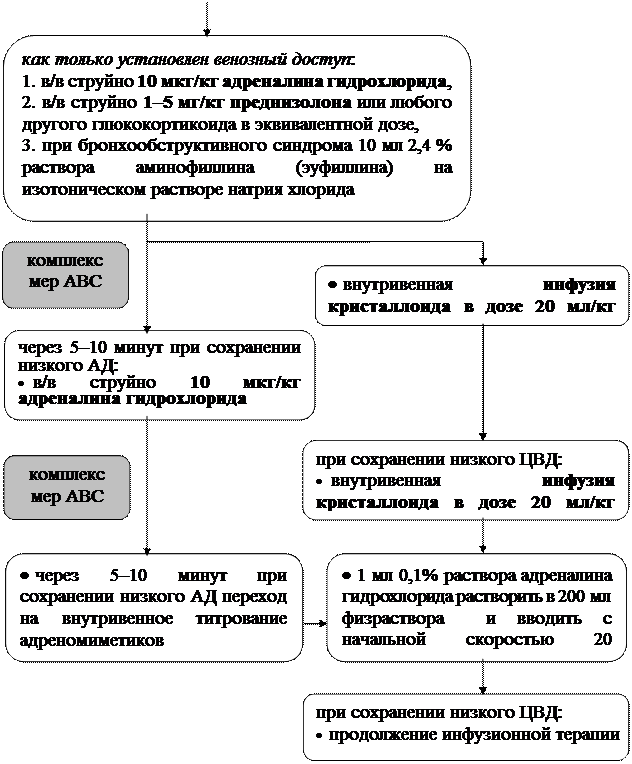
4. Путь, доза и скорость введения адреналина определяется степенью нарушения функций сердечно-сосудистой и дыхательной систем. После установления венозного катетера необходимо ввести струйно болюсно 10 мкг/кг адреналина гидрохлорида (1,0 мл 0,1 % раствора адреналина гидрохлорида разводится до 10 мл физиологическим раствором и вводится из расчета 0,1 мл/кг массы тела).
У детей при неуточненной массе тела вводится 0,1 % раствор адреналина гидрохлорида в следующем объеме из расчета:
| Возраст, полных лет | Объем 0,1 % раствора адреналина гидрохлорида для введения |
| <1 | 0,05 мл |
| 0,1 мл | |
| 0,2 мл | |
| 3¸4 | 0,3 мл |
| 0,4 мл | |
| 6¸12 | 0,5 мл |
| >12 | доза, как у взрослых: 0,1 мл на каждые 10 кг массы тела |
При неудачных попытках постановки периферического венозного катетера в случае острого сосудистого коллапса не следует тратить время на разработку венозного доступа, необходимо прибегнуть к введению адреналина гидрохлорида эндотрахеально в корень языка в указанной выше дозе. Подкожное введение препаратов из группы адреномиметиков при анафилактическом шоке неприемлемо из-за их неэффективности.
5. Вслед за введением адреналина назначают внутривенно болюсно глюкокортикоидный препарат из расчета 1–5 мг/кг массы для преднизолона. Можно вводить любой другой глюкокортикод в дозах эквивалентных преднизолону (триамцинолон, дексаметазон) кроме кортизона, так как сам кортизон биологически неактивен, а на его превращение в активную форму, главным образом, в печени, требуется время.
6. При наличии в числе клинических проявлений анафилактического шока бронхообструктивного синдрома после назначения адреномиметиков и глюкокортикоидов вводится внутривенно медленно 10 мл 2,4 % раствора аминофиллина (эуфиллина) на изотоническом растворе натрия хлорида.
7. После внутривенного введения указанных препаратов необходимо начать проводить инфузионную терапию с целью восполнения ОЦК. Внутривенно производится инфузия кристаллоида (изотонический раствор натрия хлорида, солевые растворы «Дисоль», «Трисоль») в количестве 20 мл/кг под контролем артериального и центрального венозного давления. Значения выше 12–15 см водного стола указывают на незначительный избыток введенной жидкости.
8. При отсутствии положительной динамики и сохранении выраженной гипотензии через 5 минут от первоначального введения адреналина гидрохлорида производится его повторная инъекция.
9. Если через 5–10 минут после струйного введения адреналина гидрохлорида на фоне проводимой инфузионной терапии не наступает повышение АД либо его подъем носит кратковременный характер, необходимо произвести повторное внутривенное вливание 0,1 % раствора адреналина гидрохлорида или, при возможности (АД сохраняется не ниже 70 мм рт. ст.), перейти на внутривенное капельное введение адреномиметиков: 1 мл 0,1 % раствора адреналина гидрохлорида растворяют в 200 мл изотонического раствора хлорида натрия (5 мкг/мл) и вводят с начальной скоростью 20 капель в минуту. Скорость инфузии раствора адреналина регулируют титрованием с тем, чтобы достичь и поддержать систолическое АД не ниже уровня 85 мм рт. ст. Если на фоне капельного введения адреналина систолическое АД снижается ниже 80 мм рт. ст., нужно повторить болюсное введение адреналина в дозе 1 мл в разведении на 10–20 мл изотонического раствора хлорида натрия со скоростью 2–4 мл/сек.
10. После стабилизации кровообращения:
– при наличии судорог или выраженного возбуждения (и первое и второе увеличивает потребности тканей в O2 по сравнению с базальным уровнем, что недопустимо на фоне системной гипоксии) внутривенно вводят диазепам (сибазон, седуксен, реланиум) в дозе 2 мл 0,5 % раствора или другой транквилизатор;
– при анафилактическом шоке, вызванном пенициллином, ввести однократно внутримышечно 1’000’000 ЕД пенициллиназы в 2 мл физиологического раствора, а при шоке, вызванном бициллином – в течение 3 дней раз в сутки по 1’000’000 ЕД пенициллиназы.
11. В конце реанимационных мероприятий возможно назначение Н1-гистаминоблокаторов (дифенгидрамин по 1–2 мг/кг в/в через каждые 4–6 часов). Нельзя назначать прометазин (пипольфен, дипразин) в связи с a-адреноблокирующим действием. Наряду с Н1-гистаминоблокаторами целесообразно назначение Н2-гистаминоблокаторов (ранитидин 50 мг каждые 8 часов или другие: циметидин, фамотидин в соответствующих дозировках).
12. Всех больных, перенесших или находящихся в анафилактическом шоке вне зависимости от степени выраженности его, следует госпитализировать в отделение интенсивной терапии и реанимации или отделение анестезиологии или в любое другое терапевтическое отделение и привлечь к участию в лечении анестезиологов-реаниматологов.
Ниже в виде наглядной схемы представлена последовательность лечебно-реанимационных мероприятий, предпринимаемых по поводу анафилактического шока.
Схема лечения анафилактического шока:
| Внутривенное струйное введение | Внутривенное капельное введение |
  |
ПРОФИЛАКТИКА
В профилактике развития анафилактического шока первостепенное значение имеет своевременно собранный анамнез, особенно аллерго-фармакологический (указание на непосредственную связь заболевания с введением лекарств, уточнение факта применения аналогичных медикаментов в прошлом, их переносимости). У любого больного нужно тщательно собирать аллергологический анамнез. Вместе с тем, возможны скрытая сенсибилизация организма и развитие шока на любой аллерген, в том числе на любой фармакологический препарат.
На случай развития анафилаксии рекомендуется постоянно иметь в домашней аптечке (а людям с положительным аллергологическим анамнезом и при себе) препараты глюкокортикоидов и H1-гистаминоблокаторов. В случае появления первых незначительных признаков анафилаксии необходимо незамедлительно:
1. Принять внутрь таблетку, содержащую 5 мг преднизолона или любого другого глюкокортикоиды в эквивалентной дозе (если есть возможность, то пероральный прием можно заменить внутримышечным или внутривенным введением 25 мг преднизолона гемисукцината, растворив предварительно содержимое ампулы в 5 мл физраствора). Глюкокортикоиды воздействуют на все 3 этапа аллергического процесса, в том числе способствуют стабилизации клеточных мембран, а также вызывают повышение артериального давления, что будет нивелировать слабое ганглиоблокирующее действие применяемых вслед за преднизолоном H1-гистаминоблокаторов,
2. Принять внутрь таблетку, содержащую 50 мг дифенгидрамина (димедрола), или разовую дозу любого другого H1-гистаминоблокатора, но не прометазин (пипольфен). Если есть возможность, то пероральный прием можно заменить внутримышечным введением 1 мл 1 % раствора дифенгидрамина (димедрола).
3. Вызвать бригаду скорой медицинской помощи с целью незамедлительной транспортировки больного в отделение интенсивной терапии и реанимации или отделение анестезиологии или любое терапевтическое отделение ближайшей больницы.
Нередко наблюдается повторение анафилактического шока, даже более тяжелого, при новом контакте с аллергеном. Поэтому применение медикамента, вызвавшего анафилактические реакции, даже в минимальных дозах, а также препаратов, близких к нему, запрещается на всю жизнь. Человеку, перенесшему лекарственный АШ, показано освобождение от профилактических прививок, не показано лечение препаратами группы пенициллина, как наиболее аллергогенными антибиотиками.
Для профилактики анафилактического шока важно избегать избыточного назначения любых лекарств, полипрагмазии и особенно самолечения. Необходимо хорошо знать состав сложных лекарств, которые планируется использовать для лечения. Страдающему аллергией не следует назначать препараты с перекрестными химическими свойствами, чтобы избежать развития пара-аллергии.
Ниже в таблице 3 представлены данные о перекрестной аллергии. При положительном аллергоанамнезе на применение лекарственных средств, перечисленных в столбце 1 не рекомендуется назначение лекарственных средств, приведенных в столбце 2 и наоборот.
Учитывая факт, что наиболее часто АШ развивается в результате внутривенного введения лекарственных средств, после любой внутривенной инъекции за больным нужно наблюдать не менее 10 минут.
Рекомендуется диета с устранением из пищевого рациона высокоаллергогенных продуктов. При появлении любых микросимптомов лекарственной аллергии: повышение температуры после введения лекарственного препарата, медикаментозные сыпи, зуд кожи, эозинофилия – необходимо своевременно отменять данный препарат.
Профилактика анафилактического шока с помощью фармакологических средств основывается на введении комбинации антагонистов Н1-рецепторов в дозе 0,1–0,3 мг/кг и Н2-рецепторов (например, циметидина в дозе 3–5 мг/кг) за 1–2 часа до назначения медикамента или проведения диагностических процедур с применением рентгеноконтрастных средств. Указанной комбинацией можно предотвратить или уменьшить клинические проявления многих тяжелых реакций организма, использовать только один из них бывает опасно.
После предварительной ингаляции кромолин-натрия (интала) благоприятно стабилизируются тучные клетки и базофилы, предупреждается высвобождение гистамина.
Возможно с целью профилактики шока назначение глюкокортикоидов, однако следует помнить об особенностях их фармакокинетики, прежде всего длительности действия препаратов данной группы (смотри разделы 7.2 и 7.3).
Таблица 3
Перекрестные аллергенные свойства лекарственных препаратов
| аминофиллин (эуфиллин, диафиллин) | – производные этилендиимина: этамбутол, – хлоропирамин (супрастин) |
| ацетилсалициловая кислота(аспирин)или содержащие ее препараты (Аскофен-П, Цитрамон-П, томапирин и др.) | нестероидные противовоспалительные препараты: – производные пиразолона: метамизол натрия (анальгин), фенилбутазон (бутадион) и препараты, их содержащие: реопирин, пенталгин, баралгин (максиган, спазмалгон, спазган, триган) и др. – производственные органических кислот: ибупрофен, диклофенак (вольтарен), напроксен, индометацин, мефенамовая кислота и др. |
| барбитал(веронал) | – все барбитураты; – «Теофедрин» и «Антастман»(содержат теофиллин, кофеин), – белло; – валокорд; – пенталгин (содержит метамизол, напроксен, кодеин, кофеин, фенобарбитал) |
| дермозолон (мазь, содержащая производное 8-оксихинолина и прединзолон) | – другие препараты из группы производных 8-оксихинолина(мексаза, нитроксолин, энтеросептол, интестопан) |
| йод | – гормональные препараты:левотироксин натрия (L-тироксин), лиотиронин (трийодтиронин), «Тиреокомб» (содержит трийиодтиронина и L-тироксина калия йодид). Любые другие препараты йода: – содержащие элементарный йод: йода раствор спиртовой, Люголя раствор с глицерином; – неорганические йодиды: калия и натрия йодиды; – органические вещества, отщепляющие элементарный йод: йодоформ, йодинол и др.; – йодсодержащие органические вещества, в молекулах которых йод прочно связан: амиодарон (кордарон), рентгеноконтрастные средства– амидотризоевая кислота (урографин, верографин), йогексол (омнипак) и др. |
| кокарбоксилаза | – витамины группы В |
Окончание таблицы 3
