ЗБУДНИК ЧУМИ. Збудник чуми (Yеrsіnіа реstіs; від араб, джумма — біб, кулька, звідси — бубон) належить до родини Еntеrо-bасtеrіасеае. Він був відкритий в 1894 році А.
Збудник чуми (Yеrsіnіа реstіs; від араб, джумма — біб, кулька, звідси — бубон) належить до родини Еntеrо-bасtеrіасеае. Він був відкритий в 1894 році А. Ієрсеном у Гонконгу, і весь рід було названо на його честь (1944).
Значний вклад у вивчення епідеміології чуми внесли наші видатні співвітчизники: Д. С. Самойлович перший у Європі, ще у XVIII ст., зробив намір виділити збудника чуми із організму хворого і запропонував щеплення проти чуми; I.I. Мечников у 1911 році очолював роботу протичумних загонів в Астраханській губернії; Д.К. Заболотний неодноразово брав участь у ліквідації спалахів чуми на території Китаю; В.А. Хавкін створив першу ефективну вакцину проти чуми, присвятив своє життя ліквідації чуми на території Індії, за що вдячні жителі спорудили йому пам'ятник у Бомбеї.
У минулому чума була грізним лихом людства, якому відомі три пандемії чуми.
Найбільш великий спалах чуми у XX ст. був зареєстрований у Північній Африці в 40-і роки. З 1958 до 1979 року зареєстровано 47 тис. випадків чуми. Активні осередки чуми збереглися в Азії (В'єтнам, Індія, Індонезія та ін.), Південній та Центральній Америці (Бразилія, Перу, Еквадор, США, Канада), Африці (Конго, Танзанія, Кенія та ін.).
Морфологія.Y.реstis мають вигляд коротких овоїдних поліморфних (у вигляді колбочок, ниток) паличок завдовжки 1-2 мкм, завтовшки
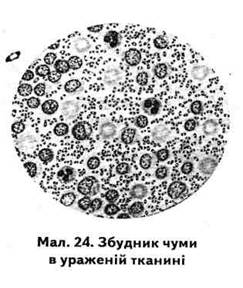 0,3—0,7 мкм (мал. 24). Спору не утворюють, утворюють ніжну капсулу білкової природи, нерухливі, грам негативні. У разі фарбування метиленовим синім чітко проявляється біполярное забарвлення (клітини бактерій більш інтенсивно забарвлені на полюсах).
0,3—0,7 мкм (мал. 24). Спору не утворюють, утворюють ніжну капсулу білкової природи, нерухливі, грам негативні. У разі фарбування метиленовим синім чітко проявляється біполярное забарвлення (клітини бактерій більш інтенсивно забарвлені на полюсах).
Культивування. Y. реstis — аероби, не вибагливі до поживних середовищ, добре ростуть на МПА і МПБ, але краще — за наявності стимуляторів росту: крові та її препаратів, лізату культури сарцин. Ростуть Y. реstis за температури 27-28°С, рН 6,9-7,1. У рідкому поживному середовищі Y. реstis утворює пухку плівку, від якої опускаються нитки, що нагадують сталактити, на дні — пухкий осад, бульйон залишається прозорим.
На щільних поживних середовищах вірулентні штами утворюють колонії у R-формі. Розвиток R-колоній проходить три стадії: через 10-12 год утворюються безбарвні пластинки — стадія "битого скла", через 18-24 год центр колонії стає випуклим, жовтуватого або буруватого кольору, а навколо нього утворюється ніжна зона у вигляді мережива з фестончастими краями — стадія "мережаних хустинок". Через 40-48 год настає стадія дорослої колонії — чітко виражений бурий центр і периферична зона — стадія "ромашки".
Ферментативна активність.У Y. реstis добре виражені сахаролітичні властивості. Вони розщеплюють вуглеводи (мальтозу, галактозу, маніт і ін.) до кислоти без газу. Протеолітичні властивості виражені слабо — вони не розріджують желатин, не спричинюють зсідання молока, не утворюють індолу, деякі штами утворюють Н2S.
Антигенна структура.У Y. реstis виявлені соматичні О-антигени, схожі на антигени Y. еnterocolitica і Y. рseudotuberculosis, а також капсульний антиген F1 (фракція 1), білковий V-антиген (міститься у цитоплазмі) і ліпопротеїновий "W-антиген (у поверхневій мембрані). Але Y. реstis у антигенному відношенні однорідні.
Резистентність. Збудники чуми стійкі в навколишньому середовищі. У трупах людей і тварин, що померли від чуми, вони зберігаються більше року, під час заморожування і розморожування не гинуть; на білизні, одязі, що забруднені виділеннями хворих, а також у мокротинні зберігаються декілька тижнів (білок і слиз захищають їх від висихання). Сонячне проміння, висушування, висока температура, дезінфекційні засоби діють згубно. За температури 100°С гинуть миттєво, за 60°С — протягом 1 год; під дією 70% спирту, 5% розчину фенолу, 5% розчину лізолу та деяких інших дезінфектантів гинуть через 5-20 хв.
Фактори патогенності.Y. реstis є найбільш агресивною серед усіх бактерій, тому і спричинює найбільш тяжке захворювання. Основною причиною високої сприйнятливості до чуми є здатність збудників пригнічувати фагоцитоз, що сприяє швидкому і безперешкодному їх розмноженню. Основні фактори патогенності проявляють таку дію:
—фімбрії адгезії сприяють прикріпленню до чутливої клітини і проникненню в неї;
—V-W-антигени забезпечують розмноження збудника всередині макрофагів;
— капсула, білки поверхневої мембрани пригнічують фагоцитоз;
—"мишачий" токсин блокує окисно-відновні процеси у мітохондріях клітин серцевого м'яза, печінки, судин, уражає тромбоцити (порушує процеси згортання крові);
—ендотоксин (ліпополісахарид) проявляє токсичну й алергізувальну дію;
—ферменти агресії: фібринолізин і плазмокоагулаза забезпечують інвазивність, нейрамінідаза сприяє адгезії (звільняє рецептори клітин макроорганізму для Y. реstis ).
Особливості епідеміології. Чума — зоонозна інфекція. Джерелом чуми у природі є гризуни. Описані епізоотії у 300 видів гризунів, які поширюються серед них через укус бліх (їх виділено 90 видів). В організмі бліх Y. реstis розмножуються у травній трубці і виділяються з екскрементами бліх, а також з кров'яною пробкою, яку блоха відригує під час укусу своєї жертви. Зараження людей відбувається через укус бліх (трансмісивний механізм передачі), під час контакту із заразним матеріалом, повітряно-краплинним і (рідко) аліментарним шляхом.
Особливості патогенезу і клінічної картини. Інкубаційний період триває від декількох годин до 1-3 діб, максимально, у осіб, які були вакциновані,— до 6 діб. Збудник проникає через слизові оболонки, мікротравми на шкірі у регіонарні лімфатичні вузли, в яких швидко розмножується, внаслідок чого розвивається запалення, лімфатичні вузли збільшуються у розмірі від лісового горіха до курячого яйця і навіть до 10 см у діаметрі. Такі лімфатичні вузли називають бубонами. Найчастіше трапляються пахові та стегнові бубони, рідше — шийні, навколовушні, підщелепні. Бубони різко болючі навіть у спокої, спаяні з підшкірною клітковиною. Інтоксикація організму відбувається за рахунок як мікробних токсинів, так і продуктів розпаду власних тканин. З лімфатичних вузлів мікроби проникають у кров, розвивається сепсис, уражаються кровоносні судини, у багатьох органах утворюються крововиливи, що призводить до порушення їх функції. Хвороба починається гостро — висока температура тіла з ознобом, сильний головний біль, біль у м'язах, блювання, обличчя гіперемоване, очі неначе наливаються кров'ю, язик набухає, мова стає нечіткою. Стан хворого з хиткою ходою, нечіткою мовою, гіперемованим обличчям, кон'юнктивітом нагадує поведінку сп'янілого. Згодом обличчя темніє, під очима з'являються темні кола ("чорна смерть"), риси обличчя загострюються, воно виражає страждання і жах (fасіеs реstisa). Спочатку хворий перебуває у пригніченому стані, який переходить у збуджений з мареннями і знепритомнінням за кілька годин до смерті. Хвороба триває 2-4 дні. Нічим не стримуване розмноження і поширення збудника через кров по всьому організму повністю пригнічує імунну систему і призводить (за відсутності лікування) до загибелі хворого.
Крім загальних проявів розвиваються місцеві ураження, які визначають клінічну форму хвороби. Розрізняють бубонну, шкірну (частіше шкірно-бубонну), легеневу, кишкову і септичну форми чуми. Найбільшу небезпеку для хворого і оточуючих створює легенева форма. Хвороба розвивається надто швидко — озноб, висока температура тіла, біль у боці, сухий кашель, який згодом переходить у кашель з кров'янистим мокротинням, призводять до виділення у повітря величезної кількості збудника.
Шкірна форма. На місці проникнення збудника розвивається пляма червоного кольору, потім вузлик, далі пухирець, наповнений прозорою рідиною, яка згодом мутніє, а за наявності крововиливу — темніє. Пухирець перетворюється на виразку з жовтим твердим дном, краї якої нерівні й обмежені багряним валом. Виразка дуже болюча, заживає повільно і залишає грубі рубці. Шкірна форма часто переходить у шкірно-бубонну.
Кишкова форма супроводжується профузною діареєю з рясним виділенням крові, слизу, сильним болем у животі. Ця форма трапляється рідко і без своєчасного лікування закінчується летально.
Первинно-септична формахарактеризується ранньою тяжкою інтоксикацією, численними крововиливами в шкіру і слизові оболонки, в тяжких випадках — кровотечею з нирок, кишечнику, блюванням кров'ю, можливий розвиток чумного менінгіту.
Широке використання антибіотиків може призвести до зміни клінічної картини, появи стертих і атипових форм захворювання.
Тільки при бубонній формі без лікування можливе одужання — у 25% захворілих. Всі інші форми швидко призводять до летального наслідку.
Імунітет постінфекційний стійкий, пожиттєвий. Т-лімфоцити і фагоцитоз забезпечують надійний клітинний імунітет.
Мікробіологічна діагностика. Матеріалом для дослідження є пунктат із бубону або його виділення, мокротиння, кров, випорожнення.
Для діагностики використовують мікроскопічний, бактеріологічний, серологічний і біологічний методи; для ретроспективної діагностики — алергійну пробу з пестином.
Під час бактеріологічного методу виділяють чисту культуру збудника й ідентифікують за культуральними, морфологічними, біохімічними ознаками, відношенням до чумного фага.
Для виявлення антигенів і антитіл у досліджуваному матеріалі проводять РПГА, а також реакцію ІФА.
Алергійну пробу ставлять внутрішньошкірно. Результат враховують через 24-48 год. Реакцію вважають позитивною, якщо на місці введення пестину утворюється інфільтрат і гіперемія не менша ніж 10мм у діаметрі.
У разі біологічного методу заражають морську свинку нашкірно, підшкірно або внутрішньоочеревно.
Принципи профілактики.Специфічну профілактику проводять живою атенуйованою вакциною із штаму ЕV. Її можна вводити нашкірно, внутрішньошкірно або підшкірно. Суху вакцину випускають у таблетках і використовують перорально. Вакцинують людей, що перебувають у ендемічних осередках, а також медичних працівників, які проводять роботу зі збудником. Поствакцинальний імунітет формується на 5-6-у добу після щеплення і зберігається протягом 11-12 міс. Для його оцінки (а також для виявлення постінфекційного імунітету і ретроспективної діагностики) використовують внутрішньошкірну алергійну пробу з пестином.
Лікування проводять антибіотиками: стрептоміцином, левоміцетином, тетрацикліном. У разі своєчасного лікування смертність знижується при бубонній формі чуми на 100% , при легеневій — на 5-10 %. Для лікування бубонної форми використовують антимікробну сироватку, при інших клінічних формах вона не ефективна.
