Схема 46. Метаболические нарушения при сахарном диабете
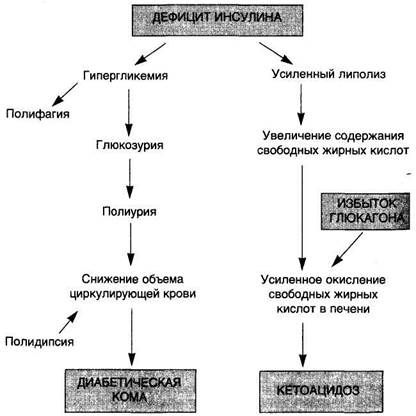
Сахарный диабет.Характеризуется нечувствительностью клеток-мишеней к инсулину, что приводит к неадекватной секреции инсулина, изменениям сосудов (диабетическая ангиопатия) и нейропатии (диабетическая нейропатия) (схема 46).
Различают два основных типа сахарного диабета: инсулинзависимый и инсулиннезависимый.
Инсулинзависимый сахарный диабет (ювенильный, тип I) составляет около 20 % случаев сахарного диабета. Он часто начинается в возрасте 15 лет и характеризуется внезапным началом, похуданием, необходимостью инъекций инсулина для предотвращения кетоацидоза, трудностями в поддержании нормального уровня глюкозы в крови, более тесной, чем у сахарного диабета II типа, связью с антигенами гистосовместимости. Начало заболевания может быть спровоцировано вирусными инфекциями. В результате аутоиммунизации появляются антитела к бета-клеткам поджелудочной железы.
Инсулиннезависимый сахарный диабет (сахарный диабет взрослых, тип II) составляет 80 % случаев сахарного диабета. Больные нуждаются в лечении инсулином для компенсации симптомов заболевания, но не по жизненным показаниям. При этом типе сахарного диабета основной проблемой является доставка эндогенного инсулина или резистентность к нему, но не его синтез.
Классическими симптомами сахарного диабета являются полиурия, полидипсия и полифагия с парадоксальным снижением массы тела. При утрате контроля за уровнем глюкозы в крови может развиться кетоацидоз.
Основными висцеральными проявлениями сахарного диабета являются периферическая и автономная нейропатия (снижение чувствительности, импотенция, постуральная гипотензия, запор и диарея) и сосудистые изменения (диабетическая макро- и мик-роангиопатия). Диабетическая микроангиопатия проявляется поражением (плазморея, гиалиноз) мелких артерий и капилляров мышц, кожи, сетчатки (ретинопатия), почек (гломерулонефрит, гломерулосклероз) и других органов. В панкреатических островках обнаруживаются гиалиноз, фиброз и лимфоидная инфильтрация микрососудов. Макроангиопатия представлена атеросклерозом с поражением венечных, мозговых, почечных артерий и артерий нижних конечностей.
Осложнения сахарного диабета чаще представлены инфекционными заболеваниями и воспалительными процессами (туберкулез, кандидоз, пневмония, пиелонефрит и др.).
Опухоли из клеток панкреатических островков Лангерганса.Относительно редки и могут быть доброкачественными и злокачественными, функционирующими и нефункционирующими.
Доброкачественные нефункционирующие аденомы из клеток панкреатических островков обычно никак не проявляют себя клинически и могут быть находкой на вскрытии.
Инсулинпродуцирующая опухоль (инсулинома) происходит из бета-клеток панкреатических островков и чаще всего располагается в дистальных двух третях поджелудочной железы, но может обнаруживаться и в головке поджелудочной железы, а также может быть эктопирована, например, в стенку двенадцатиперстной кишки. Инсулиномы продуцируют большие количества инсулина. Развивается гипогликемия, которая сопровождается головокружением, слабостью, эксцентричным поведением и комой.
Около 90 % инсулином доброкачественные. Большинство инсулином представляют собой солитарные опухоли, однако приблизительно 5 % больных страдают синдромом множественной эндокринной неоплазии.
Признаками озлокачествления опухоли служат прорастание капсулы и стенок сосудов, появление многочисленных митозов и метастазы в регионарные лимфатические узлы и печень.
Гастринпродуцирующая опухоль (гастринома) обнаруживается обычно в поджелудочной железе или стенке двенадцатиперстной кишки. Эта опухоль вызывает развитие синдрома (болезни) Золлингера—Эллисона. Гастрин, продуцируемый опухолью, вызывает гиперплазию париетальных клеток желудка и стимулирует их деятельность, в результате чего продукция соляной кислоты увеличивается в 10—20 раз по сравнению с нормой. У больных развиваются не поддающиеся лечению множественные с атипичной локализацией пептические язвы.
60—70 % гастрином злокачественные, около 30 % — доброкачественные. У 5—10 % больных наблюдается синдром множественной эндокринной неоплазии. Микроскопически гастриномы похожи на инсулиномы.
ВИПома (випома) — опухоль, растущая из клеток, продуцирующих вазоактивный интестинальный полипептид (ВИП). Его избыток в организме вызывает синдром, известный как панкреатическая холера (синдром Вернера—Моррисона, синдром водной диареи, синдром гипокалиемии и ахлоргидрии — WDHA-синдром). Тяжелые электролитные нарушения, которые вызывает эта опухоль, могут оказаться смертельными. Около 80 % ВИПом классифицируются как злокачественные.
Глюкагонома растет из альфа-клеток панкреатических островков и вызывает развитие необычного синдрома, для которого характерно развитие сахарного диабета, некротизирующих изменений в коже, стоматита и анемии. Большинство этих опухолей злокачественные.
Карциномы из нефункционирующих клеток панкреатических островков не продуцируют гормоны и ведут себя как аденокарциномы. Они могут метастазировать в печень.
НАДПОЧЕЧНИКИ
Корковое вещество и мозговое вещество надпочечников имеют разное происхождение и продуцируют разные гормоны.
Корковое вещество надпочечников происходит из мезодермальных клеток и имеет три зоны, в которых вырабатываются стероидные гормоны. Внешняя зона (zona glomeruloza) продуцирует минералокортикоиды (альдостерон), промежуточная зона (zona fasciculata) — глюкокортикоиды (кортизол), внутренняя зона (zona reticularis) — андрогены и прогестины.
Мозговое вещество, которое окружено корковым веществом, происходит из эктодермальных клеток нервного гребня. Хромаффинные клетки мозгового вещества продуцируют эпинефрин и другие катехоламины. Клетки, подобные хромаффинным, встречаются и в других местах, например в параганглиях.
Болезни с преимущественным поражением коркового вещества надпочечников.Гиперкортизолизм (синдром Кушинга) в зависимости от механизма развития делят на две группы: АКТГ-за-висимый и АКТГ-независимый.
АКТГ-зависимый синдром Кушинга развивается при введении больших доз АКТГ или его синтетического аналога (ятрогенные причины) в связи с гиперсекрецией АКТГ гипофизом и развитием двусторонней гиперплазии коркового вещества надпочечников (чаще называют болезнью Кушинга), а также при развитии злокачественных и доброкачественных опухолей, секрети-рующих АКТГ, вне эндокринной системы.
Синдром Кушинга развивается также при введении больших доз кортикостероидов (ятрогенные причины) и развитии аденомы или аденокарциномы коркового вещества надпочечников.
Характерны ведущие клинические проявления: ожирение по верхнему типу (лицо и туловище), появление стрий, развитие стероидного сахарного диабета, гипертензии, иммунологических изменений, сопровождающихся повышенной чувствительностью организма к инфекции, истончение кожи, остеопороз.
При АКТГ-зависимых причинах развития синдрома Кушинга наблюдается двусторонняя гиперплазия коркового вещества надпочечников с расширением zona reticularis.
В 10 % случаев синдром Кушинга развивается в связи с аденомами коркового вещества надпочечников. Эти опухоли чаще (80 % случаев) встречаются у женщин. Карцинома вещества надпочечников также может быть причиной синдрома Кушинга (10 % наблюдений у взрослых), чаще всего у детей.
Злокачественность опухолей надпочечников невозможно определить с помощью обычных критериев — митотическая активность и характер роста по отношению к окружающим тканям. Обычно карциномы ведут себя как доброкачественные опухоли, поэтому основным критерием злокачественности является наличие метастазов.
При наличии функционирующей аденомы или карциномы контралатеральный надпочечник атрофируется.
Вещества, подобные в функциональном и иммунологическом отношениях, могут секретироваться и неэндокринными опухолями, обычно мелкоклеточной карциномой легкого (до 60 % случаев).
Большинство опухолей, вызывающих развитие эктопического АКТГ-синдрома, являются быстро растущими злокачественными опухолями.
Гиперальдостеронизм (первичный альдостеронизм, синдром Конна) обусловлен повреждением надпочечника и развивается приблизительно в V3 случаев гиперфункции его коркового вещества (коры). Увеличение продукции альдостерона вызывает задержку натрия, увеличение общего объема плазмы крови, повышение артериального давления и торможение секреции ренина.
Большинство больных с первичным альдостеронизмом — женщины в возрасте 30—50 лет, страдающие гипертензией.
При синдроме Конна чаще всего обнаруживается единичная доброкачественная аденома надпочечника. Опухоль окружена капсулой, золотисто-желтая на разрезе. Преобладают светлые клетки с липидными включениями, похожие на клетки zona fasci-culata.
При вторичном альдостеронизме увеличение продукции альдостерона обусловлено экстраадреналовыми причинами, главным образом почечной гипертензией и отеками, и связано сгиперсекрецией ренина.
Адреногенитальные синдромы. Врожденная гиперплазия надпочечников развивается в результате гиперпродукции АКТГ и наследуется по аутосомно-рецессивному типу. Сопровождается увеличением концентрации надпочечниковых андрогенов, приводящим к вирилизации. Обычно признаки заболевания можно обнаружить при рождении ребенка. Наблюдается гиперплазия коркового вещества надпочечников, клетки его эозинофильны, с нежно-зернистой цитоплазмой. У взрослых надпочечниковый вирилизм может быть обусловлен гиперплазией, аденомой или карциномой надпочечников.
Недостаточность коркового вещества надпочечников. Первичная недостаточность (аддисонова болезнь), развивается вследствие разрушения коркового вещества надпочечников.
Около 60 % случаев первичной недостаточности коры надпочечников считают идиопатическими, возможно, аутоиммунного происхождения. Аутоиммунное происхождение подтверждается обнаружением антиадреналовых аутоантител. Аддисонова болезнь нередко течет параллельно с типичными аутоиммунными заболеваниями: хроническим микроцитарным тиреоидитом (синдром Шмидта), пернициозной анемией, идиопатическим гипопаратиреоидизмом и недостаточностью половых желез (с антиовариальными антителами).
До недавнего времени около 50 % случаев аддисоновой болезни было связано с туберкулезным поражением надпочечников. Среди других причин аддисоновой болезни называют метастатические опухоли, амилоидоз, кровоизлияния, артериальные эмболии, грибковые заболевания.
При идиопатической аддисоновой болезни корковое вещество надпочечников утрачивает свое трехслойное строение. Клетки сохраняются в виде островков, окруженных фиброзной тканью, пронизанной лимфоидным инфильтратом.
Вторичная недостаточность обусловлена снижением секреции АКТГ, которое может быть вызвано дисфункцией гипофиза или гипоталамуса либо кортикостероидной терапией.
Острая надпочечниковая недостаточность (адреналовый криз) — быстропрогрессирующий синдром, который клинически протекает как шок. Может развиться при септицемии, особенно менингококкемии (синдром Уотерхауза—Фридериксена).
Хроническая надпочечниковая недостаточность может варьировать от полного прекращения продукции гормонов до сохранения у железы небольших резервных возможностей. Проявляется похуданием, пигментацией кожных покровов, гипотензией, облысением, дисменореей.
Болезни с преимущественным поражением мозгового вещества надпочечников.Феохромоцитома — опухоль из хромаффинных клеток, вызывающая развитие артериальной гипертен-зии.
Около 90 % феохромоцитом встречается в мозговом веществе надпочечников, примерно 10 % из них — злокачественные. Двустороннее поражение встречается крайне редко. Феохромоцитомы могут быть единственным проявлением эндокринной патологии либо развиваются при синдроме множественной эндокринной неоплазии.
Около 10 % феохромоцитом экстраадреналовые и встречаются в тканях, происходящих из нервного гребня.
Катехоламины, выделяемые феохромоцитомой в кровоток, вызывают пароксизмальную или устойчивую артериальную гипертензию, сердечные аритмии, головную боль. Если опухоль не лечить, могут произойти кровоизлияние в мозг, развиваться сердечная недостаточность с отеком легких или фибрилляция желудочков.
Феохромоцитомы обычно имеют четкие границы, на разрезе серо-коричневого цвета, диаметром 1—4 см и более. Опухоль состоит из гнездных скоплений крупных клеток с водянистой цитоплазмой. Нередко видны атипичные и множественные ядра.
Гиперплазия мозгового вещества надпочечников (двусторонняя или односторонняя) вызывает симптомы, сходные с таковыми при феохромоцитоме.
Нейробластома — наиболее часто встречается в виде солидной опухоли в надпочечниках. Она составляет 7—14 % всех злокачественных опухолей у детей и 15—50 % — у новорожденных. Чаще бывает у лиц мужского пола. Кроме мозгового вещества надпочечников, возникает в шейных, грудных и брюшных симпатических ганглиях. Основой для распознавания опухоли служит увеличение содержания катехоламинов в моче больных (80 % случаев).
Нейробластома обычно окружена псевдокапсулой узловатого вида сероватого цвета на разрезе. Нередки участки некроза, кровоизлияний и обызвествления. Типичная нейробластома состоит из большого количества клеток, местами формирующих розетки. Нередко находят многочисленные митозы. Патогномо-ничный признак опухоли — наличие розеток и нейрофибрилл.
Синдром множественной эндокринной неоплазии — чаще всего семейный, генетически обусловленный (аутосомно-доминантный тип наследования), включающий несколько комплексов, характеризующихся новообразованиями (доброкачественными и злокачественными), гиперплазией одной или более эндокринных желез.
Различают три типа синдрома множественной эндокринной неоплазии. Для I типа характерно развитие опухолей околощитовидных желез, опухолей из клеток островков Лангерганса поджелудочной железы (синдром Золлингера—Эллисона, инсулиномы, множественные опухоли или диффузная гиперплазия), аденомы гипофиза, аденом коркового вещества надпочечников, аденом щитовидной железы, карциноидов. При II типе встречаются аденомы или аденоматозная гиперплазия околощитовидных желез, медуллярная карцинома щитовидной железы, карциноиды, феохромоцитома. Для III типа характерны гиперплазия околощитовидных желез, медуллярная карцинома щитовидной железы, феохромоцитома, множественные невромы желудочно-кишечного тракта, меланоз, миопатия.
Лекция 15
