Гетеросексуальное ложное преждевременное половое развитие
Эта форма преждевременного полового развития характеризуется появлением мужских вторичных половых признаков у девочек в первом десятилетии жизни.
Этиология. Самая распространенная причина — легкая вирилизирующая форма адреногенитального синдрома (АГС), в частности, недостаточность 21-гидроксилазы. Другие причины очень редки и включают андрогенсекрети-рующие опухоли. АГС является следствием врожденного дефицита ферментных систем, участвующих в синтезе стероидных гормонов надпочечников. Этот генетический дефект имеет рецессивный путь наследования, носителями дефектного гена могут быть и мужчины и женщины (Манухин И.Б. и соавт., 2001).
Гиперпродукция андрогенов в коре надпочечников при врожденном АГС является следствием мутации гена, врожденного генетически обусловленного
 | |||||||
 | |||||||
 | |||||||
 | |||||||
 | |||||||
 |
| Глава 4. Нарушения полового развития 75 |
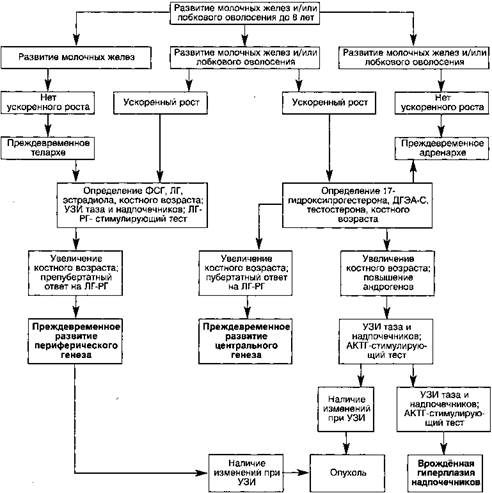
Рисунок 1. Алгоритм диагностики преждевременного полового развития
(Meyers-Seifer C.H., SeiferD.B., 1997)
дефицита ферментной системы. При этом нарушается синтез кортизола — основного глюкокортикоидного гормона коры надпочечников, образование которого уменьшается. При этом по принципу обратной связи возрастает образование адренокортикотропного гормона (АКТГ) в передней доле гипофиза и усиливается синтез предшественников кортизола, из которых вследствие дефицита фермента образуются андрогены. В физиологических условиях андрогены синтезируются в женском организме в небольшом количестве (Morel J., Miiller W.L., 1991).
В зависимости от характера дефицита ферментных систем АГС делится на 3 формы, общим симптомом которых является вирилизация (Bose H.S. et al., 1996).
АГС с синдромом потери соли: дефицит ЗР-дегидрогеназы приводит к резкому уменьшению образования кортизола, вследствие чего развивается частая рвота, обезвоживание организма с нарушением сердечной деятельности.
76 Эндокринная гинекология
АГС с гипертензией: дефицит 11 (З-гидроксилазы приводит к накоплению кортикостерона и, как следствие, к развитию гипертензии на фоне нарушения водного и электролитного обмена.
АГС простая вирилизирующая форма: дефицит С21-гидроксилазы вызывает увеличение образования андрогенов и развитие симптомов гиперандроге-нии без существенного снижения синтеза кортизола. Эта форма АГС наиболее частая.
АГС с потерей соли и гипертензией встречается редко: 1 на 20000-30000 родившихся. Обе эти формы нарушают не только половое развитие, но и функцию сердечно-сосудистой, пищеварительной и других систем организма. Симптомы АГС с потерей соли проявляются в первые часы после рождения, а гипертензивной формы — в первое десятилетие жизни. Эти больные составляют контингент общих эндокринологов и педиатров. Что касается простой вирилизирующей формы АГС, то она не сопровождается соматическими нарушениями развития.
Дефицит С21-гидроксилазы, несмотря на врожденный характер, может проявляться в различные периоды жизни; в зависимости от этого выделяют врожденную, пубертатную и постпубертатную формы. При врожденном адре-ногенитальном синдроме нарушение функции надпочечников начинается внутриутробно, почти одновременно с началом их функционирования как эндокринной железы. Эта форма характеризуется вирилизацией наружных половых органов: увеличением клитора (вплоть до пенисообразного), слиянием больших половых губ и персистенцией урогенитального синуса, представляющего собой слияние нижних двух третей влагалища и уретры и открывающегося под увеличенным клитором. При рождении ребенка нередко ошибаются в определении его пола — девочку с врожденным АГС принимают за мальчика с гипоспадией и крипторхизмом. Следует отметить, что даже при выраженном врожденном АГС яичники и матка развиты правильно, хромосомный набор женский (46 XX), так как внутриутробная гиперпродукция андрогенов начинается в тот период, когда наружные половые органы еще не завершили половую дифференцировку.
Для этой формы АГС характерна гиперплазия коры надпочечников, в которой синтезируются андрогены. Поэтому второе ее название — врожденная гиперплазия коры надпочечников. В случае выраженной вирилизации наружных половых органов, отмечаемой при рождении, эту форму называют ложным женским гермафродитизмом. Это самая частая у женщин форма гермафродитизма среди нарушений половой дифференцировки (Federman D.D., DonohoeP.K., 1995).
В первом десятилетии жизни у девочек с врожденной формой АГС развивается картина преждевременного полового развития по гетеросексуальному типу.
В возрасте 3-5 лет у девочек под влиянием продолжающейся гиперандроге-нии развивается картина ППР по мужскому типу: начинается и прогрессирует


 Глава 4. Нарушения полового развития 77
Глава 4. Нарушения полового развития 77
вирильный гипертрихоз, в 8-10 лет появляются стержневые волосы на верхней губе и подбородке, "бакенбарды".
Гиперандрогения благодаря выраженному анаболическому действию анд-рогенов стимулирует развитие мышечной и костной тканей, происходит быстрый рост трубчатых костей в длину, телосложение, распределение мышечной и жировой тканей приобретает мужской тип. У девочек с врожденным АГС к 10-12 годам длина тела достигает 150-155 см, дети уже не растут более, т.к. происходит окостенение зон роста костей. Костный возраст детей в это время соответствует 20 годам (Zajac J.D., Warne G.L.,1995).
Диагностика. Объективным диагностическим методом является ультразвуковое исследование надпочечников и магнитно-резонансная томография надпочечников.
Гормональными признаками является повышение уровня в крови 17-ОКП, а также ДГЭА и ДГЭА-С — предшественников тестостерона. В целях диагностики может быть использовано определение метаболитов андрогенов в моче (17-КС).
Самым информативным является повышение уровня 17-ОКП и ДГЭА-С в крови, что используется для дифференциальной диагностики с другими эндокринными нарушениями, проявляющимися симптомами гиперандрогении. Определение 17-ОКП, Т, ДГЭА, ДГЭА-С в крови и 17-КС в моче проводится до и после пробы с глюкокортикоидами. Снижение уровня указанных стероидов в крови и в моче на 70-75% указывает на надпочечниковое происхождение андрогенов (Meyers-Seifer C.H., Seifer D.B., 1997).
Также диагностическое значение имеет и УЗИ яичников (при АГС имеет место ановуляция, при эхоскопии отмечают наличие фолликулов различной степени зрелости, не достигающих преовуляторных размеров — мультифолликулярные яичники). В отличие от яичников при синдроме поликистозных яичников (СПКЯ), в них не увеличен объем стромы и нет расположения мелких фолликулов в виде "ожерелья" под капсулой, типичного для этой патологии (Мартыш Н.С, 1996).
При измерении базальной температуры характерна растянутая первая фаза цикла и укороченная вторая фаза цикла (недостаточность желтого тела).
Дифференциальная диагностика проводится с СПКЯ, для которого характерны олигоменорея с периода менархе, хроническая ановуляция, ожирение, увеличенные в объеме яичники и отрицательные пробы с глюкокортикоидами и АКТГ (табл. 1).
Для диагностики АГС при наличии гиперандрогении целесообразно использовать алгоритм, представленный на рисунке 2.
Дифференцировать АГС необходимо также с гормональноактивными опухолями яичников и надпочечников.
