ГИПЕРКИНЕТИЧЕСКАЯ ФОРМА(в раннем возрасте — дистоническая форма)
При этой форме церебрального паралича двигательные расстройства представлены гиперкинезами — атетозом, хореоатетозом, хореиформными движениями, торсионной дистонией. Чаще всего гиперкинезы проявляются в форме атетоза и хореоатетоза, поэтому в литературе эту форму церебрального паралича также называют атетоидной, атетоидной тетраплегией. В период новорожденности у большинства детей мышечный тонус снижен, спонтанные движения ограничены, вялые. Ребенок слабо сосет, часто срыгивает, у него нарушена координация сосания, глотания и дыхания.
В возрасте 2—3 мес. появляются «дистонические атаки», характеризующиеся внезапным повышением мышечного тонуса во время движений (особенно при разгибании головы), при положительных и отрицательных эмоциях, громких звуках, ярком свете. Они протекают по типу рефлекса Моро, АШТ-рефлекса или в форме внезапного разгибания всего тела с поворотом и запрокидыванием головы. Тяжелые мышечные спазмы вплоть до опистотонуса сопровождаются резким криком, выраженными вегетативными реакциями — потоотделением, покраснением кожи и тахикардией. Все врожденные автоматизмы ярко выражены, особенно ладонно-ротовой, рефлекс Моро, АШТ-рефлекс, автоматическая ходьба. Сухожильные рефлексы часто повышены. Гиперкинезы обычно появляются к году-полутора и с возрастом становятся более выраженными. Чаще других бывает атетоз, характеризующийся червеобразными движениями преимущественно в дистальных отделах конечностей. Движения медленные, возникают одновременно в сгибателях и разгибателях. Хореический, или хореоатетоидный, гиперкинез проявляется в форме более быстрых и отрывистых движений с преимущественной локализацией в проксимальных отделах конечностей. Торсионная дистония — гиперкинез в виде медленного сокращения мышц туловища, приводящего к его вращению, поворотам головы и другим изменениям позы. Гиперкинезы минимальны в покое, исчезают во сне, усиливаются при произвольных движениях, провоцируются эмоциями, более выражены в положении на спине и стоя. При попытке речевого общения на лице возникают гримасы.
Гиперкинезы и мышечная дистония дестабилизируют позу. Отсутствует правильная установка туловища и конечностей, противодействующая силе земного притяжения. Произвольные движения дискоординированные, скачкообразные, размашистые. Гиперподвижность может быть причиной подвывихов тазобедренных, плечевых, челюстно-лицевых и других суставов. Становление реакций выпрямления и равновесия резко задержано и качественно неполноценно.
В положении на спине поза вначале напоминает таковую при синдроме «вялого ребенка». Мышечный тонус низкий. Спонтанные движения малоактивные. АШТ-рефлекс резко выражен, поэтому голова чаще повернута в сторону, из-за напряжения шейных мышц возникает асимметрия туловища. Движение рук к средней линии затруднено, сочетанная функция рук нарушена. При захвате предмета ребенок открывает рот и высовывает язык.
Ноги в раннем возрасте чаще согнуты и отведены. Вследствие нарастающей экстензорной активности мышц ноги постепенно разгибаются, что сопровождается умеренным приведением и внутренней ротацией. Стопы — в положении тыльного сгибания и супинации. Движения совершаются попеременно одной или другой ногой, иногда реципрокно. Одновременное сгибание или разгибание ног, свойственное в норме детям 4—5-месячного возраста, при дистонической форме церебрального паралича невозможно. Ноги у многих больных поражены в меньшей степени, чем руки, поэтому дети могут полностью поставить стопы на опору и приподнять таз «на мостик». Эту иногда единственно возможную активность ребенок использует для передвижения по полу, отталкиваясь ногами. В дальнейшем, однако, это усиливает ретракцию мышц шеи и плеч.
При тракции за руки голова сильно запрокидывается, что сопровождается ретракцией мышц шеи и длинных мышц спины. В дальнейшем, когда в подтягивание активно включаются руки, голова длительное время остается откинутой назад. Самостоятельно поднять голову из положения на спине ребенок длительное время не может.
В положении вертикального подвешивания ноги преимущественно разогнуты, редко совершают попеременные движения. Соприкосновение стоп с опорой стимулирует положительную поддерживающую реакцию только при выраженной экстензорной спастичности. Распрямление ног и туловища может сопровождаться усилением гиперкинезов (так называемый атетоидный «танец»).
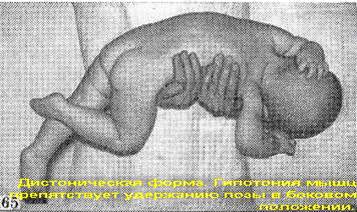
В боковом положении подвешивания ребенок провисает (рис.65).
Повороты со спины на живот формируются с задержкой и осуществляются через более пораженную сторону. Поскольку ноги поражаются в меньшей степени, чем руки, поворот начинается с движений ноги и таза, а плечи и руки пассивно следуют за ними. При попытке поворота, начиная с головы и пояса верхних конечностей, возникает опистотонус.
В положении на животе поднятие головы и опора на руки формируются с большой задержкой. Постоянно меняющийся тонус в мышцах шеи и пояса верхних конечностей ведет к асимметрии опоры и ее потере. Поэтому дети с гиперкинезами не любят лежать на животе, а именно это положение наиболее важно для формирования вертикальной позы. Ноги согнуты и разведены. Рефлекс Галанта асимметричен и не редуцируется на протяжении 1 — 1,5 года. При пробе Ландау голова и ноги свисают (общая сгибательная поза) . Однако если в момент исследования возникает дистоническая атака, поза резко меняется, конечности и туловище разгибаются. При исследовании оптической защитной реакции руки обычно разводятся в стороны.
Ползание на четвереньках с реципрокными движениями рук и ног в течение длительного времени невозможно. Вставание на четвереньки осуществляется из положения на животе путем опускания головы вниз и подтягивания коленей под живот. Это движение возможно благодаря влиянию тонического лабиринтного рефлекса, приводящего к преобладанию флексорного тонуса при сгибании головы. Затем ребенок садится между стопами, поднимает голову и туловище, выводит разогнутые руки вперед, опираясь кистями о пол. При этом локтевые суставы разогнуты, руки приведены, ротированы внутрь, кисти сжаты в кулак. Далее он подтягивает ноги вперед. Такими прыжками («беличьи прыжки») дети передвигаются по комнате. Позднее становится возможным стояние на коленях и передвижение на них без помощи рук.
Положение сидя формируется в течение длительного времени. При хорошей функции отведения и сгибания бедер дети быстрее осваивают сидение на полу, поскольку широкая площадь опоры способствует сохранению равновесия.
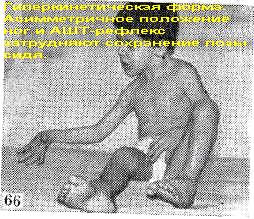
Сгибание бедер чаще асимметричное (рис.66).Длительное время больные не могут самостоятельно сидеть на стуле — падают вперед, назад или в более пораженную сторону. При сидении с фиксацией ноги не должны касаться пола. Если стопы соприкасаются с опорой, ноги разгибаются в коленных и тазобедренных суставах, приводятся (положительная поддерживающая реакция), и больной падает назад. Такая же реакция наблюдается при попытке посадить ребенка из положения стоя. Чрезмерное разгибание туловища может перейти в сгибательную позу, если, пытаясь придать больному удобную позу, согнуть бедра во время сидения.
Сгибание коленей и бедер ведет к тотальному сгибанию всего тела. Возникает опасность падения вперед. В положении сидя любая попытка произвольного движения вызывает интермиттирующие спазмы мышц туловища и конечностей, что нарушает равновесие. Этому способствует также отсутствие защитной функции рук.
В результате активации АШТ-рефлекса ребенок тянется к предмету только одной рукой. Используя влияние симметричного тонического шейного рефлекса, он может посредством наклона головы привести руки к средней линии, однако при этом кисти сжаты в кулак. Если голову слегка запрокинуть, появляется возможность разогнуть руку, раскрыть кисть при согнутом лучезапястном суставе. Используя это положение руки, удастся научить больного печатать на пишущей машинке одним пальцем. Глаза, голова и туловище не могут двигаться изолированно, что препятствует сохранению равновесия, зрительно-моторной координации, создаст трудности при чтении и письме.
Стояние и ходьба формируются очень поздно и только в случаях, когда ноги поражены в меньшей степени, чем туловище и руки, а контроль головы и реакции равновесия достаточно развиты. Трудности при вставании обусловлены неспособностью использовать руки для опоры или подтягивания. В случае относительной сохранности рук ребенок сначала встает на колени, затем кладет согнутые в локтевых суставах руки на опору (стул, стол), подтягивает ноги и становится на них. При этом колени переразгибаются, так как даже незначительное сгибание в коленях ведет к общей сгибательной позе и потере опорной функции. Дети могут играть стоя, опираясь предплечьями и животом о стул или маленький стол и тем предотвращая падение.
Ходить без помощи ребенок начинает в возрасте 6—8 лет и старше, иногда только в 10—15 лет. При первых самостоятельных шагах больной часто падает из-за внезапных флексорных спазмов. Причиной сгибательного тонуса может быть высокое поднимание ног при ходьбе. Резкое сгибание бедра и колена приводит к общей сгибательной позе. Со временем больные обучаются умеренному сгибанию ног. Шаркающая походка с переразогнутыми или слегка согнутыми коленями и бедрами и умеренным отведением плечевого пояса способствует стабилизации туловища при ходьбе. Сохранить равновесие ребенку помогает также выдвижение разогнутых рук вперед и соединение их перед туловищем. Дети могут приспосабливать для ходьбы АШТ-рефлекс. Они поворачивают голову в сторону согнутой ноги, чтобы разогнуть ее и перенести на нее массу тела. Походка обычно не плавная, толчкообразная, асимметричная. Равновесие при ходьбе легко нарушается, но стоять на месте больным все же много труднее, чем идти.
Препятствовать стоянию и ходьбе могут сгибательные деформации в тазобедренных и коленных суставах, формирующиеся вследствие того, что большую часть времени больные проводят сидя на стуле. Перенос массы тела на внутренние поверхности стоп при стоянии приводит к их вальгусной деформации.
Наряду с двигательными расстройствами при гиперкинетической форме церебрального паралича в 30—45 % случаев выявляют снижение слуха, преимущественно на высокие тона, в 30—35 % — парез взора вверх, в 60—70 % — псевдобульбарные расстройства (слюнотечение, трудности жевания, глотания), в 10—15%—судороги. У большинства больных речь нарушена по типу экстрапирамидной дизартрии.
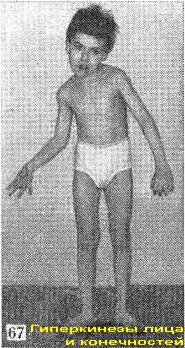
Психическое развитие нарушается меньше, чем при других формах церебральных параличей. Из-за плохого речевого контакта часто возникает впечатление об умственной отсталости, но результаты психологического обследования, при котором учитываются ответы жестами, движениями глаз, свидетельствуют о более высоком уровне интеллекта. Вместе с тем общение с такими больными затруднено, поскольку при разговоре, волнении они сильно гримасничают, принимают необычные позы (рис.67).
Прогноз развития двигательных функций и социальной адаптации зависит от тяжести поражения нервной системы. В 60—73 % случаев дети обучаются самостоятельно ходить, однако произвольная двигательная активность, в особенности тонкая моторика, в значительной степени нарушены. Наряду с плохим контролем головы это осложняет, а в ряде случаев делает невозможным процесс обучения. При умеренных двигательных расстройствах дети могут научиться писать, рисовать (рис.68). Больные с хорошим интеллектом заканчивают школу, средние специальные, а иногда и высшие учебные заведения и адаптируются к определенной трудовой деятельности.