Средства блокирующие кальциевые каналы. Учебный материал
Учебный материал
Ишемическая болезнь сердца – острое или хроническое заболевание сердца, вызванное уменьшением доставки крови к миокарду в связи с атеросклеротическим процессом в коронарных артериях.
Стенокардия и инфаркт миокарда – наиболее часто встречаемые формы ИБС.
Устранение кислородной недостаточности при ИБС достигается двумя путями: увеличением доставки кислорода к сердцу и уменьшением потребности в кислороде сердца.
Лечение стенокардии преследует несколько главных целей:
● купирование приступов;
● предупреждение приступов стенокардии и безболевых эпизодов ишемии миокарда либо уменьшение их частоты и выраженности;
● вторичная профилактика ИБС и улучшение прогноза жизни;
● улучшение качества жизни.
Классификация антиангинальных средств:
1. Нитраты
2. B-адреноблокаторы
3. Блокаторы кальциевых каналов
4. Средства из разных групп:
- активаторы калиевых каналов
- блокаторы калиевых каналов
К нитратамотносятся органические соединения, содержащие группы –О-NO2.
С учетом особенностей химического строения нитропрепараты делят на группы:
- нитроглицерин и его производные;
- препараты изосорбида динитрата (нитросорбид, изокет, изомак, кардикет, кардикс);
- препараты изосорбида- 5 –мононитрата (монолонг, моносан, моночинкве);
- производные нитрозопентона (эринит).
С целью быстрого купирования приступа стенокардии используют только некоторые лекарственные формы нитратов (нитроглицерин – сублингвальные, буккальные формы, аэрозоли; изосорбида динитрата – аэрозоли, таблетки для разжевывания). Для предупреждения приступов стенокардии применяют препараты пролонгированного действия.
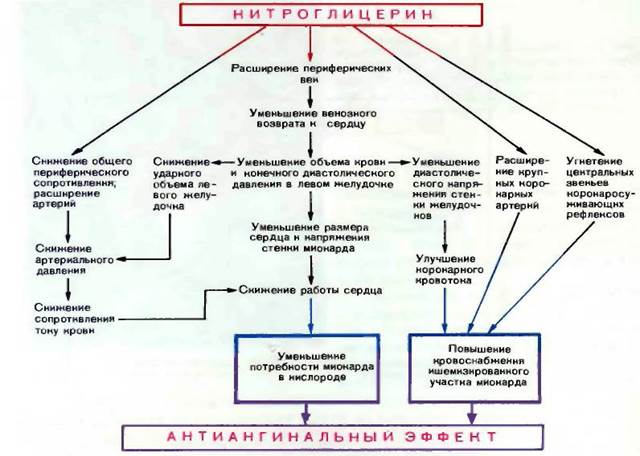
МЕХАНИЗМЫ АНТИАНГИНАЛЬНОГО ДЕЙСТВИЯ НИТРОГЛИЦЕРИНА
Побочные эффекты:
- давящая, распирающая головная боль, сопровождающаяся головокружением, шумом в ушах, приливом крови к лицу;
- метгемоглобинемия (длительный прием);
- резкое снижение АД;
- тахикардия.
Противопоказания:
Абсолютные:
- повышенная чувствительность и аллергические реакции;
- артериальная гипотензия;
- гиповолимия;
- инфаркт миокарда правого желудочка;
- тампонада сердца;
- выраженная цереброваскулярная недостаточность;
- геморрагический инсульт.
Относительные:
- повышенное внутричерепное давление;
- закрытоугольная глаукома;
- ортостатическая гипотензия;
- гипертрофическая кардиомиопатия с обструкцией выносящего тракта;
Средства блокирующие кальциевые каналы
Основной принцип их действия заключается в том, что они нарушают проникновение ионов кальция из экстрацеллюлярного пространства в мышечные клетки сердца и сосудов (через медленные кальциевые каналы). Эффективность таких препаратов (например, верапамила) при стенокардии объясняется тем, что они уменьшают работу сердца и расширяют коронарные сосуды, т. е. уменьшают потребность сердца в кислороде и одновременно повышают его доставку. Уменьшение поступления ионов кальция в клетки миокарда приводит к уменьшению использования энергии фосфатных связей для механической работы сердца. При этом сила сердечных сокращений и работа сердца снижаются. Соответственно уменьшается потребность сердца в кислороде. Снижение работы сердца связано также с расширением периферических артерий и понижением артериального давления (снижается сопротивление току крови и, следовательно, уменьшается «постнагрузка» на сердце). Частота сердечных сокращений под влиянием блокаторов кальциевых каналов изменяется неоднозначно. Это связано с тем, что блокаторы кальциевых каналов оказывают прямое отрицательное хронотропное действие на сердце, которое в той или иной степени нивелируется рефлекторной тахикардией, возникающей на гипотензивное действие препаратов. Антиангинальный эффект блокаторов кальциевых каналов обеспечивается также выраженным расширением коронарных сосудов (в результате снижения поступления ионов кальция в гладкие мышцы сосудов), что повышает доставку к сердцу кислорода. Блокаторы кальциевых каналов улучшают субэндокардиальный кровоток и, возможно, увеличивают коллатеральное кровообращение.
Побочные эффекты:
- гиперемия кожи лица и шеи;
- артериальная гипотензия;
- запоры;
- при приеме нифедипинавозможны тахикардия, отеки голеней и стоп, не связанные с декомпенсацией сердечной недостаточности;
- вследствие кардиодепрессивного действия верапамил может вызывать брадикардию, атриовентрикулярную блокаду.
Противопоказания:
- группу нифедипина не следует назначать при исходной гипотензии, синдроме слабости синусового узла, беременности;
- верапамил противопоказан при нарушениях атриовентрикулярной проводимости, синдроме слабости синусового узла, хронической сердечной недостаточности и при артериальной гипотензии.
β – адреноблокаторы
Антиангинальный эффект их связан преимущественно с блоком β-адренорецепторов сердца и устранением адренергических влияний. Это проявляется в уменьшении частоты и силы сердечных сокращений. Работа сердца уменьшается, в связи с чем снижается потребность миокарда в кислороде. Гипотензивный эффект β-адреноблокаторов также способствует разгрузке сердца. Коронарное кровообращение не улучшается и может даже несколько ухудшиться. Таким образом, возникший при стенокардии дисбаланс между потребностью в кислороде и его доставкой устраняется за счет снижения потребности миокарда в кислороде. Определенное фармакотерапевтическое значение имеет также влияние β -адреноблокаторов на ЦНС, проявляющееся в виде анксиолитического эффекта.
Для лечения стенокардии используют β-адреноблокаторы неизбирательного действия (анаприлин) и β1- адреноблокаторы (атенолол, метопролол).
Побочные эффекты:
- брадикардия;
- артериальная гипотензия;
- усиление левожелудочковой недостаточности;
- бронхоспазм;
- атриовентрикулярная блокада;
- усиление синдрома Рейно и перемежающей хромоты;
- гиперлипидемия;
- нарушение толерантности к углеводам;
- сонливость;
- головокружение;
- слабость.
Противопоказания:
- брадикардия (менее 50 в мин.);
- артериальная гипотензия (САД ниже 100 мм рт. ст.);
- обструктивные болезни легких;
- бронхиальная астма;
- атриовентрикулярная блокада;
- сахарный диабет в стадии декомпенсации;
- нарушение периферического кровообращения;
- декомпенсация хронической сердечной недостаточности;
- беременность.
