Венозное полнокровие
Венозное полнокровие — повышенное кровенаполнение органа или ткани в связи с уменьшением (затруднением) оттока крови; приток крови при этом не изменен или уменьшен. Застой венозной крови (застойная гиперемия) приводит к расширению вен и капилляров (рис. 53), замедлению в них кровотока, с чем связано развитие гипоксии, повышение проницаемости базальных мембран капилляров.
Венозное полнокровие может быть общим и местным.
Общее венозное полнокровие
Общее венозное полнокровие развивается при патологии сердца, ведущей к острой или хронической сердечной (сердечно-сосудистой) недостаточности. Оно может быть острым и хроническим.
При остром общем венозном полнокровии, которое является проявлением синдрома острой сердечной недостаточности (недостаточность сократительной способности миокарда, например при инфаркте миокарда, остром миокардите), в результате гипоксического повреждения гистогематических барьеров и резкого повышения капиллярной проницаемости в тканях наблюдаются плазматическое пропитывание (плазморрагия) и отек, стазы в капиллярах и множественные кровоизлияния диапедезного характера, в паренхиматозных органах появляются дистрофические и некротические изменения. Структурно-функциональные особенности органа, в котором развивается острый венозный застой, определяют преобладание отечно-плазморрагических, геморрагических либо дистрофических и некротических изменений. Возможно и сочетание их. В легких гисто-
физиологические особенности аэрогематического барьера объясняют развитие при остром венозном застое преимущественно отека и геморрагий. В почках вследствие особенностей структуры нефрона и кровообращения возникают в основном дистрофические и некротические изменения, особенно эпителия канальцев. В печени в связи с особенностями архитектоники печеночной дольки и ее кровообращения при остром полнокровии появляются центролобулярные кровоизлияния и некрозы.
Хроническое общее венозное полнокровие развивается при синдроме хронической сердечной (сердечно-сосудистой) недостаточности, осложняющем многие хронические заболевания сердца (пороки, ишемическая болезнь сердца, хронический миокардит, кардиомиопатии, фиброэластоз эндокарда и др.). Оно приводит к тяжелым, нередко необратимым, изменениям органов и тканей. Длительно поддерживая состояние тканевой гипоксии, оно определяет развитие не только плазморрагии, отека, стаза и кровоизлияний, дистрофии и некроза, но и атрофических и склеротических изменений. Склеротические изменения, т. е. разрастание соединительной ткани, связаны с тем, что хроническая гипоксия стимулирует синтез коллагена фибробластами и фибробластоподобными клетками. Соединительная ткань вытесняет паренхиматозные элементы, развивается застойное уплотнение (индурация) органови тканей. Порочный круг при хроническом венозном полнокровии замыкается развитием капиллярно-паренхиматозного блока в связи с «утолщением» базальных мембран эндотелия и эпителия за счет повышенной продукции коллагена фибробластами, гладкими мышечными клетками и липофибробластами.
Изменения органов при хроническом венозном застое, несмотря на ряд общих черт (застойная индурация), имеют ряд особенностей.
Кожа, особенно нижних конечностей, становится холодной и приобретает синюшную окраску (цианоз). Вены кожи и подкожной клетчатки расширены, переполнены кровью; также расширены и переполнены лимфой лимфатические сосуды. Выражены отек дермы и подкожной клетчатки, разрастание в коже соединительной ткани. В связи с венозным застоем, отеком и склерозом в коже легко возникают воспалительные процессы и изъязвления, которые долгое время не заживают.
Печень при хроническом венозном застое увеличена, плотная, ее края закруглены, поверхность разреза пестрая, серо-желтая с темно-красным крапом и напоминает мускатный орех, поэтому такую печень называют мускатной (рис. 54).
При микроскопическом исследовании видно, что полнокровны лишь центральные отделы долек, где гепатоциты разрушены (см. рис. 54); эти отделы на разрезе печени выглядят темно-красными. На периферии долек клетки печени находятся в состоянии дистрофии, нередко жировой, чем объясняется серо-желтый цвет печеночной ткани,.
Морфогенез изменений печени при длительном венозном застое сложен (схема VI). Избирательное полнокровие центра долек связано с тем, что застой печени охватывает прежде всего печеночные вены, распространяясь на собирательные и центральные вены, а затем и на синусоиды. Последние расширяются, но только в центральных и средних отделах дольки, где встречают сопротивление со стороны впадающих в синусоиды капиллярных разветвлений печеночной артерии, давление в которых выше, чем в синусоидах. По мере нарастания полнокровия в центре долек появляются кровоизлияния, гепатоциты здесь подвергаются дистрофии, некрозу и атрофии. Гепатоциты периферии долек компенсаторно гипертрофируются и приобретают сходство с центролобулярными. Разрастание соединительной ткани в зоне кровоизлияний и гибели гепатоцитов связано с пролиферацией клеток синусоидов — липоцитов, которые могут выступать в роли фибробластов (см. рис. 54), а вблизи центральных и собирательных вен — с пролиферацией фибробластов адвентиции этих вен.
Схема VI. Морфогенез застойного фиброза печени
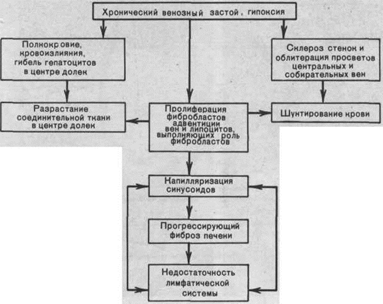
В результате разрастания соединительной ткани в синусоидах появляется непрерывная базальная мембрана (в нормальной печени она отсутствует), т.е. происходит капилляризация синусоидов, возникает капиллярно-паренхиматозный блок, который, усугубляя гипоксию, ведет к прогрессированию атрофических и склеротических изменений печени. Этому способствуют также шунтирование крови, развивающееся при склерозе стенок и обтурации просветов многих центральных и собирательных вен, а также нарастающий застой лимфы. В финале развивается застойный фиброз (склероз) печени.
При прогрессирующем разрастании соединительной ткани появляются несовершенная регенерация гепатоцитов с образованием узлов-регенератов, перестройка и деформация органа. Развивается застойный (мускатный) цирроз печени, который называют также сердечным, так как он обычно встречается при хронической сердечной недостаточности.
В легких при хроническом венозном полнокровии развиваются два вида изменений — множественные кровоизлияния, обусловливающие гемосидероз легких, и разрастание соединительной ткани, т. е. склероз. Легкие становятся большими, бурыми и плотными — бурое уплотнение (индурация) легких (рис. 55).
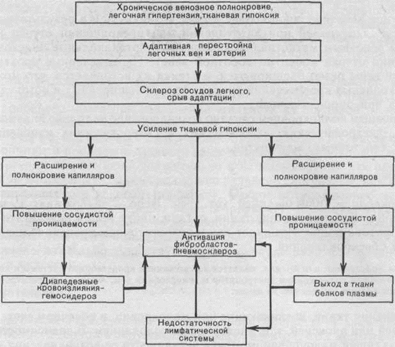
В морфогенезе бурого уплотнения легких основную роль играют застойное полнокровие и гипертензия в малом круге кровообращения, ведущие к гипоксии и повышению сосудистой проницаемости, отеку, диапедезным кровоизлияниям (схема VII). Развитию этих изменений предшествует ряд адаптивных процессов в сосудистом русле легких. В ответ на гипертензию в малом круге кровообращения происходит гипертрофия мышечно-эластических структур мелких ветвей легочной вены и артерии с перестройкой сосудов по типу замыкающих артерий, что предохраняет капилляры легкого от резкого переполнения кровью. Со временем адаптивные изменения сосудов легкого сменяются склеротическими, развиваются декомпенсация легочного кровообращения, переполнение капилляров межальвеолярных перегородок кровью. Нарастает гипоксия ткани, в связи с чем повышается сосудистая проницаемость, возникают множественные диапедезные кровоизлияния. В альвеолах, бронхах, межальвеолярных перегородках, лимфатических сосудах и узлах легких появляются скопления нагруженных гемосидерином клеток — сидеробластов и сидерофагов (см. рис. 55) и свободнолежащего гемосидерина. Возникает диффузный гемосидероз легких. Гемосидерин и белки плазмы (фибрин) «засоряют» строму и лимфатические дренажи легких, что ведет к резорбционной недостаточности их лимфатической системы, которая сменяется механической. Склероз кровеносных сосудов и недостаточность лимфатической системы усиливают легочную гипоксию, которая становится причиной пролиферации фибробластов, утолщения межальвеолярных перегородок (см. рис. 55). Возникает капиллярно-паренхиматозный блок, замыкающий порочный круг в морфогенезе индурации легких, развивается застойный склероз легких. Он более значителен в нижних отделах легких, где сильнее выражен венозный застой и больше скоплений кровяных пигментов, фибрина. Пневмосклероз, как и гемосидероз, при буром уплотнении легких имеет каудоапикальное распространение и зависит от степени и длительности венозного застоя в легких.
Существует идиопатическая бурая индурация легких (идиопатический, или эссенциальный, гемосидероз легких; пневмогеморрагическая ремиттирующая анемия; синдром Целена—Геллерстедта). Заболевание встречается редко, преимущественно у детей в возрасте от 3 до 8 лет. Морфогенез эссенциального гемосидероза легких принципиально не отличается от описанного при вторичном буром уплотнении легких. Однако гемосидероз при этом выражен резче и чаще сочетается с множественными геморрагиями. Причиной заболевания считают первичное недоразвитие эластического каркаса легочных сосудов, в результате чего в легких возникают аневризмы сосудов, застой крови и диапедезные кровоизлияния; не исключают роль инфекций и интоксикаций, аллергии и аутоиммунизации.
Схема VII. Морфогенез бурого уплотнения легких
Почки при хроническом общем венозном застое становятся большими, плотными и цианотичными — цианотическая индурация почек. Особенно полнокровны вены мозгового вещества и пограничной зоны. На фоне венозного застоя развивается лимфостаз. В условиях нарастающей гипоксии возникают дистрофия нефроцитов главных отделов нефрона и склероз, который, однако, не бывает рез.ко выраженным.
Хронический венозный застой в селезенке также ведет к ее цианотической индурации. Она увеличена, плотна, темно-вишневого цвета, отмечаются атрофия фолликулов и склероз пульпы. При общем хроническом венозном застое цианотическая индурация свойственна и другим органам.
Местное венозное полнокровие
Местное венозное полнокровие наблюдается при затруднении оттока венозной крови от определенного органа или части тела в связи с закрытием просвета вены (тромбом, эмболом) или сдавливанием ее извне (опухолью, разрастающейся соединительной тканью). Так, резкое венозное полнокровие желудочно-кишечного тракта развивается при тромбозе воротной вены. Мускатная печень и мускатный цирроз печени встречаются не только при общем венозном полнокровии, но и при воспалении печеночных вен и тромбозе их просветов (облитерирующий тромбофлебит печеночных вен), что характерно для болезни (синдрома) Бадда—Киари. Причиной цианотической индурации лочек может стать тромбоз почечных вен. К венозному застою и отеку конечности ведет
также тромбоз вен, если коллатеральное кровообращение оказывается недостаточным.
Местное венозное полнокровие может возникнуть и в результате развития венозных коллатералей при затруднении или прекращении оттока крови по основным венозным магистралям (например, портокавальные анастомозы при затруднении оттока крови по воротной вене). Переполненные кровью коллатеральные вены резко расширяются, а стенка их истончается, что может быть причиной опасных кровотечений (например, из расширенных и истонченных вен пищевода при циррозе печени).
С венозным полнокровием связано возникновение не только плазмогеморрагических, дистрофических, атрофических и склеротических изменений, но и венозных (застойных) инфарктов.
Малокровие
Малокровием, или ишемией (от греч. ischo — задерживать), называют уменьшенное кровенаполнение ткани, органа, части тела в результате недостаточного притока крови. Речь идет как о недостаточном кровенаполнении, так и о полном обескровливании.
Общее малокровие, или анемия, является заболеванием кроветворной системы и характеризуется недостаточным содержанием эритроцитов и гемоглобина (см. Анемия). К расстройствам кровообращения анемия отношения не имеет.
Изменения ткани, возникающие при малокровии, в конечном счете связаны с гипоксией или аноксией, т. е. кислородным голоданием. В зависимости от причины, вызвавшей малокровие, момента внезапности ее возникновения, длительности гипоксии и степени чувствительности к ней ткани при малокровии возникают либо тонкие изменения на уровне ультраструктур, либо грубые деструктивные изменения, вплоть до ишемического некроза — инфаркта.
При остром малокровии обычно возникают дистрофические и некробиотические изменения. Им предшествуют гистохимические и ультраструктурные изменения — исчезновение из ткани гликогена, снижение активности окислительно-восстановительных ферментов и деструкция митохондрий. Для макроскопической диагностики применяют различные соли тетразолия, теллурит калия, которые вне участков ишемии (где активность дегидрогеназ высокая) восстанавливаются и окрашивают ткань в серый или черный цвет, а участки ишемии (где активность ферментов снижена или отсутствует) остаются неокрашенными. На основании результатов электронно-гистохимического изучения тканевых изменений при остром малокровии и при инфаркте острую ишемию следует рассматривать как преднекротическое (предынфарктное) состояние. При длительном малокровии развиваются атрофия паренхиматозных элементов и склероз в результате повышения коллагенсинтезирующей активности фибробластов.
В зависимости от причин и условий возникновения различают следующие виды малокровия: ангиоспастическое, обтурационное, компрессионное, в результате перераспределения крови.
Ангиоспастическое малокровие возникает вследствие спазма артерии в связи с действием различных раздражителей. Например, болевое раздражение может вызвать спазм артерий и малокровие определенных участков тела. Таков же механизм действия сосудосуживающих лекарственных препаратов (например, адреналина). Ангиоспастическая ишемия появляется и при отрицательных эмоциональных аффектах («ангиоспазм неотреагированных эмоций»),
Обтурационное малокровие развивается вследствие закрытия просвета артерии тромбом или эмболом, в результате разрастания соединительной ткани
в просвете артерии при воспалении ее стенки (облитерирующий эндартериит), сужения просвета артерии атеросклеротической бляшкой. Обтурационная ишемия, обусловленная тромбозом артерии, нередко завершает ангиоспазм, и наоборот, ангиоспазм дополняет обтурацию артерии тромбом или эмболом.
Компрессионное малокровие появляется при сдавлении артерии опухолью, выпотом, жгутом, лигатурой.
Ишемия в результате перераспределения крови наблюдается в случаях гиперемии после анемии (см. Артериальное полнокровие). Такова, например, ишемия головного мозга при извлечении жидкости из брюшной полости, куда устремляется большая масса крови.
Значение и последствия малокровия различны и зависят от особенностей причины и продолжительности ее действия. Так, малокровие вследствие спазма артерий обычно непродолжительно и не вызывает особых расстройств. Однако при длительных спазмах возможно развитие дистрофических изменений и даже ишемического некроза (инфаркт). Острое обтурационное малокровие особенно опасно, так как нередко ведет к инфаркту. Если закрытие просвета артерии развивается медленно, то кровообращение может быть восстановлено с помощью коллатералей и последствия такой анемии могут быть незначительными. Однако длительно существующее малокровие рано или поздно ведет к атрофии и склерозу.
