Ангина глоточной миндалины (аденоидит)
Аденоидит (ретроназальная ангина) - острое воспаление глоточной миндалины, встречается в основном у детей, что связано с разрастанием в этом возрасте аденоидной ткани. В относительно редких случаях ангина глоточной миндалины появляется и у взрос-
лых, когда эта миндалина не претерпела возрастной инволюции. Воспалительный процесс обычно распространяется с миндалины на слизистую оболочку верхнего и среднего отделов глотки.
Этиология.Причиной возникновения острого аденоидита является активизация сапрофитной флоры носоглотки под влиянием переохлаждения, вирусной инфекции, а также других общих инфекционных заболеваний.
Клиника.Острый аденоидит у детей раннего возраста начинается с повышения температуры тела до 40 °С и нередко с появления общих симптомов интоксикации - рвоты, жидкого стула. Носовое дыхание затруднено, появляются слизисто-гнойные выделения из носа, увеличиваются регионарные лимфатические узлы, голос с носовым оттенком. Появление кашля указывает на раздражение гортани и трахеи слизисто-гнойным отделяемым из носоглотки, что может стать причиной трахеобронхита. Нередко к острому аденоидиту присоединяется ангина тубарных миндалин, боковых валиков, лимфоидных гранул (фолликулов) глотки.
В ряде случаев могут присоединиться евстахиит, катаральный отит, ретрофарингеальный абсцесс.
При объективном исследовании на резко гиперемированной задней стенке ротоглотки видна характерная для этого заболевания полоска слизисто-гнойного секрета, стекающего из носоглотки. Нередко одновременно наблюдается гиперемия задних нёбных дужек. При передней риноскопии после анемизации слизистой оболочки носа можно увидеть гиперемированную и отечную аденоидную ткань, покрытую слизисто-гнойной пленкой. При задней риноскопии глоточная миндалина резко набухшая, гиперемирована, на ее поверхности могут быть точечные или сливные гнойные налеты. Общий вид соответствует картине при катаральной, фолликулярной или лакунарной ангине.
Лечение.Необходима общая и местная противовоспалительная терапия. Назначаются антибиотики (ампициллин, аугментин, эритромицин и др.), антигистаминные средства (гисманал, кларитин, кестин, зиртек и др.), анальгетики, препараты, содержащие парацетомол (парацетомол, солпадеин и др.). При местной терапии необходимо восстановить носовое дыхание, для чего назначают сосудосуживающие и антисептические средства в виде капель в нос на 6-7 дней (галазолин, нафтизин, 2% р-р протаргола, хлорофиллипт и др.), секретолитики в виде аэрозолей (ринофлуимуцил и др.). При
наличии аденоидов II-III степени через 3-4 нед после обострения рекомендована операция - удаление аденоидов (аденотомия).
ОСЛОЖНЕНИЯ АНГИН
Различают общие и местные осложнения ангин. Среди общих осложнений на первом месте по частоте стоит ревматизм и поражения сердца (тонзиллокардиальный синдром). Нередки осложнения ангин со стороны почек (тонзиллоренальный синдром), суставов, возможно поражение кроветворных органов, желудочно-кишечного тракта, развитие сепсиса. В основе возникновения и особенностей течения общих осложнений ангины и хронического тонзиллита лежит инфекционный агент - В-гемолитический стрептококк и сопутствующая микрофлора при их взаимодействии с макроорганизмом. (Рассмотрение этой проблемы будет продолжено в разделе 3.6.2.)
Наиболее частым местным осложнением ангины является паратонзиллит. Из других местных осложнений возможно развитие заглоточного (ретрофарингеального абсцесса), окологлоточного (парафарингеального) абсцесса, острого шейного лимфаденита, острого среднего отита (особенно при ангине глоточной и тубарной миндалин), отека и стеноза гортани (чаще при паратонзиллите).
Паратонзиллит
Паратонзиллит (paratonsillitis) - заболевание, характеризующееся развитием воспаления (отечного, инфильтративного или с абсцедированием) в паратонзиллярной клетчатке - между капсулой миндалины и глоточной фасцией, покрывающей констрикторы глотки. В паратонзиллярной клетчатке в результате проникновения вирулентной инфекции из нёбных миндалин возникает соответствующая клиническая картина. В большинстве случаев паратонзиллит развивается как осложнение ангины у больных хроническим тонзиллитом; последний диагностируется более чем у 80% больных с паратонзиллитом. Паратонзиллит относится к частым заболеваниям в молодом и зрелом возрасте (от 15 до 30 лет), встречается одинаково часто у мужчин и женщин.
Проникновению инфекции из миндалин в паратонзиллярную клетчатку способствуют глубоко пронизывающие миндалину крип-
ты, особенно в области верхнего полюса, где инфекционный очаг при хроническом тонзиллите всегда больше выражен. Патогенная микрофлора проникает по продолжению - percontinuitatem. В области верхнего полюса миндалины, где нет капсулы, располагаются слизистые железы Вебера, которые вовлекаются в воспалительный процесс при хроническом тонзиллите и могут передать инфекцию в паратонзиллярную клетчатку, наиболее выраженную в области верхнего полюса. Иногда в надминдаликовом пространстве в толще мягкого нёба имеется добавочная долька нёбных миндалин; сохранение ее при тонзиллэктомии также может создавать условия для развития абсцесса (рис. 3.16).
Причиной паратонзиллита может явиться распространение инфекции при воспалении кариозных зубов на околоминдаликовую клетчатку - одонтогенный паратонзиллярный абсцесс. Возможны травматическая природа возникновения паратонзиллярного абсцесса, гематогенный путь поражения паратонзиллярной клетчатки при острых инфекционных заболеваниях.
По клинико-морфологическим изменениям выделяют три формы паратонзиллита: отечную (5% случаев), инфильтративную (20% случаев) и абсцедирующую (75% случаев).
По сути, эти формы являются последовательными стадиями процесса воспаления паратонзиллярной клетчатки.
Клиника.Воспаление паратонзиллярной клетчатки чаще носит односторонний характер. Обычно возникает после перенесенной ангины или очередного обострения хронического тонзиллита в период выздоровления. Появление односторонней интенсивной боли позволяет предположить развитие осложнения.
Паратонзиллит может иметь различную локализацию:
• передневерхняя (супратонзиллярная) - около верхнего полюса миндалины, между капсулой миндалины и верхней частью нёбно-язычной дужки; •задняя паратонзиллярная локализация - между миндалиной и нёбно-глоточной дужкой;
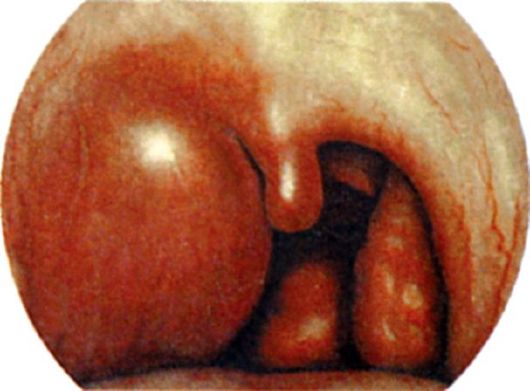 Рис. 3.16.Паратонзиллярный абсцесс
Рис. 3.16.Паратонзиллярный абсцесс
• нижняя паратонзиллярная локализация - между нижним полюсом миндалины и боковой стенкой глотки;
• боковая (латеральная) локализация - между средней частью миндалины и боковой стенкой глотки.
На первом месте по частоте встречаемости стоит супратонзиллярный абсцесс (более 70%), на втором - задний (16%), далее нижний
(7%) и боковой (4%).
Заболевание имеет общие и местные признаки. Общие признаки: относительно тяжелое состояние, слабость в связи с интоксикацией, повышением температуры тела до 39-40 °С. Общее состояние утяжеляется и в связи с мучительной болью в горле, резко возрастающей при глотании, нарушением сна, невозможностью приема пищи и проглатывания слюны. В результате воспаления мышц глотки и частично мышц шеи и шейного лимфаденита возникает болевая реакция при поворотах головы; больной держит голову набок и поворачивает ее при необходимости вместе с корпусом.
Местные признаки: выраженная односторонняя боль в горле с иррадиацией в ухо, зубы. Боль настолько усиливается при глотании, что больной отказывается от приема пищи и питья, а слюна стекает из угла рта. Характерен выраженный в разной степени тризм - тонический спазм жевательной мускулатуры, из-за чего рот открывается не полностью, а всего на 1-2 см, затруднена фарингоскопия. Появление тризма у больного паратонзиллитом является косвенным признаком перехода процесса в стадию абсцедирования. Паратонзиллярный абсцесс обычно формируется к 3-4-му дню заболевания, однако у некоторых больных абсцедирование отмечается уже в первые сутки. В результате открытой гнусавости, обусловленной парезом мышц нёбной занавески, речь становится невнятной, с носовым оттенком.
Регионарные лимфатические узлы увеличены, болезненны на стороне поражения, угол нижней челюсти часто не пальпируется из-за отека.
В крови лейкоцитоз 10-15х109/л, формула крови со сдвигом влево, повышается СОЭ.
Самопроизвольное вскрытие абсцесса может наступить на 4-6 день заболевания, после чего улучшается состояние и снижается температура. Однако в части случаев спонтанное вскрытие не происходит и процесс распространяется в парафарингеальное пространство. Такой исход возможен при боковой локализации и ведет к тяжелому осложнению - развитию парафарингита.
Фарингоскопическая картина зависит от локализации инфильтрата. При передневерхней локализации отмечается резкое шаровидное выбухание в области верхнего полюса миндалины, которая вместе с нёбными дужками и мягким небом оказывается смещена к средней линии, язычок при этом смещен в противоположную сторону. При задней локализации отмечается выраженная припухлость в области нёбно-глоточной дужки и боковой стенки глотки. Нёбная миндалина и язычок отечны, инфильтрированы и смещены кпереди. При нижней локализации паратонзиллита отек может распространяться на верхний отдел гортани, вызывая ее стенозирование. Эта форма паратонзиллита имеет менее выраженные фарингоскопические признаки. Отмечается отек и инфильтрация нижних отделов дужек, нижнего полюса миндалины и прилежащей части корня языка.
Диагностикавследствие резко выраженной и патогномичной симптоматики не вызывает затруднений.
Лечениезависит от стадии паратонзиллита.
При отечной и инфильтративной стадиях в первые 2-3 дня заболевания показана противовоспалительная терапия - в основном антибиотики пенициллинового (амоксиклав, феноксиметилпенициллин), цефалоспоринового ряда (цефазолин, клафоран), или макролиды (кларитромицин и др.), дезинтоксикационная терапия; антигистаминная терапия; жаропонижающие средства и анальгетики. В некоторых случаях целесообразно вскрытие паратонзиллита и в стадии инфильтрации, поскольку это снимает напряжение тканей, оказывает дренирующий эффект, прекращает нарастание воспалительного процесса и предупреждает переход его в гнойную форму.
Наличие паратонзиллита в стадии абсцедирования является показанием для экстренного оперативного вмешательства - вскрытия паратонзиллярного абсцесса, или абсцесстонзиллэктомия, с одновременным назначением противовоспалительной терапии.
Вскрытие абсцесса производится после местного обезболивания с использованием аппликационной или инфильтрационной анестезии. Разрез производят в участке наибольшего выбухания, а если такого ориентира нет, то в месте, где обычно происходит самопроизвольное вскрытие: в участке перекреста двух линий - горизонтальной, проходящей по нижнему краю мягкого нёба здоровой стороны через основание язычка, и вертикальной, которая проходит вверх от нижнего
конца передней дужки больной стороны (рис. 3.17). Инцизия в этом участке менее опасна с точки зрения ранения крупных кровеносных сосудов. Разрез скальпелем делают в сагиттальном направлении на глубину не более 1-1,5 см и длиной 2 см, затем в разрез вводят кровоостанавливающий зажим, или инструмент Гартмана, и тупо расширяют разрез до 4 см, одновременно разрушая возможные перемычки в полости абсцесса. Таким же образом вскрываются абсцессы при другой локализации. Через сутки края раны вновь разводятся для лучшего опорожнения гнойника.
В тех случаях, когда в анамнезе у больного выявляются частые ангины или при затяжном течении процесса, отсутствии эффекта от предыдущих вскрытий абсцессов, при появившихся признаках осложнений - сепсиса, парафарингита, флегмоны шеи, медиастинита и др., показана абсцесстонзиллэктомия.
При наличии хронического тонзиллита и частых ангинах в анамнезе удаляются обе миндалины, при этом первой удаляется пораженная миндалина.
Преимущества такой тактики состоят в том, что полностью элиминируется гнойный очаг при любой его локализации, обеспечивается быстрое выздоровление не только от паратонзиллита, но и от хронического тонзиллита и, как правило, исключаются рецидивы заболевания, предупреждаются его тяжелые осложнения. Технические трудности и тяжесть операции вполне преодолимы. После инфильтрационной анестезии 1% р-ром новокаина или тримекаина мягких тканей вокруг миндалины уменьшается тризм, что улучшает обзор. Тонзиллэктомия производится по известным правилам. После полной отсепаровки нёбно-язычной и нёбно-глоточной нёбных дужек выделяют верхний полюс миндалины, при этом обычно вскрывается абсцесс, который в значительной мере отслоил миндалину от ее ложа. Отсепаровывают оставшиеся участки миндалины и на нижний полюс накладывают петлю Бохона. После смены инструментов (в связи с гнойной первой операцией) производят тонзиллэктомию с другой стороны. Больные удовлетворительно переносят операцию и состояние их нормализуется гораздо быстрее, чем при простом вскрытии паратонзиллита.
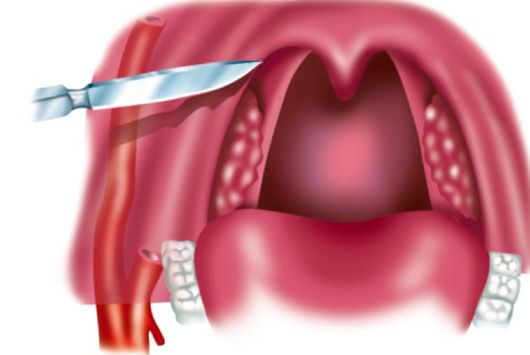
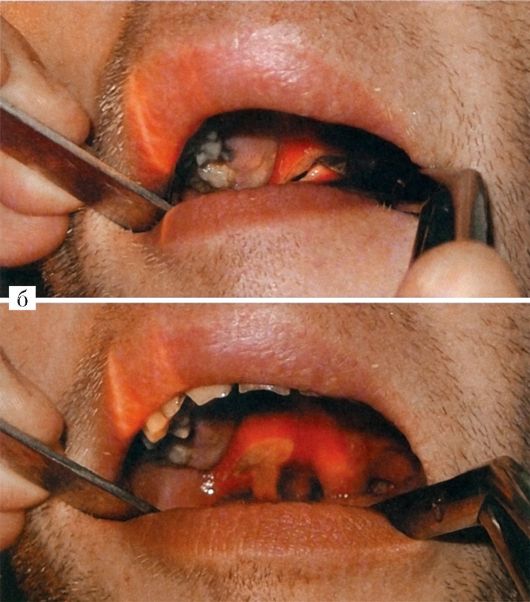 Рис. 3.17.Вскрытие паратонзиллярного абсцесса: а - схема разреза; б - эвакуация гнойного содержимого
Рис. 3.17.Вскрытие паратонзиллярного абсцесса: а - схема разреза; б - эвакуация гнойного содержимого
а
