Формы послеродовой депрессии
В современной медицине выделяют три основных формы послеродового психоэмоционального расстройства:
- Послеродовая депрессия. Временное нарушение, которое наблюдается примерно у трети родивших женщин. Развивается в ближайшее время после родов, чаще всего медицинского вмешательства не требует.
- Депрессивное расстройство, дающее о себе знать в течение одного года с момента повеления ребенка на свет. Может быть легким или умеренным. Этому состоянию подвержены около 10 % молодых мам.
- Послеродовой психоз, имеющий атипичное течение. Его особенность заключается в сочетании маниакальной и депрессивной симптоматики. У матерей, переживших подобные состояния, существенно повышается риск биполярного расстройства в будущем.
3. ПРИЧИНЫ ПОСЛЕРОДОВОЙ ДЕПРЕССИИ
От послеродовой депрессии страдает до 15% молодых матерей. Одним из факторов риска этого заболевания принято считать нейроэндокринные сдвиги, зависящие от репродуктивного цикла женщины.
Вероятность возникновения депрессии у женщин детородного возраста достигает 20%. У ожидающих ребенка этот риск равен 9%.
Другими факторами риска считаются: послеродовой период, неопределенность с семейным статусом, недостаток образования.
Было отмечено, что в группу повышенного риска по развитию послеродовой депрессии входят две группы женщин.
К первой категории относятся женщины, имеющие проблемы в отношениях с собственной матерью (нехватка материнского внимания, частые ссоры и конфликты).
Во вторую группу входят молодые женщины, у которых и в прошлом отмечались эпизоды депрессии. Такие мамы чувствуют себя неуверенно и сомневаются в своих возможностях противостоять житейским трудностям. Депрессия, имевшая место в прошлом, накладывает отпечаток на психику женщины и негативно влияет на ее эмоциональные переживания вовремя беременности и после родов.
Больше всего послеродовым расстройствам подвержены юные мамы (до 18 лет). К основным причинам, способствующим развитию депрессии, относятся:
- тяжелые физиологические роды или осложнения после них;
- смерть новорожденного;
- рождение больного ребенка;
- родовые травмы;
- разлука с ребенком;
- отсутствие материальной поддержки, низкий социальный статус;
- равнодушие отца ребенка;
- любые неприятные происшествия.
Еще один фактор, влияющий на психоэмоциональное состояние молодой мамы - родостимуляция. При использовании этого метода естественный гормональный фон роженицы изменяется. Поэтому, став матерью, она не сразу может к этому привыкнуть.
Как правило, причины, которые привели к развитию послеродовой депрессии, разнообразны, а их сочетанное воздействие на организм и психику матери носят негативный характер.

4. ПАТОГЕНЕЗ ПОСЛЕРОДОВОЙ ДЕПРЕССИИ
Патофизиологических и патоморфологических изменений при послеродовой депрессии не наблюдается. Послеродовое состояние женщины осложняется тем, что еще недавно, на последних неделях беременности, она пребывала в условиях определенной депривации. Если же беременность протекала патологически, то такой период увеличивается, что нередко приводит к ухудшению обстановки в семье. Также могут присутствовать и дополнительные негативные факторы, из-за чего депрессивные явления продолжают нарастать. Во время ожидания ребенка гормональный фон женщины перестраивается таким образом, что бы поддерживать в плаценте хороший кровоток. В процессе родов гормоны регулируют сократительную деятельность маточных мышц. А после рождения малыша уровень гормонов в организме матери резко снижается, из-за чего происходит определенное угнетение ее эмоциональной сферы.
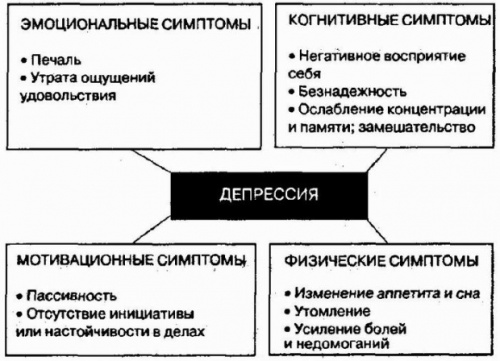
5. СИМПТОМЫ ПОСЛЕРОДОВОЙ ДЕПРЕССИИ
Ранние проявления послеродовой депрессии становятся заметны уже в первые несколько недель после появления малыша на свет. Прежде всего, это такие признаки:
- неадекватное отношение к младенцу;
- затруднения в принятии решений, нарушение внимания;
- потеря возможности радоваться и получать удовольствие (агедония);
- навязчивое беспокойство о здоровье и безопасности новорожденного;
- постоянное ощущение беспричинной вины;
- плохой аппетит, или, наоборот, повышенный (соответственно, похудение либо набор лишнего веса);
- вспыльчивость, повышенная раздражительность;
- снижение самооценки;
- неуверенность в своих силах;
- мысли о самоубийстве (нечасто);
- проблемы со сном;
- апатия, утрата прежних интересов;
- повышенное чувство усталости;
- равнодушие к занятиям сексом.
Многие женщины полагают, что сразу после родов ими овладеют материнские чувства, и привыкание к ребенку произойдет очень быстро. На самом же деле тесная связь между матерью и ребенком формируется не сразу. Обычно для этого требуется не менее шести месяцев. И все это время молодая мама безуспешно старается приучить себя к малышу, а вместо родительской любви испытывает разочарование и сильное чувство вины.
Подобные переживания готовят почву для развития депрессии. Довольно часто женщина полагает, что ответственность за нового члена семьи несет только она. Она перегружает себя постоянными заботами о ребенке, пытаясь обойтись без посторонней помощи. В результате происходят огромные затраты физической и психической энергии, возникает ощущение усталости, беспомощности, неуверенности. Все эти переживания могут усугубляться изолированностью.
Заметное ухудшение эмоционального фона молодой матери обычно наблюдается в период от 3 до 9 месяцев после родов. В это время нарастает недовольство, раздражительность, постоянное ощущение тревоги. Такие же симптомы могут наблюдаться и через 9, 15 месяцев. У молодой матери формируется пессимистичное видение будущего, пропадает желание выполнять свои повседневные обязанности. Ситуация усугубляется тем, что женщина не стремится предпринимать какие-то меры для выхода из депрессии.
6. ДИАГНОСТИКА ПОСЛЕРОДОВОЙ ДЕПРЕССИИ
Для диагностики послеродовых депрессий огромное значение имеет изучение анамнеза. Необходимо принять во внимание наличие депрессии у близких родственников или у самой пациентки в прошлом. Известно, что у женщин, которые перенесли один эпизод депрессии, вероятность развития второго составляет около 50%.
Кроме того, в диагностических целях широко применяются такие методы:
- оценка депрессии при помощи шкалы Гамильтона;
- лабораторные методы;
- физикальное исследование;
- анализ крови, если имеются показания, то дополнительно - бактериальный посев;
- скрининг.
Если у женщины имеются симптомы, говорящие о возможности послеродовой депрессии, то диагностику желательно провести уже на первой неделе после родов. Депрессию у молодых матерей следует отличать от сепсиса, который может проявляться послеродовым психозом. Поэтому проводят срочную дифференциальную диагностику и в случае необходимости помещают больную на стационарное лечение.
Кроме того, существует вероятность, что психозпосле родов – проявление биполярного аффективного расстройства (раньше его называли маниакально-депрессивным психозом). Он нередко развивается у женщин с шизофренией или каким-либо психическим заболеванием, которое не было выявлено раньше. Обычно послеродовой психоз дает о себе знать примерно через две недели после рождения ребенка. Он начинается с выраженной депрессии и шизофренических явлений (таких как мания преследования).
Нередко имеют место галлюцинации и бредовые идеи, имеющие отношение к новорожденному. Типичный случай – переживания матери по поводу того, что жизни младенца угрожает опасность. Поэтому в некоторых случаях к диагностике психического состояния молодой мамы подключают не только психоневролога, но и психиатра.
7. ПОСЛЕРОДОВАЯ ДЕПРЕССИЯ: ЛЕЧЕНИЕ
План лечения составляется с учетом степени депрессии, особенностей ее развития и доступности тех или иных средств терапии.
Целью терапии при послеродовых расстройствах является ослабление (а если возможно, то и полное устранение) депрессивной симптоматики.
Кроме того, необходимо помочь женщине восстановить коммуникационные способности, стабилизировать ее состояние и предотвратить повторное обострение болезни. Показанием к стационарному лечению является тяжело протекающая депрессия с элементами психоза, склонностью к суициду, соматической составляющей.
Психологическая помощь при послеродовой депрессии.
Немедикаментозная медицинская помощь предполагает такие мероприятия:
- консультации;
- групповая психотерапия;
- когнитивная психотерапия;
- семейная терапия.
Немедикаментозные психотерапевтические методы эффективны в тех случаях, когда больная осознает свое состояние, мотивирована и настроена на продолжительный курс. Также психотерапию назначают, если по каким-то причинам антидепрессанты пациентке противопоказаны.
Медикаментозная терапия послеродовой депрессии.
Чаще всего медикаментозная терапия при послеродовых депрессиях подразумевает курс антидепрессантов и прием эстрогена. При этом в период лактации существенного риска для ребенка нет. Показания к приему психотропных препаратов очень серьезные. Решение об их назначении принимается только после осмотра больной психоневрологом или даже психиатром. Обычно такие средства прописывают при навязчивых мыслях о суициде, аффективных проявлениях с сильной тревогой, страхами, потерей сна и нарушениями аппетита. Антидепрессанты, используемые при терапии послеродовой депрессии, должны отвечать таким требованиям:
- минимум опасных соматотропных и нейротропных эффектов;
- минимальный риск побочных действий;
- отсутствие выраженных когнитивных и психомоторных нарушений;
- отсутствие выраженного тератогенного действия, которое сделало бы невозможным прием средства в период беременности и период лактации;
- простые правила приема;
- отсутствие опасных эффектов при случайной передозировке;
- возможность сочетания с другими лекарственными препаратами.
Чтобы лечение дало хорошие результаты, его нужно начинать своевременно. Поэтому очень важно выявить депрессию как можно раньше. А она нередко начинает проявляться еще во время беременности. Выявленную на ранних этапах депрессию можно успешно лечить щадящими способами. Грамотно подобранный курс психофармакотерапии способствует быстрому купированию недавно возникших симптомов без побочных действий и осложнений. Такой эффект достигается с помощью растительных препаратов в ограниченных дозировках. Такая терапия хорошо себя зарекомендовала при профилактике родовых депрессий.
Подбирая антидепрессанты для лечения расстройств в послеродовом периоде, необходимо проявлять осторожность, не забывая о вероятности токсического воздействия на младенца во время грудного кормления.
Когда у пациентки преобладают проявления ажитации и тревожности, назначают антидепрессанты с седативным действием, например, пирлиндол или амитриптилин.
Если же в симптоматике доминируют адинамические проявления, необходимы средства со стимулирующим эффектом (такие как циталопрам, имипрамин, сертралин, пароксетин).
Начинают прием препарата с маленьких доз, затем при необходимости их можно постепенно увеличивать. Те есть, доза подбирается индивидуально для достижения максимального лечебного эффекта. Минимальная продолжительность курса приема антидепрессанта – около месяца. Когда результат достигнут (ремиссия или заметное улучшение) сразу прерывать лечение не стоит. Снижая дозу, курс нужно продолжать еще в течение двух недель.
Если психическое здоровье восстановилось не до конца, целесообразно продлить курс (до двух месяцев). Результат лечения обычно оценивается через 4 недели. Если не было зафиксировано снижение выраженности депрессии на 50% (по шкале Гамильтона), схему лечения пересматривают. Чаще всего при этом приходится подбирать для пациентки другой препарат. Примерно у половины пациенток симптомы депрессии сохраняются долгое время (более года). Вероятность рецидива при следующей беременности у пролеченных женщин довольно высока – 50%.
