Клиническая характеристика пациенток.
Основными жалобами у пациенток обеих групп после опорожнения полости матки были боли в нижних отделах живота, скудные кровянистые выделения из половых путей. При гинекологическом исследовании определялось некоторое увеличение размеров матки, неравномерность консистенции, чувствительность при пальпации. Температура тела была в пределах субфебрильных цифр у половины пациенток. В общем анализе крови отмечался лейкоцитоз до 11,7х109 у 26 (35,1%) пациенток основной группы и у 21 (46,7%) – группы сравнения. Признаки анемии легкой степени наблюдались у 15 (20,3%) обследованных женщин основной группы и у 13 (28,9%) – в группе сравнения.
Бактериологическое исследование материала из цервикального канала показало наличие условно-патогенной микрофлоры в концентрации больше 103 у 45 (60,8%) пациенток основной группы и у 31 (68,9%) в группе сравнения. Наиболее часто выявлялись стафилококки: эпидермальный стафилококк обнаружен у 17 (23%) пациенток основной группы и у 12 (27%), золотистый стафилококк – в 9 (12,2%) и в 4 (8,9%) случаев соответственно. В меньшем количестве были обнаружены: Candida, E. Coli, Proteus vulgaris, Streptococcus spp., Streptococcus haemoliticus, Enterococcus spp., Corynebacterium, Clebsiella. При микроскопии вагинальных мазков признаки вагинита отмечались у 23 (31,1%) обследованных женщин основной группы и у 18 (40%) в группе сравнения, а дисбиоз был обнаружен в 11 (14,9%) и в 10 (22,2%) случаев соответственно. При гистологическом исследовании полученного соскоба обнаружены гнойно-некротический децидуит или хорионамнионит у 54,1% пациенток основной группы и у 64,5% пациенток группы сравнения. Полученные данные подтверждают результаты исследований, которые говорят о высокой бактериальной обсемененности влагалища и наличии признаков эндометрита у женщин с привычным невынашиванием беременности (Свиридова Н.И., 2003, Колесникова И. К., 2004, Нигматулина Н.А., 2004, Сидельникова В.М., 2005, Сыртманов И.Р., 2007).
Результаты психологического исследования показаны на рис. 1.

Рис. 1. Показатели уровней личностной и реактивной тревожности после прерывания беременности.
Данные теста Спилберга-Ханина показали, что у 64,9% пациенток основной группы и у 57,8% пациенток группы сравнения на 2-е сутки после прерывания беременности отмечались высокие уровни реактивной тревожности. Показатели реактивной тревожности были выше уровня личностной тревожности и составили в основной группе - 46,59±1,0 балла, а в группе сравнения 45,4±1,25 балла, что в 1,5 раза превышало показатели контрольной группы (p<0,05). Это доказывает, что прерывание беременности является патологическим стрессом для женщины. У пациенток возникает синдром дезадаптации, что, вероятно, обусловлено потерей желанной беременности.
В результате проведенного спектрального анализа ритмограмм оказалось, что на 2-е сутки после прерывания беременности в 77% случаев в основной группе и у 75,6% пациенток группы сравнения наблюдалось усиление симпатического влияния на модуляцию сердечного ритма. Это может быть связано с ответной реакцией организма на стресс и обусловлено включением механизмов срочной адаптации (рис.2).
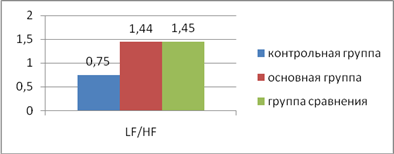
Рис. 2. Показатель симпато-вагусного соотношения в группах после прерывания беременности.
Также отмечалось увеличение количества медленных волн второго порядка кардиоритма у пациенток с потерей беременности по сравнению с контрольной группой (37,94 ± 1,1% в основной группе и 38,13 ± 1,53% в группе сравнения) (р<0,05). Кроме того, у половины обследованных женщин были выявлены нарушения кардиореспираторной синхронизации различной степени выраженности. По мнению некоторых авторов такие изменения отражают психоэмоциональное напряжение и дисбаланс нейрогуморального и метаболического уровней регуляции (Баевский Р.М., 2001, Клещеногов С.А., 2010).
После прерывания беременности выявлены некоторые нарушения ЭЭГ в сравнении со здоровыми женщинами (рис. 3).
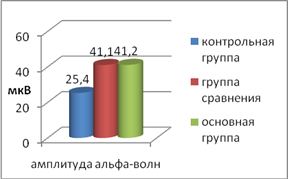
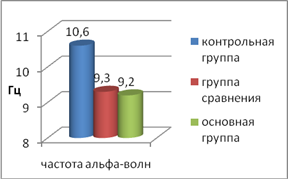
Рис. 3. Показатели амплитуды и частоты альфа-волн у пациенток обследованных групп.
У пациенток обеих групп наблюдался высокоамплитудный, склонный к гиперсинхронной активности низкочастотный альфа-ритм. В основной группе амплитуда альфа-ритма составила 41,2±0,99 мкВ, а в группе сравнения – 41,13±0,98 мкВ, что достоверно превышает значение группы контроля (25,41±1,09 мкВ) (p<0,05). При этом уровень частоты альфа-волн в основной группе оказалась на 13% ниже контрольной группы. В 50,8% случаев в основной группе и у 44,6% пациенток группы сравнения альфа-волны доминировали в передних и центральных отделах головного мозга. Смещение фокуса такой активности в передние отделы указывает на преобладание диэнцефальных нарушений. В данном случае это может быть связано с дисфункцией гипоталамической регуляции.
У всех больных наблюдался высокоамплитудный, высокочастотный бета-ритм, который накладывался на альфа-волны в передне-центральных и затылочных отделах головного мозга. В основной группе амплитуда бета-волн составила 30,45±0,8 мкВ, а в группе сравнения – 30,16±0,49 мкВ, в то время как в контрольной группе лишь 18,93±0,88 мкВ (p<0,05). Также отмечалось усиление активности медленных тета-волн в виде множественных или одиночных вспышек премущественно в центральных областях коры головного мозга у 49 (66,2%) пациенток основной группы и у 31 (68,9%) обследованных группы сравнения. Амплитуда тета-волн у пациенток после прерывания беременности превышала значения группы контроля в 1,5 раза, что говорит о некотором торможении деятельности ЦНС (Гнездицкий В.В., 2004). Полученные данные свидетельствуют о нарушении процессов синхронизации биоэлектрической активности головного мозга.
При проведении функциональных проб у 52 (70,3%) пациенток основной группы и у 33 (73,3%) женщины в группе сравнения не произошло уменьшения амплитудно-частотных характеристик альфа-ритма, а в 60% случаев отмечалось усиление активности бета-волн и увеличение амплитуды тета-ритма в лобно-центральных отделах головного мозга. В пробе с гипервентиляцией появлялись медленные дельта-волны с амплитудой 54-75 мкВ в передних отделах головного мозга у 35,1% пациенток основной группы и 26,7% - в группе сравнения. Такие изменения ЭЭГ указывают на отсутствие функционального взаимодействия коры головного мозга с подкорковыми центрами (Зенков Л.Р., 2004).
Показатели цитокинового профиля отражены в табл. 2. Исследование концентрации провоспалительных цитокинов выявило значительное повышение уровня показателей у пациенток после прерывания беременности. В основной группе и группе сравнения уровень IFNγ был выше в 2,6 раз по сравнению с группой контроля, а ИЛ-6 – в 2,4 раз. Однако уровень противовоспалительного цитокина ИЛ-4 превышал значение группы контроля лишь на 14%. Полученные данные подтверждают другие исследования, которые говорят о нарушениях местного иммунитета и неспецифических факторов защиты при эндометрите, являющегося одной из основных причин невынашивания беременности (Сухих Г.Т., 2003, Шуршалина А.В., 2007, Серов В.Н., 2008, Тетруашвили Н.К., 2008). Не исключено, что подобные изменения приводят к повреждению звеньев иммунитета и могут способствовать хронизации воспалительного процесса в малом тазу.
Таблица 2. Состояние иммунного статуса в группах после прерывания беременности (М±м).
| Иммунологические показатели | Контрольная Группа n=27 | Группасравнения n=45 | Основная группа n=74 | |||||||||
| IFNγ пг/мл | 40,26±5,43 | 105,47±8,37* | 103,51±6,83* | |||||||||
| TNFα пг/мл | 38,22±6,4 | 82,18±3,05* | 82,72±3,69* | |||||||||
| ИЛ-6 пг/мл | 9,07±1,21 | 28,84±3,26* | 28,61±2,43* | |||||||||
| ИЛ-4 пг/мл | 10,3±2,26 | 13,67±1,05* | 13,31 ±0,88* |
*- достоверное различие показателей по сравнению с группой контроля (p<0,05).
Таким образом, у больных с потерей беременности и вынужденного опорожнения полости матки наблюдался дисбаланс центральной и вегетативной нервной системы, который клинически проявлялся в виде психоэмоциональных нарушений и вегетативной дисфункции. Отмечалось увеличение концентрации провоспалительных цитокинов, клиническое и гистологическое проявление острого эндометрита.
