Алгоритм диагностики геморрагических васкулитов
Дефиниция гемостаза, классификации. В гемостазе, как комплексе реакций организма, направленных на предупреждение и остановку кровотечений, выделяются сосудистое звено, тромбоциты, коагуляционное звено, система фибринолиза, антикоагулянтная система. Все звенья являются частицами сложного механизма, и только совокупная работа всех элементов позволяет адекватно функционировать системе гемостаза.
Международная номенклатура основных плазменных факторов
свертывания крови
I – Фибриноген;
II – Протромбин;
III – Тканевой тромбопластин, тканевой фактор;
IV – Ионы кальция;
V – Проакцелерин;
VII – Проконвертин;
VIII – Антигемофильный глобулин;
IX – Фактор Кристмасса, антигемофильный фактор В;
X – Фактор Стюарт–Прауэра, протромбиназа;
XI – Плазменный предшественник тромбопластина;
XII – Фактор Хагемана;
XIII – Фибринстабилизирующий фактор.
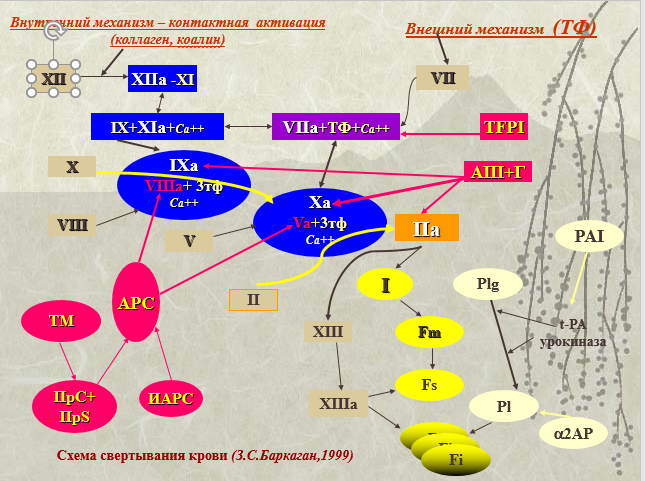
Рис. 1. Краткая схема свертывания крови
(Баркаган З. С., Момот А. П. Основы диагностики
нарушений гемостаза. М.: Нью-диамед, 1999. 224 с.)
Основная задача коагуляционного гемостаза (свертывания крови) состоит в том, чтобы из растворимого фибриногена получился нерастворимый фибрин (тромб, сгусток). Фибриноген (I) – это кирпичики, из которых должна получиться кирпичная кладка (фибрин). Сам он это делает только в том случае, если от него отрезать ненужные шероховатости, мешающие сборке (фибринопептиды А и В). Это осуществляет II фактор (протромбин). Но II фактор в обычном состоянии неактивный. Его нужно стимулировать (активировать, перевести в тромбин IIa). Для этого есть два пути – внешний и внутренний.
Внешний путь – это активация с помощью VII фактора в сочетании с тканевым фактором (ТФ). Они соединяются вместе со II фактором и
III-им тромбоцитарным фактором, и происходит процесс активации IIв и IIa.
Внутренний путь – это активация II фактора за счет Х. Они взаимодействуют вместе с III-им тромбоцитарным фактором, IV фактором (ионами кальция) и Va фактором. X-фактор также неактивный. В стимуляции Х-фактора принимают участие XIIа фактор, затем XIа и наконец IXa. Собравшись вместе с III тромбоцитарным фактором, IXa, IV – ионами кальция, VIIIa – антигемофильным глобулином А, они стимулируют Х фактор в Ха, в дальнейшем происходит активация II фактора.
Основная задача системы гемостаза – локальная остановка кровотечения и обеспечение ламинарного тока крови.
Классификация геморрагических диатезов
(З. С. Баркаган, 1988 г., доп. Н. Н. Бокарев, 1996 г.)
1. Тромбоцитарные (тромбоцитопении и тромбоцитопатии).
2. Плазменные (коагулопатии).
3. Васкулярные (вазопатии).
4. Смешанные.
5. Вследствие избыточного фибринолиза.
Типы кровоточивости по З. С. Баркагану
1. Гематомный – гемартрозы, подкожные, межфасциальные и межмышечные гематомы, в местах инъекций, желудочно-кишечные, легочные, почечные. Имитируют абдоминальные катастрофы. Характерен для гемофилий, болезни Виллебранда.
2. Петехиально-пятнистый (синячковый) – мелкие синяки на коже и слизистых, носовые кровотечения, кровоточивость из десен, порезов, ссадин, кровоизлияния в склеру, сетчатку, маточные кровотечения. Характерны для тромбоцитопений и тромбоцитопатий.
3. Смешанный (гематомно-пятнистый) – синяки, петехии и крупные кровоизлияния на коже, гематомы на коже и в подкожной клетчатке, носовые и маточные кровотечения. Отличие от гематомного – редкие поражения суставов, часто – кровотечения в брыжейку. Отличие от петехиально-пятнистого – обширность кровоподтеков. При тяжелой форме болезни Виллебранда, дефиците вит. К, ДВС синдроме.
4. Васкулитно-пурпурный – геморрагии вследствие воспалительных изменений в микрососудах и периваскулярной ткани. Чаще – при иммунном поражении сосудов, инфекциях.
5. Ангиоматозный – деструкция сосуда вследствие сосудистой дисплазии.
Для геморрагического диатеза при патологии тромбоцитарного звена гемостаза характерен петехиально-пятнистый тип кровоточивости. Количество тромбоцитов при тромбоцитопениях – менее 100 х 109/л, при этом часто встречаются приобретенные состояния, а редко – вследствие наследственных заболеваний. Тромбоцитопатии выявляются при нормальном содержании тромбоцитов в венозной крови, в основном врожденные или наследственные и редко – приобретенные. Тромбоцитопатии – патологии, обусловленные качественной неполноценностью или дисфункцией тромбоцитов.
Классификация тромбоцитопатий
1. Вследствие дефицита или аномалии мембранных гликопротеидов (патология рецепторов коллагена, фибриногена, ФВ и др.).
2. Вследствие дефицита активации тромбоцитов (дефицит содержимого a, d-гранул в сочетании с другой наследственной патологией).
3. Дефекты прокоагулянтной активности тромбоцитов (патология 3-го ФТ).
4. Наследственные тромбоцитопении в сочетании с тромбоцитопатиями.
В агрегации тромбоцитов важную роль играют их рецепторы. Секретируемый АДФ связывается с АДФ-рецептором (P2Y12) на поверхности тромбоцита, что запускает образование, рост и стабилизацию тромба, рекрутируя дополнительные тромбоциты в зоне поражения, и способствует высвобождению из их гранул АДФ, фибриногена, V фактора, содействуя формированию провоспалительных маркеров на поверхности тромбоцитов, в том числе Р-селектина. Активация тромбоцитов нарастает и переходит в их агрегацию, процесс быстро прогрессирует, что может привести к тромбозу и острой сосудистой окклюзии с соответствующими клиническими осложнениями.
Классификация тромбоцитопений
1. Обусловленные сниженной продукцией тромбоцитов – центральные (апластическая анемия, лейкозы, ОЛБ и миелодисплазия, В12-анемия, химио-, лучевая терапия, МТS опухолей и др.)
2. Обусловленные повышенным разрушением или потреблением тромбоцитов:
– иммунные;
– неиммунные (тромбозы, ДВС-синдром).
3. После массивных кровотечений (разведение).
4. При спленомегалиях (секвестрация).
5. Наследственные (продуктивные).
Центральная тромбоцитопения ассоциирована с угнетением других ростков кроветворения:
- красный костный мозг не работает: медуллярная аплазия, этиология разнообразна;
- красный костный мозг «захвачен»: острый лейкоз и другие гемобластозы. Дополнительно необходимо исследовать функции почек, ферменты печени, липопротеиды, иммуноэлектрофорез, типы лимфоцитов, ±2-микроглобулины, показатели воспалительного синдрома;
- плохо продуцирующий красный костный мозг: дисмиелопоэз (необходимо определить количество витамина В12 и фолатов в крови).
Тромбоцитопения периферического происхождения возникает при нормальных мегакариоцитах, как в качественном отношении, так и в количественном.
Лабораторные тесты для диагностики тромбоцитарных дефектов гемостаза
- Количество тромбоцитов – 180–320 х 109/л;
- Тесты для определения агрегационной способности тромбоцитов;
- Фактор 3 тромбоцитов;
- Определение антитромбоцитарных антител;
- Ретракция кровяного сгустка – 75–80 %.
Идиопатическая тромбоцитопеническая пурпура (болезнь Верльгофа, идиопатическая аутоиммуная тромбоцитопения)
Основная причина гибели тромбоцитов – выработка антител против тромбоцитов, мегакариоцитов и их предшественников. Полученные иммунные комплексы разрушаются макрофагами селезенки и печени. Резко укорачивается продолжительность жизни тромбоцитов, при этом происходит многократное увеличение мегакариоцитов в костном мозге.
Клиника. Начало острое или постепенное. Петехиально-пятнистый тип кровоточивости. Петехии и экхимозы возникают спонтанно или после небольших травм. Носовые, желудочно-кишечные, маточные кровотечения, кровохарканье.
Диагностика.Развернутый анализ крови – тромбоцитопения, изменение величины и формы тромбоцитов. Миелограмма – увеличение мегакариоцитов и их молодых форм, отсутствие отшнуровки тромбоцитов. Время свертывания – норма. Длительность кровотечения – удлинена. Симптом жгута – положительный. Нарушение адгезии и агрегации тромбоцитов.
Лечение. Назначение ГКС 1 мг/кг массы тела, после получения эффекта – уменьшение дозы. Отмена после нормализации тромбоцитов и отсутствии геморрагического синдрома. Иммунодепрессанты (циклофосфан, циклоспорин А). Спленэктомия при неэффективности терапии глюкокортикостероидами в течение 4– 5 месяцев. Гемотрансфузии по строгим показаниям отмытыми размороженными индивидуально подобранными эритроцитами.
Коагулопатии
Это наследственный или приобретенный геморрагический диатез при патологии коагуляционного звена гемостаза.
Диагностические тесты для определения коагулопатий:
- Тромбиновое время – 14–16 с. Увеличение обусловлено избытком гепарина, миеломной болезнью, гипофибриногенемией, накоплением продуктов деградации фибрина и т. д.
- Активированное парциальное протромбиновое время – 40–50 с.
- Протромбиновый индекс – 80–100 %.
- Фибриноген – 2–4 г/л. Снижение при ДВС, фибринолитической терапии. Повышение при инфекционных заболеваниях, хр. ДВС, микротромбоваскулитах, при иммунных и деструктивных процессах, во время беременности.
Таблица 26
Геморрагический диатез
при патологии коагуляционного звена гемостаза
| Дефект | Название |
| I (фибриноген) | Афибриногенемия |
| VIII (антигемофильный глобулин) | Гемофилия А |
| IX (фактор Кристмаса) | Гемофилия В |
| XI (предшественник тромбопластина) | Гемофилия С |
| Х (фактор Стьюарт-Прауэр) | Болезнь Стьюарт-Прауэра |
| XII (фактор Хагемана) | Болезнь Хагемана |
Для гемофилии А, В и болезни Виллебранда характерно удлинение АПТВ, при этом гемотомный тип кровоточивости выявляется при гемофилии, а для болезни Виллебранда – смешанный тип.
Гемофилия А
22 марта 1791 г. в американской газете «Gazette» была напечатана заметка о смерти 19-летнего юноши из-за кровотечения вследствие небольшой раны на ноге, кровоточившей несколько дней. В предыдущие годы пять его единокровных братьев умерли от таких же кровотечений. Ф. Хопфа в 1928 г. в Вюрцбюрге защитил диссертацию «О гемофилии, или наследственная склонность к смертельным кровотечениям». Бауэр и Шлосман в 1922–1924 гг. указали, что наследование гемофилии сцеплено с полом и имеет рецессивный характер. В 1937–1938 гг. A. Patek&F. Taylor открыли АГГ-А. В 1990 гг. – Ричард Лон и Гордон Вихар открыли ген АГГ-А, и с этого времени началось производство белка АГГ-А.
Гемофилия А – наследственный, рецессивный, связанный с
Х-хромосомой геморрагический диатез, обусловленный дефицитом или молекулярной аномалией фактора VIII, его прокоагулянтной части.
Структура VIII фактора: K – прокоагулянтная часть; Каг – антигенная часть; FW – фактор Виллебранда; FWaг – антиген фактора Виллебранда.
Клиника. Болеют мужчины. Гематомный тип кровоточивости: гемартрозы, подкожные, межмышечные, субфасциальные и забрюшинные гематомы, наружные кровотечения при травмах. Гематурия, кровоизлияния в брыжейку и стенку кишечника, головной мозг и его оболочки. «Отсроченные кровотечения». Возрастная эволюция симптомов болезни.
Диагностика. Особенности клинической картины и наследственный характер болезни. Значительное удлинение АПТВ при нормальном ПТВ и ТВ. Корригирующие пробы с СЗП и субстратными плазмами. Количественное определение фактора VIII в плазме.
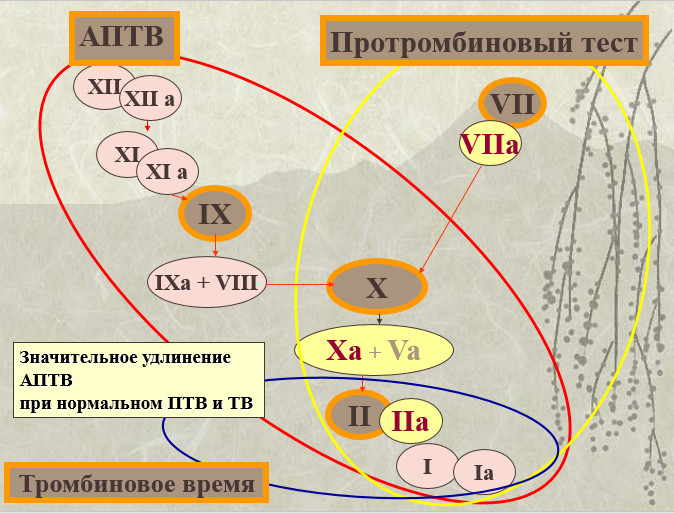
Рис. 2. Тесты оценки плазменного звена гемостаза
(Баркаган З. С., Момот А. П. Основные методы лабораторной диагностики
нарушений системы гемостаза: метдические рекомендации. Барнаул, 1998. 50 с.)
Лечение. Патогенетическое лечение гемофилий – это переливание гемопрепаратов, содержащих отсутствующие факторы свертывания крови – криопреципитат, концентраты VIII и IX факторов. Доза зависит от тяжести гемофилии.
Профилактика.VIII фактор: гемафил, иммунат, октанайт. IX фактор: иммунин, октанайн. VII фактор: Ново-Севен. Вводят при любых кровотечениях, при нормальных тромбоцитах нужно от 2-х до 6-и доз за один раз.
Приобретенные коагулопатии
Этиология
1. Вследствие дефицита витамина К.
2. В результате лечения непрямыми антикоагулянтами.
3. В результате лечения ингибиторами тромбина.
4. В результате лечения активаторами фибринолиза.
5. ДВС синдром.
При патологии печени и билиарной системы (хронический гепатит, цирроз, печеночно-клеточная недостаточность) – снижается синтез факторов коагуляции (II, VII, IX, X), нарушаются отток желчи и всасывание витамина К.
Лечение ингибиторами тромбина (гепарин): локальных гематом в местах инъекций, кровотечений из очагов деструкции, «синячковой кровоточивости» при развитии «гепариновой тромбоцитопении» – 10–15 %, удлинения АПТВ и ВСК.
Диагностика приобретенных коагулопатий: анамнез, наличие признаков основного заболевания, смешанный тип кровоточивости: синяки, носовые кровотечения, гематурия – дефицит VII и X; желудочно-кишечные и маточные кровотечения – дефицит IX, удлинение АПТВ, ПТВ, ПТИ, МНО.
Международное нормализованное отношение определяют по формуле:
МНО = ПВ пациента в секундах : нормальное ПВ в секундах
Таблица 27
Дифференциальная диагностика геморрагий в зависимости
от дефекта в системе гемостаза
| Вид геморрагий | Тромбоцитарно-сосудистый дефект | Коагуляционный дефект |
| Поверхностные кровотечения | Частые, профузные и длительные | Редкие и невыраженные |
| Спонтанные кровоподтеки и гематомы | Небольшие, поверхностные. Множественные | Обширные. Глубокие. Изолированные |
| Кожная и слизистая пурпура | Очень часто | Редкие |
| Гемартрозы | Очень редко | Часто |
| Кровотечения при глубоких повреждениях | Чаще возникают сразу | Возникают с запозданием |
Вазопатии
Вазопатии – геморрагические диатезы вследствие патологии сосудистого звена гемостаза, к ним относятся болезнь Рандю–Ослера, болезнь Шенлейна–Геноха и другие.
Болезнь Рандю–Ослера – наследственная геморрагическая телеангиоэктазия, вследствие поражения микрососудов из-за дефицита в них коллагена. Аутосомно-доминантное заболевание. Рецидивирующие кровотечения ангиоматозного типа, возникающие чаще в 6–10-летнем возрасте: носовые кровотечения, желудочно-кишечные, легочные, маточные. Телеангиоэктазии на коже и слизистых. Сосудистые аномалии (ангионы и артериовенозные шунты в паренхиматозных органах). Отсутствие существенных нарушений в ТГ и КГ. Вторичная ЖДА.
Болезнь Шенлейна–Геноха (геморрагический васкулит) – иммуннокомплексное воспаление и дезорганизация стенок микрососудов с развитием микротромбообразования. Кожная геморрагическая сыпь: на голенях, бедрах, животе, реже на руках и лице. Симметричная, пятнисто-папулезная, с геморрагическим венчиком и некрозом в центре. Наличие этапов развития элементов сыпи. Суставной синдром: симметричный артрит голеностопных и/или коленных суставов. Абдоминальный синдром. Почечный синдром (30–50 %). Редко – поражение ЦНС и легких.
Диагностика. Типичная клиническая картина. Васкулитно-пурпурный тип кровоточивости. Гиперглобулинемия, увеличение IgA и IgM, повышение ЦИК. Нарастание криоглобулинов в плазме. Увеличение в плазме FW. Лабораторные показатели активности воспалительного процесса (СОЭ, СРБ, фибриноген).
Лечение. Постельный режим. Гипоаллергенная диета. Антиагрегантная терапия: курантил – 3–5 мг/кг, трентал – 5–10 мг/кг, аспирин – 5–10 мг/кг в течение 3–4 недель, при нефрите – до 6 месяцев. Антигоагулянтная терапия: гепарин – 200–500 МЕ/кг/сут. Антигистаминные препараты. Глюкокортикостероиды – 2 мг/кг –7–14 дней с последующим снижением дозы. НПВП. Иммунодепрессанты при нефритах. Плазмоферез. Симптоматическая терапия (обезболивающие, спазмолитики).
Самостоятельная работа
1. Ответить на вопросы теста № 12, сравнить свои ответы с эталонами ответов.
2. Решить ситуационную задачу по гематологии № 13, требующую интерпретации анализов.
3. Сформулировать и записать различные варианты диагнозов.
Вопросы теста № 12
1. Нарушения тромбоцитарно-сосудистого гемостаза можно диагностировать…
а) при определении протромбинового времени
б) при определении времени кровотечения
в) при определении тромбинового времени
2. Для геморрагического васкулита свойственно:
а) гематомный тип кровоточивости
б) васкулитно-пурпурный тип кровоточивости
в) удлинение тромбинового времени
г) снижение протромбинового индекса
3. К тромбоцитопатиям относятся:
а) болезнь Виллебранда
б) болезнь Маркиафавы–Микелли
в) болезнь Бернара–Сулье
г) болезнь Минковского–Шоффара
4. Методы, используемые для характеристики тромбоцитарно-сосудистого гемостаза:
а) определение времени кровотечения
б) определение тромбинового времени
в) определение количества тромбоцитов
г) определение агрегационной функции тромбоцитов
5. Если у больного выявляется петехиально-пятнистый тип кровоточивости, время кровотечения удлинено, то следует думать о…
а) гемофилии
б) геморрагическом васкулите
в) тромбоцитопении
г) тромбоцитопатии
6. Для иммунных тромбоцитопений характерно появление антител к…
а) мегакариоцитам
б) гранулоцитам
в) тромбоцитам
г) антигенам, адсорбированным на поверхности тромбоцитов
7. У больного идиопатической тромбоцитопенической пурпурой…
а) в селезенке синтезируются антитромбоцитарные антитела
б) обычно имеется подавление мегакариоцитарного ростка в костном мозге
в) обычно имеется гиперплазия мегакариоцитарного ростка
г) селезенка и печень являются местом разрушения тромбоцитов
8. Если у больного идиопатической тромбоцитопенической пурпурой уровень тромбоцитов менее 20.000 и имеется кровотечение из слизистых, то следует использовать…
а) высокие дозы глюкокортикоидов
б) переливание внутривенного иммуноглобулина
в) спленэктомию.
9. Геморрагический васкулит характеризуется…
а) нарушением тромбоцитарно-сосудистого гемостаза
б) нарушением коагуляционного гемостаза
в) возникновением гематомного типа кровоточивости
г) возникновением петехиально-пятнистого типа кровоточивости
д) возникновением васкулитно-пурпурного типа кровоточивости
10. При геморрагическом васкулите страдают…
а) артерии крупного калибра
б) артерии среднего калибра
в) артерии мелкого калибра и капилляры
11. Для лечения кожно-суставной формы геморрагического васкулита используется…
а) плазмаферез
б) глюкокортикоиды
в) гепарин
г) дезагреганты
12. Лечение тромбоцитопатий включает:
а) высокие дозы е-аминокапроновой кислоты
б) небольшие дозы е-аминокапроновой кислоты
в) дицинон
г) викасол
13. Для идиопатической тромбоцитопенической пурпуры характерно:
а) увеличение числа мегакариоцитов в костном мозге
б) снижение числа мегакариоцитов в костном мозге
в) не возникают кровоизлияния в мозг
г) характерно увеличение печени
14. В терапии идиопатической тромбоцитопенической пурпуры…
а) эффективны глюкокортикостероиды
б) спленэктомия не эффективна
в) цитостатики не применяются
г) применяется викасол
15. Если у больного 17 лет выявляется гематомный тип кровоточивости и поражение опорно-двигательного аппарата, то следует заподозрить…
а) геморрагический васкулит
б) ДВС-синдром
в) идиопатическую тромбоцитопеническую пурпуру
г) гемофилию
д) тромбоцитопатию
16. В диагностике гемофилии применяется:
а) определение активированного частичного тромбопластинового времени
б) определение времени кровотечения
в) добавление образцов плазмы с отсутствием одного из факторов свертываемости
г) определение плазминогена
17. ДВС-синдром может возникнуть при…
а) генерализованных инфекциях
б) всех видах шока
в) внутрисосудистом гемолизе
г) ожогах
д) массивных гемотрансфузиях
18. В терапии ДВС-синдрома используют…
а) гепарин
б) плазмаферез
в) свежезамороженную плазму
г) сухую плазму
19. Если у больного имеются телеангиоэктазии, носовые кровотечения, а исследование системы гемостаза не выявляет существенных нарушений, следует думать о…
а) гемофилии
б) болезни Рандю–Ослера
в) болезни Виллебранда
г) болезни Верльгофа
20. К антикоагулянтам относятся:
а) гепарин
б) антитромбин III
в) протеин С
г) плазминоген
21. В III стадии ДВС-синдрома выявляются:
а) доминирование клинических признаков гиперкоагуляции
б) глубокая гипокоагуляция
в) тромбоцитоз
г) тромбоцитопения
д) дефицит антитромбина III
22. Лабораторная диагностика ДВС-синдрома включает в себя:
а) определение антитромбина III
б) определение осмотической резистентности эритроцитов
в) прямую пробу Кумбса
г) определение плазминогена
23. Антитромбин III – это…
а) первичный антикоагулянт
б) вторичный антикоагулянт
в) фактор тромбоцитов
г) фибринолитический агент
д) плазменный фактор свертывания
24. Если у больного после приема ацетилсалициловой кислоты появились петехиальные высыпания на коже и кровоточивость десен, то наиболее вероятно, что у него…
а) угнетение мегакариоцитарного ростка кроветворения
б) тромбоцитопатия
в) аутоиммунная тромбоцитопения
г) геморрагический васкулит
25. Вторичные иммунные тромбоцитопении выявляются при…
а) хроническом лимфолейкозе
б) хроническом миелолейкозе
в) идиопатическом миелофиброзе
г) неходжкинских лимфомах
д) болезни Ходжкина
26. В комплекс лечения идиопатической тромбоцитопенической пурпуры входят:
а) глюкокортикоиды
б) внутривенный иммуноглобулин
в) спленэктомия
г) эндоваскулярная окклюзия селезенки
д) цитостатические препараты
27. Центральное место в патогенезе ДВС-синдрома занимает…
а) гипертромбинемия
б) тромбоцитопения
в) тромбоцитопатия
г) повышение уровня антитромбина III.
28. Если у больного имеется мелкоточечная геморрагическая сыпь с пигментацией на нижних конечностях и на ягодицах, боли в суставах, микрогематурия, следует думать о…
а) тромбоцитопенической пурпуре
б) гемофилии
в) геморрагическом васкулите.
29. Для оценки эффективности антитромботической терапии варфарином определяют…
а) время кровотечения
б) МНО
в) тромбиновое время.
Эталоны ответов: 1 – б; 2 – б; 3 – а, в; 4 – а, в, г; 5 – в, г; 6 – а, в, г; 7 – а, в, г; 8 – а, б; 9 – б, д; 10 – в; 11 – в, г; 12 – б, в; 13 – а; 14 – а; 15 – г; 16 – а, в; 17 – а, б, в, г, д; 18 – а, б, в; 19 – б; 20 – а, б, в; 21 – б, г, д; 22 – а, г; 23 – а; 24 – б; 25 – а, г, д; 26 – а, б, в, г, д; 27 – а; 28 – в; 29 – б.
Ситуационная задача по гематологии № 13
Больной 30 лет, жалуется на внезапное появление мелкоточечных кровоизлияний на нижних конечностях и животе, боли в коленных суставах. Три недели назад перенес острое респираторное заболевание.
При осмотре выявляется геморрагическая сыпь на конечностях, туловище, ягодицах, местами сливающаяся, местами после сыпи остались участки пигментации.
Гемограмма и коагулограмма – без отклонений от нормы. В анализе мочи – белок – 0,1 г/л, эритроциты измененные – 7-10 в поле зрения. Повышен уровень циркулирующих иммунных комплексов (ЦИК) в крови – 210 у. ед.
Задание
1. Назовите ведущий синдром, сформулируйте предварительный диагноз.
2. Что могло явиться причиной развития данного заболевания?
3. Какие дополнительные методы требуется провести для подтверждения диагноза?
Эталон ответа к ситуационной задаче № 13
Ведущим является синдром геморрагического васкулита. Об этом свидетельствуют мелкоточечные кровоизлияния на коже туловища и конечностей при нормальном уровне тромбоцитов и показателей свертываемости крови, наличие протеинурии и гематурии, болей в суставах. Поражены сосуды кожи, суставов и почек. Предварительный диагноз – геморрагический васкулит (болезнь Шенляйна–Геноха), кожно-суставно-почечная форма.
Причиной развития геморрагического васкулита, очевидно, явилась иммунная реакция на инфекционные антигены с образованием циркулирующих иммунных комплексов, инициировавших воспаление мелких сосудов. Для подтверждения диагноза можно выполнить биопсию кожи. Обнаружение гранулоцитарной инфильтрации мелких артериол, капилляров и венул подтверждает гипотезу диагноза.
Пример клинического диагноза
Геморрагический васкулит. Болезнь Шенляйна–Геноха, кожно-суставно-почечная форма.
Заключение
«Две вещи очень трудно избежать:
тупоумия – если замкнуться в своей специальности,
и неосновательности, если из неё выйти»
Иоганн Вольфганг Гете
Клиника внутренних болезней или общая терапия, как научная клиническая дисциплина во всем своем разнообразии, в XXI веке непрерывно претерпевает значительные преобразования, обусловленные научно-техническим прогрессом в медицине. Эти изменения затрагивают не только диагностические и лечебные технологии внутренних болезней, сами внутренние болезни также меняются коренным образом, сохраняя четкую тенденцию к узкой специализации.
Из общей терапии в качестве самостоятельных дисциплин первоначально выделились гематология, фтизиатрия и эндокринология, затем – кардиология, пульмонология, гастроэнтерология, ревматология, нефрология. Подобная дифференциация отражает углубление наших знаний в области патологии различных внутренних органов и расширение возможностей лечения. Вместе с тем существует негативная сторона такой дифференциации. Ведь врач должен обладать широким кругозором и следовать известному античному правилу: «Лечить больного, а не только болезнь», – поскольку организм человека (и здорового и больного), представляет собой единое целое, с тесной взаимосвязью в деятельности всех его органов и систем.
Система узкой специализации позволяет врачу формировать глубокие знания по определенному клиническому направлению, однако это не должно происходить в ущерб общепрофессиональным знаниям, которые следует поддерживать весь период профессиональной деятельности на достаточном уровне.
Рациональное сочетание традиционных классических методов обследования больных с современными научно-техническими средствами является залогом успехов как любого врача, так и отечественного здравоохранения в целом. Каждому специалисту важно достичь баланса в отношении к данным инструментально-лабораторных исследований: с одной стороны, их нельзя переоценивать, применять в ущерб первичному клиническому осмотру и опросу пациента, с другой стороны, врач обязан уметь их качественно и даже блестяще интерпретировать.
Каждый раз, когда мы приступаем к планированию тактики ведения того или иного пациента, нельзя ограничиваться рамками знаний только одной узкой специализации, с надеждой на то, что приглашенный консультант будет решать наши диагностические проблемы. Чтобы в ранние сроки установить правильный диагноз и обеспечить адекватное лечение пациенту, нужно методически и последовательно работать с пациентом, систематически пополнять индивидуальную теоретическую базу и оттачивать клиническое мышление, ежедневно решая сложные клинические задачи.
Библиографический список
Основной
1. Внутренние болезни: в 2-х т. / под ред. Н. А. Мухина [и др.]. М.: ГЕОТАР-Медиа, 2013.
2. Внутренние болезни: в 2-х т. / под ред. А. И. Мартынова. М.: ГЕОТАР-Медиа. 2005.
3. Смирнова О. В., Штыгашева О. В. Болезни органов кроветворения: учебно-методический комплекс по дисциплине: учебное пособие. Абакан: Издательство ФГБОУ ВПО «Хакасский государственный университет им. Н. Ф. Катанова, 2015. 160 с.
Дополнительный
1. Тэмпл Харальд, Хайнц Диам, Торстен Хаферлах. Атлас по гематологии : практическое пособие по морфологической и клинической диагностике / под общ.ред. В. С. Камышникова. 2-е изд. М.: МЕДпресс-информ, 2014. 207 с.: ил. Библиогр.: с. 200. Алф. указ.: с. 201–207. Пер. изд. :Color atlas of hematology / Harald Theml, Heinz Diem, Torsten Haferlach. Stuttgart; New York.
2. Маколкин В. И. Внутренние болезни. В 2-х т. М.: Медицина. 2012.
3. Окороков А. Н. Диагностика болезней внутренних органов. В 8-и т. М.: Мед. лит. 2002.
4. Дуданова О. П., Шубина М. Э., Крат Н. С. и др. Ситуационные задачи по пропедевтике внутренних болезней (гастроэнтерология, нефрология, гематология, эндокринология). Петрозаводск: Изд-во ПетрГУ, 2012. 44 с.
Электронный
1. Клинические рекомендации по диагностике и лечению болезни Виллебранда / под ред. академика В. Г. Савченко // Национальное гематологическое общество. 2014. 28 с. URL: http://npngo.ru/Attachments/SiteContent/Болезнь %20Виллебранда %20кл %20рек %202014.pdf.
5. Клинические рекомендации по диагностике и лечению больных хроническим лимфолейкозом / под ред. академика В. Г. Савченко, профессора И. В. Поддубной // Национальное гематологическое общество. 2014. 23 с. URL: http://npngo.ru/Attachments/SiteContent/ХЛЛ %20Кл %20рек %202014.pdf.
2. Клинические рекомендации по диагностике и лечению В-крупноклеточной лимфомы взрослых / под ред. академика В. Г. Савченко, профессора И. В. Поддубной // Национальное гематологическое общество. Российское профессиональное общество онкогематологов. 2014. 36 с. URL: http://npngo.ru/Attachments/SiteContent/ДВККЛ.pdf.
3. Клинические рекомендации по диагностике и лечению волосатоклеточного лейкоза / под ред. академика В. Г. Савченко, профессора И. В. Поддубной // Национальное гематологическое общество. Российское профессиональное общество онкогематологов. 2014. 27 с. URL: http://npngo.ru/Attachments/SiteContent/ВКЛ.pdf.
4. Клинические рекомендации по диагностике и лечению идиопатической тромбоцитопенической пурпуры (первичной иммунной тромбоцитопении) у взрослых / под ред. академика В. Г. Савченко // Национальное гематологическое общество. 2014. 42 с. URL: http://npngo.ru/Attachments/SiteContent/ИТП %20Кл %20рек %202014г.pdf.
6. Клинические рекомендации по диагностике и лечению лимфом у ВИЧ-инфицированных больных / под ред. академика В. Г. Савченко, профессора И. В. Поддубной. Национальное гематологическое общество. Российское профессиональное общество онкогематологов. 2014. 12 с. URL: http://npngo.ru/Attachments/SiteContent/Лимфомы %20с %20ВИЧ %20Кл %20рек %202014.pdf.
7. Клинические рекомендации по диагностике и лечению лимфомы Беркитта / под ред. академика В. Г. Савченко, профессора И. В. Поддубной // Национальное гематологическое общество. Российское профессиональное общество онкогематологов. 2014. 26 с. URL: http://npngo.ru/Attachments/SiteContent/Лимфома %20Беркитта.pdf.
8. Клинические рекомендации по диагностике и лечению лимфомы из клеток мантии / под ред. академика В. Г. Савченко, профессора И. В. Поддубной // Национальное гематологическое общество. Российское профессиональное общество онкогематологов. 2014. 18 с. URL: http://npngo.ru/Attachments/SiteContent/Лимфома %20мантии.pdf.
9. Клинические рекомендации по диагностике и лечению лимфомы маргинальной зоны / под ред. академика В. Г. Савченко, профессора И. В. Поддубной // Национальное гематологическое общество. Российское профессиональное общество онкогематологов. 2014. 17 с. URL: http://npngo.ru/Attachments/SiteContent/Лимфома %20марг.зоны %20Кл %20рек %202014.pdf.
10. Клинические рекомендации по диагностике и лечению лимфомы Ходжкина / под ред. академика В. Г. Савченко, профессора И. В. Поддубной // Национальное гематологическое общество. Российское профессиональное общество онкогематологов. 2014. 33 с. URL: http://npngo.ru/Attachments/SiteContent/ЛХ %20Кл %20рек %202014.pdf.
11. Клинические рекомендации по диагностике и лечению лимфомы центральной нервной системы / под ред. академика В. Г. Савченко, профессора И. В. Поддубной. Национальное гематологическое общество. Российское профессиональное общество онкогематологов. 2014. 15 с. URL: http://npngo.ru/Attachments/SiteContent/Лимфома %20ЦНС %20Кл %20рек %202014.pdf.
12. Клинические рекомендации по диагностике и лечению макроглобулинемии Вальденстрема / под ред. академика В. Г. Савченко, профессора И. В. Поддубной // Национальное гематологическое общество. Российское профессиональное общество онкогематологов. 2014. 20 с. URL: http://npngo.ru/Attachments/SiteContent/Макроглобулинемия %20Вальденстрема %20Кл %20рек %202014.pdf.
13. Клинические рекомендации по диагностике и лечению миелопролиферативных заболеваний с эозинофилией и идиопатического гиперэозинофильного синдрома/ под ред. академика В. Г. Савченко // Национальное гематологическое общество. 2014. 36 с. URL: http://npngo.ru/Attachments/SiteContent/ХМПЗ %20с %20эозинофилией %20Кл %20рек %202014.pdf.
14. Клинические рекомендации по диагностике и лечению множественной миеломы / под редакцией академика В. Г. Савченко, профессора И. В. Поддубной. Национальное гематологическое общество. Российское профессиональное общество онкогематологов. 2014 г. 63 с. URL: http://npngo.ru/Attachments/SiteContent/Миелома %20Кл %20рек %202014.pdf
15. Клинические рекомендации по диагностике и лечению нодальных Т-клеточных лимфом / под редакцией академика В. Г. Савченко, профессора И. В. Поддубной // Национальное гематологическое общество. Российское профессиональное общество онкогематологов. 2014. 16 с. URL: http://npngo.ru/Attachments/SiteContent/Т-кл %20нодальные %20лимфомы %20Кл %20рек %202014.pdf.
16. Клинические рекомендации по диагностике и лечению неходжкинских лимфом у больных, инфицированных вирусами гепатита В и С / под редакцией академика В. Г. Савченко, профессора И. В. Поддубной // Национальное гематологическое общество. Российское профессиональное общество онкогематологов. 2014. 14 с. URL: http://npngo.ru/Attachments/SiteContent/Лимфомы %20с %20Геп %20В %20и %20С %20Кл %20рек %202014.pdf.
17. Клинические рекомендации по диагностике и лечению острых миелобластных лейкозов взрослых / под ред. академика В. Г. Савченко // Национальное гематологическое общество. Российское профессиональное общество онкогематологов. 2014. 65 с. URL: http://npngo.ru/Attachments/SiteContent/ОМЛ %20кл %20рек %202014.pdf.
18. Клинические рекомендации по диагностике и лечению острого промиелоцитарного лейкоза у взрослых / под ред. академика В. Г. Савченко // Национальное гематологическое общество. Российское профессиональное общество онкогематологов. 2014. 44 с. URL: http://npngo.ru/Attachments/SiteContent/ОПЛ %20 %20Кл %20рек %202014.pdf.
19. Клинические рекомендации по диагностике и лечению острых порфирий / под ред. академика В. Г. Савченко // Национальное гематологическое общество. Российское профессиональное общество онкогематологов. 2014. 31 с. URL: http://npngo.ru/Attachments/SiteContent/Порфирии %20Кл %20рек %202014.pdf
20. Клинические рекомендации по диагностике и лечению первичных кожных лимфом / под ред. академика В. Г. Савченко, профессора И. В. Поддубной // Национальное гематологическое общество. Российское профессиональное общество онкогематологов. 2014. 43 с. URL: http://npngo.ru/Attachments/SiteContent/Первичные %20кожные %20лимфомы %20Кл %20рек %202014.pdf
21. Клинические рекомендации по диагностике и лечению фолликулярной лимфомы / под ред. академика В. Г. Савченко, профессора И. В. Поддубной // Национальное гематологическое общество. Российское профессиональное общество онкогематологов. 2014. 23 с. URL: http://npngo.ru/Attachments/SiteContent/ФЛ %20Кл %20рек %202014.pdf.
22. Клинические рекомендации по диагностике и лечению хронического миелолейкоза / под ред. академика В. Г. Савченко. Национальное гематологическое общество. 2014. 23 с. URL: http://npngo.ru/Attachments/SiteContent/Рекомендации %20ХМЛ_2015_docx.pdf.
23. Клинические рекомендации по диагностике и терапии Ph-негативных миелопролиферативных заболеваний (истинная полицитемия, эссенциальная тромбоцитопения, первичный миелофиброз) / под редакцией академика В. Г. Савченко // Национальное гематологическое общество. 2014. 81 с. URL: http://npngo.ru/Attachments/SiteContent/ХМПЗ %20Ph %20neg %20Кл %20рек %202014.pdf.
24. Клинические рекомендации по диагностике лимфаденопатий / под редакцией академика В. Г. Савченко // Национальное гематологическое общество. 2014. 38 с. URL: http://npngo.ru/Attachments/SiteContent/ЛАП %20Кл %20рек %202014.pdf.
25. Клинические рекомендации по лечению анемии у больных злокачественными новообразованиями / В. В. Птушкин, А. В. Снеговой. Совет экспертов <
