Деонтология и этика медицинского персонала.
Деонтология и этика медицинского персонала.
Медицинская этика — раздел этики, изучающий проблему взаимоотношений медицинских работников с пациентами и коллегами. Профессиональная этика — это принципы поведения в процессе профессиональной деятельности человека. Считается, что основные принципы медицинской этики сформулировал Гиппократ (Клятва Гиппократа).
Медицинской деонтологией называется учение о должном поведении медицинских работников, способствующем созданию наиболее благоприятной обстановки для выздоровления больного. Деонтология включает в себя:
1. Вопросы соблюдения врачебной тайны
2. Меры ответственности за жизнь и здоровье больных
3. Проблемы взаимоотношений в медицинском сообществе
4. Проблемы взаимоотношений с больными и их родственниками
5. Правила относительно интимных связей между врачом и пациентом, разработанные Комитетом по этическим и правовым вопросам при Американской медицинской ассоциации.
Таким образом, теоретической основой деонтологии является медицинская этика, а деонтология, проявляясь в поступках медицинского персонала, представляет собой практическое применение медико-этических принципов. Предмет исследования деонтологии объемнее предмета этики, поскольку, наряду с изучением собственно морали, занимается исследованием и регламентацией взаимоотношений врача с обществом, с больными и их родственниками, с другими врачами и медработниками.
Деонтологические проблемы при обследовании и лечении онкологических больных.
Вопросы врачебной деонтологии занимают особое место в онкологической практике. Это связано с тем, что при онкологических заболеваниях самоизлечения практически не бывает и выздоровление больного всецело зависит от компетенции врача; страх населения перед злокачественными опухолями особенно велик, распространено мнение о бесперспективности лечения. Актуальность деонтологических вопросов в онкологии обусловлена и тем, что в большинстве случаев даже при начальных стадиях заболевания врач не может быть уверен в полном излечении пациента. Задача врача – успокоить пациента и психологически подготовить к предстоящему лечению, внушив веру в излечимость заболевания. Умение добиться нужного контакта с больным требует определенного опыта, но часто зависит и от личных качеств врача. Онкологические больные испытывают сильный эмоциональный стресс, связанный с подозрением о возможности злокачественного новообразования, необходимостью длительного обследования, пребыванием в стационаре, оперативным вмешательством и ожиданием результата гистологического исследования, проведением лучевой, химиотерапии. Эмоциональный стресс является толчком для запуска цепи нейроэндокринных реакций, приводящих к психосоматическим расстройствам. Задача врача состоит в том, чтобы при общении с пациентом уменьшить или нейтрализовать стрессорную реакцию. Это имеет положительное значение для общего состояния больного, течения заболевания, последующей трудовой и социальной реабилитации.
Права и обязанности медсестры хирургического отделения, операционной,
Перевязочной.
Медицинская сестра хирургического кабинета имеет право:
-предъявлять требования администрации поликлиники по созданию необходимых условий на рабочем месте, обеспечивающих качественное выполнение своих должностных обязанностей;
-принимать участие в совещаниях (собраниях) при обсуждении работы хирургического кабинета;
-получать необходимую информацию для выполнения своих функциональных обязанностей от врача-хирурга, старшей медицинской сестры отделения (ответственной по кабинету), главной медицинской сестры;
-требовать от посетителей соблюдения правил внутреннего распорядка поликлиники;
-овладевать смежной специальностью;
-давать указания и контролировать работу младшего медицинского персонала хирургического кабинета;
-повышать свою квалификацию на рабочих местах, курсах усовершенствования и пр. в установленном порядке.
Должностные обязанности:
-Подготавливать перед амбулаторным приемом врача-хирурга рабочие места, контролируя наличие необходимого медицинского инструментария, инвентаря, документации, проверяя исправность аппаратуры и средств оргтехники.
-Подготавливать посредством автоклавирования необходимый хирургический материал для работы.
-Подготавливать и передавать в регистратуру листы самозаписи больных, талоны на прием к врачу на текущую неделю.
-Приносить перед началом приема из картохранилища медицинские карты амбулаторных больных, подобранные регистраторами в соответствии с листами самозаписи.
-Следить за своевременным получением результатов исследований и расклеивать их в медицинские карты амбулаторных больных.
-Регулировать поток посетителей путем фиксирования соответствующего времени в листах самозаписи для повторных больных и выдачи им талонов.
-Сообщать в картохранилище о всех случаях передачи медицинских карт амбулаторных больных в другие кабинеты с целью внесения соответствующей записи в карте-заменителе.
-При необходимости помогать больным подготовиться к осмотру врача.
-Помогать врачу при выполнении амбулаторных хирургических операций и наложении хирургических повязок.
-Объяснять больным способы и порядок подготовки к лабораторным, инструментальным и аппаратным исследованиям.
-Выписывать требования на медикаменты и перевязочный материал и получать их у главной медицинской сестры поликлиники.
-Участвовать в проведении санитарно-просветительной работы среди больных.
-Систематически повышать свою квалификацию путем изучения соответствующей литературы, участия в конференциях, семинарах.
-Оформлять под контролем врача медицинскую документацию:
- направления на консультацию и во вспомогательные кабинеты,
- статистические талоны,
- санаторно-курортные карты,
- выписки из медицинских карт амбулаторных больных,
- листки нетрудоспособности,
- справки о временной нетрудоспособности,
- направления на МСЭК,
- журналы записи амбулаторных операций,
- дневник работы среднего медицинского персонала и др.
Отделении.
Клиническая гигиена представляет собой комплекс правил поведения персонала в условиях медицинского учреждения с целью защиты персонала от внутрибольничной хирургической инфекции, защиты больных от угрозы переноса им инфекции, защиты людей, контактирующих с медперсоналом вне больницы, от внутрибольничной инфекции.
Возбудители инфекции чаще всего переносятся на одежде и руках персонала. Поэтому для работы в хирургическом отделении для персонала любого уровня предусмотрена спецодежда, причем она включает не только ношение медицинского халата. Предпочтительно ношение в качестве компонента личной одежды хлопчатобумажных брюк, как мужчинам, так и женщинам. Поверх личной одежды одевается медицинский халат, который должен застегиваться или завязываться, прикрывая находящуюся под ним одежду. Ношение колпака (косынки) в хирургическом отделении обязательно. Волосы должны быть полностью убраны. Сменная обувь должна быть по возможности закрытой, бeз зияний и отверстий и обязательно из нетканого материала, чтобы была возможность подвергать ее гигиенической обработке и дезинфекции.
Для работы в асептических и инфицированных зонах персоналу следует носить защитные маски (респираторы). Их смену необходимо производитъ минимум через каждые 2 часа работы, а также после каждой операции. Медицинские халаты и колпаки желательно и целесообразно менять ежедневно. Руки персонала - это наиболее вероятный источник контактного пути передачи инфекции. Забота об их сохранении - производственная необходимость. Не разрешается иметь длинные ногти, покрывать их лаком. Ногти нужно коротко обрезать, заусеницы удалять или постригать.
На рабочем месте после осмотра больного, исследования ран и смены повязок персонал моет руки теплой проточной водой с мылом в течение 2 минут. После осмотра больного с гнойно-септическими заболеваниями, обработки гнойных ран персонал обеззараживает руки растворами бактерицидных препаратов. В качестве средств для дезинфекции рук применяют 80% этиловый спирт; 0,5% раствор хлоргексидина в 70% этиловом спирте; 0,5% раствор хлорамина.
Весь персонал должен быть взят под диспансерное наблюдение для своевременного выявления носителей патогенного стафилококка, излечения кариеса зубов и хронических воспалительных заболеваний носоглотки. В случае открытых воспалительных процессов, острых респираторных заболеваний или признаков недомогания у медработников их отстраняют от работы до полного выздоровления. Каждый сотрудник хирургического отделения несет персональную ответственность за соблюдение правил личной гигиены, поскольку это имеет значение для профилактики распространения инфекции в стационаре.
Транспортировка больных.
Медицинская транспортировка – это перевозка или переноска больного (пострадавшего) к месту выполнения лечебных и диагностических мероприятий. В больнице хирургического больного приходится транспортировать из приемного покоя в хирургическое отделение, из хирургического отделения – в диагностические кабинеты (отделения) и обратно. В хирургическом отделении возникает необходимость транспортировки больного из палаты в перевязочную, процедурную, операционную и из перевязочной, процедурной, операционной – в палату.
Если больной может ходить и ему не предписан строгий постельный режим, тогда он передвигается по больнице самостоятельно, в необходимых случаях в сопровождении младшего и среднего медицинского персонала. Больных, которым назначен строгий постельный режим, и больных, находящихся в тяжелом состоянии, в пределах лечебного учреждения транспортируют на носилках, каталке, кресле-каталке.
Носилки с больным могут нести два или четыре человека. Они должны ид-ти не в ногу для того, чтобы носилки не раскачивались в такт движению. При подъеме по лестнице больного надо нести головой вперед, а при спуске – ногами вперед, приподнимая ножной конец носилок.
При использовании для транспортировки пациента каталки медперсоналу необходимо хорошо владеть техникой перекладывания больного. Целесообразно пользоваться следующим способом перекладывания больного. Каталка ставится вдоль кровати рядом с ней. Головной конец каталки должен находиться у головного конца кровати. Перекладывающие (два или три человека) располагаются так, чтобы каталка находилась между ними и кроватью. При перекладывании вдвоем один подводит руки под голову и грудную клетку больного, другой – под поясницу и нижние конечности. По команде перекладывающие приподнимают больного и перемещают его на каталку. Если кровати в палате располагаются так, что каталку рядом с кроватью и параллельно ей поставить нельзя, можно воспользоваться другим способом перекладывания больного. Каталка ставится перпендикулярно кровати так, чтобы ножной конец каталки находился у головного конца кровати. Перекладывающие (двое или трое) встают вдоль ближайшего к каталке края кровати и с использованием описанных выше приемов поднимают пациента, разворачивают его на 90° и кладут на каталку. При перекладывании больного с каталки на операционный или перевязочный стол ее также ставят либо параллельно, либо перпендикулярно столу.
Перед транспортировкой больных каталку покрывают чистой простыней или одеялом. Простыню (пододеяльник) меняют после каждого больного. После работы каталку необходимо вымыть с помощью синтетического моющего средства и продезинфицировать путем двукратного протирания ветошью, смоченной раствором дезинфеканта.
9. Хирургическое отделение (структура, планировка, организация работы).
Хирургическое отделение развертывается в больницах на 75 коек и более. В крупных лечебных учреждениях, как правило, бывает несколько хирургических отделений. В больницах, имеющих несколько хирургических отделений, одно из них обязательно должно быть рассчитано на лечение больных с гнойными заболеваниями и гнойными послеоперационными осложнениями. В таких больницах могут также создаваться специализированные хирургические отделения: травматологическое, урологическое, сердечнососудистой хирургии, хирургии легких и др.
Для выполнения больным хирургических операций развертывается специальный комплекс помещений, называемый операционным блоком. Существует две системы размещения операционного блока: децентрализованная и централизованная. При первой из них операционный блок развертывается отдельно для каждого хирургического отделения, при второй - для всех хирургических отделений вместе. Централизованную систему предпочтительно использовать в крупных больницах, имеющих несколько хирургических отделений.
Хирургическое отделение имеет палаты для размещения больных, сестринские посты, перевязочные, процедурные, клизменную, ординаторскую, кабинет заведующего, комнаты старшей сестры и сестры хозяйки, столовую, помещения для сортировки и временного хранения грязного белья и предметов уборки, ванную, санитарные узлы и туалеты, подсобные помещения. Размещение больных хирургического стационара проводится с учетом характера их заболевания и тяжести общего состояния. Так в общехирургическом отделении должны размещаться раздельно пациенты с гнойными процессами и пациенты, готовящиеся к плановым операциям и перенесшие плановые и экстренные вмешательства при отсутствии гнойных осложнений в послеоперационном периоде. Это делается в целях предупреждения распространения инфекции.
Палаты хирургического отделения снабжаются функциональными кроватями, позволяющими придать больному в постели различные положения и легко передвигающимися. У каждого больного должна быть своя прикроватная тумбочка для размещения личных вещей. Для больных с постельным режимом желательно иметь подъемные надкроватные столики. Необходимо чтобы палаты снабжались сигнализационным устройством вызова медицинского персонала.
Сестринский пост обычно располагается в коридоре так, чтобы обеспечить хороший обзор палат. Пост оборудуют шкафами для хранения медикаментов, предметов ухода за больными. Обычно на посту имеется также специальный стол, в ящиках которого хранится документация (листы врачебных назначений, журнал передачи дежурств, журнал для записи больных, готовящихся к обследованию различными методами и др.).
Перевязочные предназначены для проведения больным перевязок и других манипуляций. В общехирургическом отделении организуют 2 перевязочные: "чистую" и "гнойную".
Процедурная - это помещение, в котором проводятся: забор крови из вены на анализы, внутривенное введение лекарственных веществ, заполнение систем для трансфузий, определение группы крови и резус-фактора, выполнение проб на индивидуальную совместимость крови. Оборудование процедурной: шкаф или стол для хранения медикаментов; биксы со стерильными перевязочными материалами, шприцами, иглами, системами для внутривенных вливаний и др.
Клизменная - специальное помещение для постановки клизм. Здесь можно также осуществлять промывание желудка, катетеризацию мочевого пузыря.
Ординаторская - рабочее место врачей, где они оформляют различную медицинскую документацию. В ординаторской расставляется необходимая для работы врачей мебель (столы, стулья, книжный и платяной шкафы), обычно оборудуется полка с отсеками по числу палат для хранения историй болезни, устанавливается панельный негатоскоп.
Комната старшей сестры обычно используется не только как ее рабочее место, но и как помещение для хранения медикаментов, других изделий медицинского назначения. Старшая сестра ведет медицинскую документацию: журнал учета лекарственных средств, журнал учета больничных листов и др.
В комнате сестры-хозяйки обычно хранятся спецодежда медперсонала, белье для больных.
Содержание операционных и уход за ними.
Без необходимости входить в операционную запрещается.
Во время работы пропитанные кровью или раневым отделяемым материал бросают в специальные тазы. Удаляемые во время операции из раны или полостей жидкости собирают отсосом в закрытые сосуды.
Уборка операционной производится влажным способом (1% хлорамин Б, 3% перекись водорода с 0,5% моющих средств и др.). Существуют следующие виды уборки операционной:
- текущая уборка во время операции (подбирают упавшие на пол салфетки, шарики, инструменты и вытирают запачканный пол);
- уборка операционной после операции; она обеспечивает чистоту операционного зала перед подачей для хирургического вмешательства следующего больного;
- ежедневная уборка в конце операционного дня (моют пол и стены на высоту человеческого роста);
- генеральная уборка, производимая по плану еженедельно (моют всю операционную - потолок, стены, пол, мебель и т.д.);
- предварительная уборка (перед началом работы горизонтальные поверхности протирают влажным способом).
Для дезинфекции воздуха операционной используют бактерицидные ультрафиолетовые лампы. Их размещают вдоль стен на высоте не менее 2 м от пола или подвешивают к потолку. Каждая лампа создает вокруг себя стерильную зону диаметром в 2-3 м.
Вентиляция операционных осуществляется установками для кондиционирования воздуха, фильтры которых задерживают микроорганизмы. Микроорганизмы длительно сохраняются в помещении, если скорость движения воздуха в операционной не превышает 4 см/сек. Очищенный воздух подается в операционные под небольшим давлением (подпор воздуха), благодаря чему воздух из расположенных рядом помещений в операционную не поступает. Для проведения особо чистых операций используются операционные с ламинарным (вертикальным или горизонтальным) потоком стерильного воздуха. При этом требуется обеспечить ламинарный поток с обменом воздуха до 500 раз в час.
Температура в операционных не должна быть выше 24°, оптимальная влажность воздуха 50-65%.
Хирургическом стационаре.
Прием хирургических больных для стационарного лечения осуществляется через приемный покой. В приемном покое проводится прием, регистрация, осмотр, санитарно - гигиеническая обработка и транспортировка больных.
Больные могут поступать:
1. В плановом порядке (по направлению из поликлиники)
2. Доставляться машиной СП
3. Обращаться самостоятельно
4. Переводом из других лечебно – профилактических учреждений по договоренности с администрацией больницы
Подготовка больных для рентгенологического исследования желудка,
Толстой кишки.
Больные с нормальной функцией кишечника не требуют никакой специальной подготовки к рентгенологическому исследованию желудка.
При патологии желудка и кишечника за 2-3 дня до исследования исключают из рациона исследуемого продукты, способствующие газообразованию (черный хлеб, овощи, фрукты, бобовые, молоко и т. д.). За 14 часов до обследования больной прекращает прием пищи, вечером принимает 30 мл. касторового масла, а через 2- 3 часа ему ставят очистительную клизму с 1-1,5 л. теплой воды, настоем ромашки или мыльным раствором (5 г детского мыла). За 2-3 часа до исследования ставят повторную очистительную клизму комнатной температуры. В день исследования больной не должен пить и курить. При наличии в желудке больного большого количества жидкости, слизи, остатков пищи (например, при органическом сужении выходного отдела желудка) следует промыть желудок за 2-3 часа до исследования. При резко выраженном метеоризме и упорных запорах рекомендуется очистительная клизма за 1,5-2 часа до исследования. Исследование толстой кишки. Для проведения рентгенологического исследования толстой кишки - ирригоскопии (лат. irrigatio - орошение) - необходима полная очистка кишечника от содержимого и газов. Рентгеноконтрастное вещество - до 1,5 л тёплой (36-37 °С) взвеси сульфата бария - вводят в кишечник с помощью клизмы непосредственно в рентгенологическом кабинете.
Противопоказания к проведению ирригоскопии: заболевания прямой кишки и её сфинктеров (воспаление, опухоль, свищ, трещина сфинктера). Возможны ситуации, когда пациент не может удержать введённую ему жидкость в кишечнике (выпадение прямой кишки, слабость сфинктера), что делает эту процедуру невыполнимой.
Этапы подготовки больного к исследованию:
1. Назначение за 2-3 дня до исследования диеты, исключающей пищу, богатую растительной клетчаткой и содержащую другие вещества, способствующие повышенному образованию газов. Необходимо исключить из питания свежий ржаной хлеб, картофель, бобовые, свежее молоко, свежие овощи и фрукты, фруктовые соки.
2. Накануне исследования пациенту назначают лёгкий ужин (не позднее 8 ч вечера). Разрешены омлет, кефир, икра, сыр, отварные мясо и рыба без приправ, чай или кофе без сахара, манная каша, сваренная на воде.
3. Накануне исследования перед обедом больному дают для приёма внутрь 30 г касторового масла (противопоказание к приёму касторового масла - кишечная непроходимость).
4. Накануне вечером (через 30-40 мин после ужина) пациенту ставят очистительные клизмы с промежутком в 1 ч до получения «чистых» промывных вод.
5. Утром за 2 ч до исследования пациенту ставят очистительную клизму также до получения «чистых» промывных вод.
6. Исследование проводят натощак. При необходимости по назначению врача пациенту
утром разрешается лёгкий белковый завтрак (нежирный творог, суфле из взбитых белков или белковый омлет, отварная рыба), что позволяет вызвать рефлекторное передвижение содержимого тонкой кишки в толстую и предотвратить накопление газов в кишечнике. В этом случае утреннюю очистительную клизму ставят через 20-30 мин после завтрака.
7. За 30 мин до исследования больному вводят газоотводную трубку.
Другим способом очистки кишечника перед рентгенологическим и эндоскопическим исследованием выступает пероральный лаваж. Для его осуществления применяют изоосмотические растворы, например фортранс. Упаковка фортранса, предназначенная для одного пациента, состоит из четырёх пакетов, содержащих по 64 г полиэтиленгликоля в сочетании с 9 г электролитов - натрия сульфата, натрия бикарбоната, натрия хлорида и калия хлорида. Каждый пакет растворяют в 1 л кипячёной воды. Как правило, приём первых 2 л раствора больному назначают после обеда в день, предшествующий исследованию; вторую порцию в количестве 1,5-2 л дают утром в день исследования. Действие препарата (опорожнение кишечника) не сопровождается болевыми ощущениями и тенезмами, начинается через 50-80 мин. после начала приёма раствоpa и продолжается в течение 2-6 ч. Опорожнение кишечника при повторном назначении фортранса утром начинается через 20-30 мин после приёма препарата. Применение фортранса противопоказано при наличии у больного неспецифического язвенного колита, болезни Крона, непроходимости кишечника, болей в области живота неустановленной этиологии.
Аспирации).
Показания к пункции плевральной полости: выполняется с целью диагностики, удаления жидкости или воздуха, введения лекарственных веществ или воздуха с лечебной целью.
Принадлежности для пункции плевральной полости: шприц 20 мл с иглой; толстая пункционная игла толщиной не менее 0,1 см и длиной 8-15 см с коротко заостренным концом, с надетой на канюлю резиновой или полихлорвиниловой трубкой, которая плотно соединяется с канюлей 20 мл шприца; кровоостанавливающий зажим; раствор новокаина 0,5% - 50 мл; спирт; тампоны; лейко-пластырь .
Техника пункции плевральной полости: при наличии воздуха в плевральной полости пункцию проводят во 2-ом межреберье по средне-ключичной линии.
При наличии жидкости или в диагностических целях - пункцию проводят в 7-ом межреберье по задней подмышечной линии. В хирургической практике нередко приходится встречаться с ограниченным пневмо- и гемотораксом, эмпиемой плевры. В этих случаях точку для пункции лучше выбрать на основании клинических (место укорочения перкуторного звука) и рентгенологических данных.
Положение больного сидячее, с отведенной за голову рукой на стороне проведения пункции. Строго соблюдаются правила асептики. Кожные покровы обрабатываются антисептиком (р-р йода 3%, кутасепт, стерилиум). В месте пункции проводится местная инфильтрационная анестезия новокаином с созданием лимонной корочки. Берут стерильную иглу для пункции и ее канюлю соединяют с резиновой или ПХВ-трубкой, которую пережимают зажимом. Иглу проводят на уровне верхнего края ребра, т.к. вдоль нижнего его края проходят сосуды и нервы межреберного промежутка. Учитывая подвижность грудной клетки, перед введением иглы кожу фиксируют к верхнему краю ребра указательным пальцем левой руки. Перпендикулярно к коже иглу проводят вглубь, анестезируя по пути межреберные мышцы. Если игла упрется в ребро, ее слегка подтягивают на себя и вместе с кожей поднимают вверх до верхнего края ребра. Внезапная боль и одновременно чувство проваливания свидетельствуют о прокалывании париетальной плевры. Дальнейшее продвижение иглы недопустимо. Затем свободный конец трубки соединяют с канюлей шприца (20 мл), снимают зажим и аспирируют содержимое плевральной полости. После того, как шприц полностью заполнен содержимым, соединительную трубку пережимают зажимом, отсоединяют и опорожняют шприц. Снова соединяют канюлю шприца с трубкой, снимают зажим и аспирируют содержимое плевральной полости. Данный цикл может выполняться столько раз, сколько в этом есть необходимость. Вместе с тем не рекомендуется однократное удаление из плевральной полости более 1000 мл жидкости из-за смещения средостения и развития коллапса. Исключение составляет кровь, которая должна быть удалена полностью. При наличии показаний, через пункционную иглу можно ввести в плевральную полость антисептики и антибиотики. По окончании пункции игла извлекается. Место пункции обрабатывают антисептиком и заклеивают небольшим тампоном и лейкопластырем.
Полученную из плевральной полости жидкость сливают в стерильную пробирку для дальнейшего исследования - актериологического, цитологического (атипичные клетки), биохимического или др.
Для контроля за полнотой аспирации содержимого из плевральной полости, наряду с данными перкуссии и аускультации, в обязательном порядке выполняют рентгенологическое исследование. Плевральную пункцию рекомендуется производить на перевязочном или операционном столе, имеющим приспособления для опоры и отведения плеча на стороне пункции.
Противопоказания к проведению пункции плевральной полости: облитерация плевральной полости.
Возможные осложнения после проведения пункции плевральной полости: при значительном продвижении иглы в плевральную полость возможно повреждение легкого или органов брюшной полости через диафрагму. Рана легкого, как правило, закрывается самостоятельно без хирургического вмешательства, но если обнаруживается кишечное содержимое в просвете шприца при пункции и динамическое наблюдение в течение ближайшего периода (2-4 часа), обнаруживает явления перитонита - показана лапаротомия с ушиванием дефекта в стенке кишки. Если при травме легкого обнаруживаются явления напряженного пневмоторакса, подтвержденного рентгенологически, показано наложение дренажа с активной аспирацией во втором межреберье по среднеключичной линии.
Кровотечение, возникшее из пункционного канала, даже если оно произошло из-за повреждения межреберных сосудов, останавливается легко путем простого придавливания. При возникновении гемоторакса показан торакоцентез с аспирацией, а при неэффективности -торакотомия.
Если при проведении пункции плевральной полости получено непрерывное поступление крови через иглу, нужно немедленно прекратить пункцию и оперировать больного. Проведенная через перикард пункция сердца может вызвать возникновение гемоперикардиума и перикардиальную тампонаду сердца, что требует оперативного лечения. Повреждение крупных сосудов грудной полости приводит к гемотораксу, требующего рентгенологического контроля и повторного торакоцентеза с аспирацией крови из плевральной полости, а в некоторых случаях и оперативного лечения.
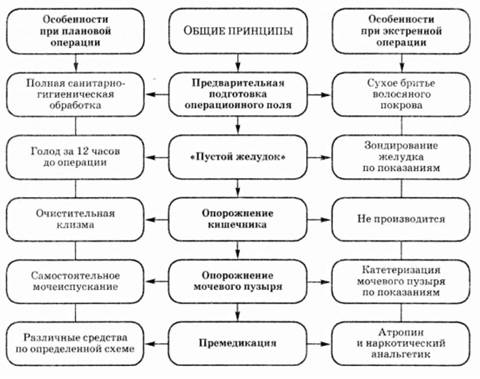
36. Подготовка больного к операции в плановой и экстренной хирургии.
Предварительная подготовка операционного поля
Предварительная подготовка операционного поля проводится как один из способов профилактики контактной инфекции.
Перед плановой операцией необходимо осуществить полную санитарную обработку. Для этого вечером накануне операции больной должен принять душ или вымыться в ванне, надеть чистое белье; кроме этого осуществляется смена постельного белья. Утром в день операции медицинская сестра сухим способом сбривает волосяной покров в зоне предстоящей операции. Это необходимо, так как наличие волос значительно затрудняет обработку кожи антисептиками и может способствовать развитию инфекционных послеоперационных осложнений. Брить следует обязательно в день операции, а не раньше. Это связано с возможностью развития инфекции в области образующихся при бритье незначительных повреждений кожи (ссадины, царапины).
При подготовке к экстренной операции обычно ограничиваются только бритьем волосяного покрова в зоне операции. По необходимости (обильное загрязнение, наличие сгустков крови и пр.) может быть выполнена частичная санитарная обработка.
«Пустой желудок»
При заполненном желудке после введения в наркоз содержимое из него может начать пассивно вытекать в пищевод, глотку и ротовую полость (регургитация), а оттуда с дыханием попасть в гортань, трахею и бронхиальное дерево (аспирация). Аспирация может вызвать асфиксию — закупорку воздухоносных путей, что при непринятии срочных мер приведет к гибели пациента, или тяжелейшее осложнение — аспирационную пневмонию.
Для профилактики аспирации перед плановой операцией больному объясняют, чтобы с утра в день операции он не ел и не пил ни капли, а накануне не очень плотно поужинал в 5-6 часов вечера. Таких простых мероприятий обычно вполне достаточно.
При экстренной операции времени на подготовку отводится мало. Если пациент утверждает, что последний раз он ел 6 и более часов назад, то при отсутствии некоторых заболеваний (острая кишечная непроходимость, перитонит и пр.), пищи в желудке не будет. Каких-либо специальных мер предпринимать не нужно. Если же пациент принимал пищу позднее, то перед операцией необходимо промыть желудок с помощью толстого желудочного зонда.
Опорожнение кишечника
Перед плановой операцией больным нужно сделать очистительную клизму. Делается это для того, чтобы при расслаблении мускулатуры на операционном столе не наступила бы непроизвольная дефекация. Кроме того, после операции функция кишечника часто нарушается, особенно, если это вмешательство на органах брюшной полости (развивается парез кишечника), и наличие содержимого в толстой кишке только усугубляет этот процесс.
Перед экстренными операциями делать клизмы не нужно — на это нет времени, да и процедура эта тяжела для больных, находящихся в критическом состоянии. Выполнять же клизмы при экстренных операциях по поводу острых заболеваний органов брюшной полости противопоказано, так как повышение давления внутри кишки может привести к разрыву ее стенки, механическая прочность которой может быть снижена вследствие воспалительного процесса в животе.
Опорожнение мочевого пузыря
Опорожнить мочевой пузырь следует перед любой операцией. Для этого в подавляющем большинстве случаев больной перед операцией должен помочиться. Необходимость в катетеризации мочевого пузыря возникает редко. Это необходимо, если состояние больного тяжелое, он без сознания, или при выполнении особых видов оперативных вмешательств (операции на органах малого таза).
Премедикация
Премедикация — введение лекарственных препаратов до операции. Она необходима для профилактики ряда осложнений и создания наилучших условий для течения анестезии. (пояснение, если особо "одаренные" спросят, а они спросят!!! Премедика́ция — предварительная медикаментозная подготовка больного к общей анестезии и хирургическому вмешательству. Цель данной подготовки — снижение уровня тревоги пациента, снижение секреции желез, усиление действия препаратов для анестезии. Премедикация производится комбинацией препаратов и в большинстве случаев включает в себя наркотический анальгетик, седативный и антигистаминный препарат).
Еще прилагается схема.
37.Работа перевязочной медсестры.
Медицинская сестра перевязочной должна знать:
- законы и иные нормативные правовые акты Российской Федерации в сфере здравоохранения;
- теоретические основы сестринского дела;
- основы лечебно-диагностического процесса, профилактики заболеваний, пропаганды здорового образа жизни;
- правила эксплуатации медицинского инструментария и оборудования;
- правила сбора, хранения и удаления отходов лечебно-профилактических учреждений;
- основы функционирования бюджетно-страховой медицины и добровольного медицинского страхования;
- основы валеологии и санологии;
- основы медицины катастроф;
- правила ведения учетно-отчетной документации структурного подразделения, основные виды медицинской документации;
- медицинскую этику;
- психологию профессионального общения;
- основы трудового законодательства;
- правила внутреннего трудового распорядка;
- правила по охране труда и пожарной безопасности.
На медицинскую сестру перевязочной возлагаются следующие должностные обязанности:
- Выполняет назначенные лечащим врачом манипуляции, разрешенные к выполнению средним медицинским персоналом.
- Сопровождает тяжелобольных после проведенных манипуляций в палату.
- Подготавливает к стерилизации инструментарий, шприцы, капельницы.
- Осуществляет систематический санитарно-гигиенический контроль за помещением перевязочной. Обеспечивает систематическое пополнение, учет, хранение и расходование медикаментов, перевязочного материала, инструментария и белья.
- Инструктирует младший медицинский персонал перевязочной и контролирует его работу.
- Ведет медицинскую документацию.
- Осуществляет сбор и утилизацию медицинских отходов.
- Осуществляет мероприятия по соблюдению санитарно-гигиенического режима в помещении, правил асептики и антисептики, условий стерилизации инструментов и материалов, предупреждению постинъекционных осложнений, гепатита, ВИЧ-инфекции.
Медицинская сестра перевязочной имеет право:
- Запрашивать и получать необходимую информацию и документы, относящиеся к вопросам ее деятельности.
- Вносить предложения непосредственному руководителю по совершенствованию работы, связанной с предусмотренными настоящей должностной инструкцией обязанностями.
- Принимать участие в совещаниях, в которых рассматриваются вопросы, касающиеся ее работы.
- Профессиональную подготовку, переподготовку и повышение своей квалификации в порядке, установленном Трудовым кодексом РФ и иными федеральными законами.
- Требовать от руководства оказания содействия в исполнении своих профессиональных обязанностей и осуществлении прав.
- На все предусмотренные законодательством социальные гарантии.
Медицинская сестра перевязочной несет ответственность:
- За неисполнение или ненадлежащее исполнение с
