Фармакокинетика лекарственных веществ при патологии клеток и тканей
Фармакокинетика представляет собой науку о движении лекарственных веществ в организме.
Ранее она была составной частью фармакологии, а теперь выделена в самостоятельную науку на стыке фармации и фармакологии.
В задачи фармакокинетики, прежде всего, входит изучение физико-химических, физиологических, биологических и патологических факторов, влияющих на всасывание лекарственных веществ в кровь из мест их введения в организм. Фармакокинетика изучает также распределение лекарственных веществ в крови, органах и тканях. Важную область фармакокинетики представляет изучение метаболизма лекарственных веществ и влияния на этот процесс генетических и приобретённых свойств организма. Фармакокинетические исследования устанавливают закономерности выведения лекарственных веществ из организма. Фармакокинетика в системе фармообразовация подробно изучается фармакотерапией - наукой о рациональном (эффективном и безопасном) применении лекарств. Здесь мы ограничимся некоторыми сведениями о влиянии на фармакокинетику лекарств патологии клеток и тканей.
Всасывание лекарственных веществ из желудочно-кишечного тракта возрастает при повреждении клеток эпителия желудка и тонкой кишки При хронических желудочно-кишечных заболеваниях (хронический гастрит, хронический холецистит, язвенная болезнь двенадцатиперстной кишки) увеличивается скорость всасывания в кровь сульфаниламидов. При повреждении клеток увеличивается проникновение в них хорошо растворимых в воде веществ. Так, при неповрежденном гематоэнцефалическом барьере пенициллин в спинномозговую жидкость проникает в очень малой степени. При менингите, сопровождающемся повреждением клеток барьера, транспорт пенициллина возрастает в 200 раз, что позволяет использовать этот антибиотик для лечения менингита. При менингококковой инфекции возрастает проникновение в ликвор также сульфаниламидных препаратов.
Повреждение клеток печени уменьшает её детоксицирующую функцию. У лиц с гепатитом и циррозом печени удлиняется действие лекарств, которые обезвреживаются на гладком эндоплазматическом ретикулуме печени неспецифическими оксидазами. Страдает также биосинтетическая функция клеток печени. Например, при гепатитах часто наблюдается желтуха. Она является следствием того, что уменьшается активность фермента глюкуронилтрансферазы. Этот фермент переводит плохо растворимый в воде ядовитый для мозга билирубин (жёлтый пигмент) в неядовитый и растворимый в воде глюкуронат билирубина. Этот конъюгат выводится с мочой.
Моноаминоксидаза, локализованная в митохондриях, осуществляет окислительное дезаминирование первичных, вторичных и третичных аминов, таких как адреналин, норадреналин, тирамин, 5-окситриптамин (серотонин). Диаминоксидаза митохондрий окислительно дезаминирует гистамин, кадаверин, путресцин.
Основным путём метаболизма соединений, содержащих ароматическую аминогруппу (сульфаниламиды, производные изониазида, ПАСК, апрессин) является их ацетилирование. Таким способом частично инактивируются также эндогенные субстраты - гистамин, серотонин. Эти реакции осуществляются ацетилкоферментом А и ариламин- ацетилтрансферазой. Считают, что эти ферменты локализованы в митохондриях. Для функционирования этой ферментной системы требуется контакт митохондрий и микросом (В.А. Макаров). При хроническом гастрите, холецистите и язвенной болезни 12-перстной кишки метаболизм сульфаниламидов уменьшается.
При повреждении гладкого эндоплазматического ретикулума и митохондрий метаболизм лекарственных веществ нарушается.
Если у новорожденного ожидается гипербилирубинемия, например, при гемолитической болезни вследствие резуснесовместимости, то введение беременной женщине за 7-15 дней до родов индуктора (стимулятора) активности ферментов эндоплазматического ретикулума - фенобарбитала может предотвратить или уменьшить выраженность гипербилирубинемии. При этом активизируется глюкуронилтрансфераза печени плода и снижается потребность в повторных обменных трансфузиях.
В результате транспортных травм, больших хирургических вмешательств в плазме крови снижается содержание общего белка и альбуминов и уменьшается связывание лекарственных веществ с белками. Это сопровождается увеличением содержания их свободных форм в плазме крови. В результате возрастает эффективность лекарств и увеличивается риск нежелательных побочных проявлений.
Заболевания почек могут уменьшить скорость выведения некоторых лекарственных веществ и их метаболитов в весьма значительной степени (в 7-50 раз).
Очистительная функция почек оценивается таким показателем работы почек, как почечный клиренс креатинина. Он вычисляется по формуле:
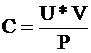 ,
,
где:
C - клиренс;
U - концентрация креатинина в моче;
V - объём мочи;
P - концентрация креатинина в плазме крови.
Реальный смысл коэффициента очищения - это тот объём плазмы, который содержал выделяемое почками за 1 мин количество исследуемого вещества. Креатинин не связывается с белками крови, полностью фильтруется в почечных клубочках и не реабсорбируется в почечных канальцах. Поэтому он позволяет объективно оценить очистительную функцию почек. Клиренс креатинина при лёгкой почечной недостаточности составляет 50-80 мл/мин, средней тяжести - 10-50 мл/мин, тяжёлой - менее 10 мл/мин.
При тяжёлой уремии замедляется выведение сульфаниламидных веществ, циметидина, ацетилсалициловой кислоты, фенобарбитала, октадина, бутамида и ряда других препаратов. Поэтому у таких больных следует уменьшать разовые, суточные и курсовые дозы медикаментов. Критериями для коррекции доз являются клиренс креатинина у данного больного и определение периода полувыведения конкретного препарата. Период полувыведения определяется временем, в течение которого концентрация лекарственного вещества в крови снижается в два раза.
Приведенные данные свидетельствуют о том, что для рационального лекарственного лечения следует учитывать те изменения фармакокинетики, которые происходят при патологии клеток и тканей.
Глава 4. Гипоксия
Гипоксия - кислородное голодание - это типовой патологический процесс, возникающий в результате недостаточного поступления кислорода в организм и его регионы. Причиной гипоксии может быть неполная утилизация кислорода тканями.
Даже временное уменьшение поступления кислорода может привести к патологическим изменениям в тканях. Наиболее уязвима к гипоксии центральная нервная система, затем по степени чувствительности следуют миокард, ткань почек и печени. Менее чувствительны к гипоксии скелетные мышцы.
Гипоксия может вызываться различными причинами:
1. Гипоксическая гипоксия наблюдается при понижении парциального напряжения кислорода во вдыхаемом воздухе. Она развивается, например, при подъеме на высоту (гипобарическая гипоксия). В экспериментальной биологии этот вид гипоксии моделируется созданием разряжения (отрицательного давления) в камере с находящимися в ней животными. Умеренную гипоксию у людей можно получить, искусственно задерживая дыхание. Дозированную гипоксию иногда используют для повышения адаптационных возможностей организма. Это объясняется тем, что при умеренной дозированной гипоксии включаются механизмы адаптации, имеющие универсальное значение и поэтому адаптация носит перекрестный характер (табл. 4.1.).
Таблица 4.1
Структурно-функциональные изменения при гипоксии
| Характер процессов | Адаптационные процессы | |
| На организменном уровне | На клеточном уровне | |
| Срочные (развиваются на базе имеющихся резервов организма) | Формирование стрессорной реакции, интенсификация дыхания, тахикардия, увеличение минутного объёма крови Централизация кровообращения: а) расширение сосудов мозга и сердца; б) одновременно - сужение сосудов мышц, органов брюшной полости. Включение резервных капилляров | Ускорение отдачи кислорода тканям Увеличение синтеза РНК, белка, мембран, ферментов (индукция транскрипции и трансляции) |
| Долговременные (развиваются на базе имеющихся резервов и новых, выработанных в процессе адаптации резервов) | Увеличение сети сосудов Образование новых альвеол Формирование более адекватных адаптивных реакций нервной и гуморальной систем не только на гипоксию, но также и на стрессорные ситуации, физические нагрузки (перекрестная адаптация) Активация стресс-лимитирующих систем (опиоидных пептидов в мозге и надпочечниках) | Формирование «структурного следа» (Ф.3 Меерсон), т.е. увеличение синтеза ДНК (стимуляция репликации, митоза) Увеличение синтеза гемоглобина и миоглобина Увеличение количества митохондрий. Увеличение количества антиоксидантных ферментов (супероксиддисмутаза, глутатионпероксидаза, каталаза), участвующих в повышении резистентности мембран и клетки к гипоксии |
2. Респираторная гипоксия наступает в результате нарушений внешнего дыхания, то есть вентиляции и газообмена в лёгких. Она развивается под действием веществ, подавляющих дыхательный центр продолговатого мозга (алкоголь, эфир, хлороформ, снотворные средства). К респираторной относится гипоксия, развивающаяся вследствие перекрытия дыхательных путей (при дифтерии, кори),спазма бронхов (при бронхиальной астме), заполнения альвеол экссудатом (при воспалении лёгких), спадения ткани лёгких (при пневмотораксе - поступлении воздуха в полость плевры при проникающем ранении грудной клетки).
3. Гемическая гипоксия развивается в результате повреждения эритроцитов, что нарушает транспорт кислорода кровью. Она возникает, например, при превращении оксигемоглобина в карбоксигемоглобин под влиянием СО - угарного газа, образующегося при неполном сгорании бензина, угля и других видов топлива. Гипоксия может развиваться даже при очень низких концентрациях в воздухе угарного газа, так как сродство гемоглобина к СО в 300 раз выше, чем к кислороду. Нарушение транспорта кислорода кровью наблюдается и при отравлении некоторыми лекарственными веществами (нитратами, нитритами, фенацетином и др.). Эти препараты взаимодействуют с гемоглобином, образуя метгемоглобин, который не способен присоединять кислород. Гемическая гипоксия может быть следствием анемий, вызванных дефицитом витамина В12, фолиевой кислоты, железа, а также результатом гемолиза эритроцитов. Гемолиз эритроцитов может развиться после внутривенного введения гипотонических растворов или при использовании ряда лекарственных веществ (хлорохин, сульфаниламиды) у лиц с наследственной недостаточностью некоторых ферментов, обеспечивающих целостность мембран эритроцитов.
4. Циркуляторная гипоксия развивается при нарушении доставки крови к органам и тканям по кровеносному руслу. Она может затрагивать весь организм или отдельные регионы тела, в которых наблюдаются местные нарушения кровообращения. Циркуляторную гипоксию вызывают те же причины, которые обусловливают ишемию тканей: ангиоспазм, тромбоз и эмболия, сужение просвета артерий атеросклеротической бляшкой, сдавление сосудов опухолью, рубцами, сердечная недостаточность, вызванная патологией сердца, а также нарушения микроциркуляции. Гипоксия наблюдается при гипотонии и коллапсе (резком падении артериального давления).
5. Тканевая гипоксия является следствием нарушений в системе утилизации кислорода в клетках. Например, под воздействием яда цианида калия парализуются ферменты дыхательной цепи митохондрий (система цитохромов) и прекращается клеточное дыхание. Кровь при этом виде гипоксии остается алой, насыщенной оксигемоглобином, а в клетках нарушено использование кислорода. Тканевая гипоксия развивается также из-за недостаточности ферментов, осуществляющих заключительные этапы окисления глюкозы и жирных кислот в митохондриях. Вначале в клетках развиваются обратимые изменения. Снижается ферментативная активность цикла трикарбоновых кислот, тормозится окисление жирных кислот и активизируется анаэробное окисление глюкозы. Накапливается ацетилкофермент А, увеличивается содержание жирных кислот и недоокисленных продуктов окисления глюкозы - молочной и пировиноградной кислот, развивается кетоацидоз. Недостаточное образование АТФ и креатинфосфата приводит к энергетическому голоданию тканей. Далее наступает комплекс необратимых изменений: повреждение клеточных мембран за счёт липидной триады:
¨ интенсификации активности липазы и фосфолипазы - ферментов, разрушающих мембраны;
¨ детергентного эффекта жирных кислот;
¨ активации перекисного окисления липидов продуктами метаболизма адреналина, что часто наблюдается при стрессе.
В результате этих изменений нарастает ацидоз, высвобождаются и активизируются лизосомальные ферменты, происходит аутолиз клетки.
Терапия гипоксических состояний должна включать комплекс мероприятий, направленных прежде всего на ликвидацию причин, вызвавших гипоксию. Применяют сосудорасширяющие, противосклеротические и тромболитические средства. При коллапсе и гипотонии вводят препараты, повышающие артериальное давление. При гемической гипоксии назначают противоанемические средства. Находят применение вещества, снижающие уровень жизнедеятельности органа и расход энергии при неадекватно возросшем её потреблении. Например, бета-адреноблокаторы при приступах ишемической болезни сердца урежают работу сердца и оказывают экономящее действие на расход кислорода. Так как тканевая гипоксия является промежуточным патогенетическим звеном многих заболеваний, дают хороший эффект антигипоксические средства вследствие своей способности тормозить перекисное окисление липидов мембран. К ним относятся: аскорбиновая кислота, рутин, витамин Е и синтетические антиоксиданты (дибунол). Добавление селена усиливает антиоксидантный эффект витаминов и их антигипоксическое действие (препараты олигогал, триовит).
