Фармацевтическая характеристика группы антагонисты кальция
Фармацевтическая характеристика группы антагонисты кальция
Курсовая работа
Выполнила :
Мацнева Ксения Викторовна
Студентка 244 группы
Очной формы обучения
Специальности 060108 фармация
Научный руководитель:
Туркин Дмитрий Васильевич
преподаватель фармакологии
Старый Оскол
2014 г.
Оглавление
1. Введение …………………………………………………………………………………………………………………… 3
2. Литературный обзор ………………………………………………………………………………………………… 4
2.1 Определение ………………………………………………………………………………………………………. 4
2.2 Механизм действия……………………………………………………………………………………………. 4
2.3 Ингибиторы кальциевых каналов ………………………………………………………………………. 5
2.4 Особенности разных групп препаратов ……………………………………………………………… 6
2.5 Сравнительная характеристика отдельных препаратов ……………………………………. 8
2.6 Классификация антагонистов кальция ……………………………………………………………… 14
2.7 Характеристика антагонистов кальция……………………………………………………………… 15
2.8 Характеристика отдельных препаратов ……………………………………………………………. 16
3. Вывод ……………………………………………………………………………………………………………………….. 24
4. Литература ……………………………………………………………………………………………………………….. 25
1 Введений
Все антагонисты кальция объединены общими механизмами блокирующего действия на кальциевые каналы. По химической структуре выделяют производные дигидропиридинов, к которым относятся нифедипин, нитрендипин, никардипин, нимодипин и некоторые другие препараты, производные фенилалкиламина (верапамил, галлопамил) и производные бензодиазепина (дилтиазем). Именно эти препараты находят применение в качестве гипотензивных средств.
Антагонисты кальция различаются не только по химической структуре, но и по тканевой селективности. Верапамил и дилтиазем имеют тропность к кальциевым каналам и миокарда, и сосудов, дигидропиридины отличаются большейтропностью к кальциевым каналам сосудов, причем у некоторых из них имеется избирательная тропность к коронарным (нисолдипин) или мозговым (нимодипин) сосудам. Такая тканевая селективность антагонистов кальция обусловливает различия в спектре их основных эффектов и в применении.
В анестезиологической практике используются не все антагонисты кальция этой группы, а только инъекционные формы верапамила, нифедипина, нисолдипина и реже дилтиазема, которые оказывают достаточно быстрый эффект.
Цель работы:изучить группу антагонистов кальция, провести сравнительную характеристику на примере препаратов Верапамила и Дилтиазема.
Задачи исследования:
1. Изучить группу лекарственных средств антагонистов кальция.
2. Привести классификацию антагонистов кальция.
3. Обосновать выбор препаратов для сравнительного исследования.
4. Провести сравнительный анализ выбранных препаратов по следующим признакам
- торговое название
- лекарственная форма
- фирмы производителей
Литературный обзор
Определение
Антагонисты кальция - группа препаратов, которые объединяет способность обратимо блокировать ток кальция через так называемые медленные кальциевые каналы. Эти препараты стали использоваться в кардиологии с середины 70-х годов, они быстро приобрели столь большую популярность, что в большинстве развитых стран стали занимать одно из первых мест по частоте назначения среди препаратов, использующихся для лечения сердечно-сосудистых заболеваний. Это обусловлено, с одной стороны, высокой клинической эффективностью антагонистов кальция, с другой - относительно небольшим количеством противопоказаний к их назначению и относительно небольшим количеством вызываемых ими побочных эффектов.
Механизм действия
Антагонисты кальция называют также "блокаторами медленных каналов" или "блокаторами входа ионов кальция". Роль ионов кальция: а) в стимуляции сокращений миокарда и гладких мышц, т.е. в положительном инотропном эффекте, в частности при применении сердечных гликозидов, симпатомиметических аминов и ксантинов; б) в положительном хронотропном эффекте миокарда, в генезе экстрасистолии. Ионные каналы представляют собой макромолекулярные белки, которые рассекают мембраны клеток, состоящие в основном из липидных бислоев (молекул фосфолипидов). По ионным каналам происходит движение ионов внутрь клетки миофибриллы и из клетки наружу. Эти каналы высокоспецифичные для определенных ионов. Доступ ионов в каналы контролируется специальными участками канальцевых протеинов, называемых воротами благодаря их конформационным изменениям. Различают два основных вида ионных каналов: а) регулирующиеся деполяризацией, т.е. открывающиеся во время фазы деполяризации миофибриллы; б) регулирующиеся стимуляцией различных рецепторов. В частности, α 1 - рецепторы (могут ингибироваться празозином) и α 2-рецепторы (ингибируются антагонистами кальция и йохимбином).
Кальциевые каналы характеризуются следующими особенностями: а) каждый канал пропускает около 30000 ионов кальция в 1 с; б) они относительно селективны, так как через некоторые из них поступают также ионы натрия, бария, стронция, водорода; в) диаметр пор каналов около 0,3 - 0,5 нм; г) по сравнению с натриевыми каналами медленно активируются; их порог активации от - 30 до 40 мВт, а натриевых - 60 - 70 мВт; д) некоторые из них чувствительны к изменениям уровня цАМФ, т.е. контролируются фосфорилированием; е) функция каналов изменяется под влиянием ряда неорганических (ионы кобальта, марганца, никеля) и органических ингибиторов (лекарственных препаратов - ингибиторов кальция).
Кальциевые каналы обнаружены: в синоатриальных, атриовентрикулярных проводящих путях, волокнах Пуркинье, миофибриллах миокарда, в гладкомышечных клетках сосудов, в скелетных мышцах (в них возбуждение в большей степени связано с входящими натриевыми каналами) .
Торговое название
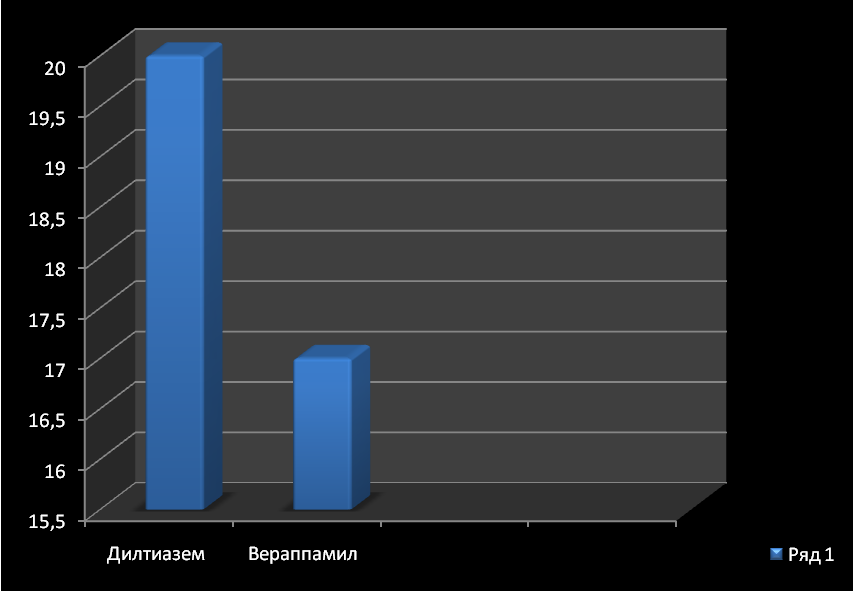
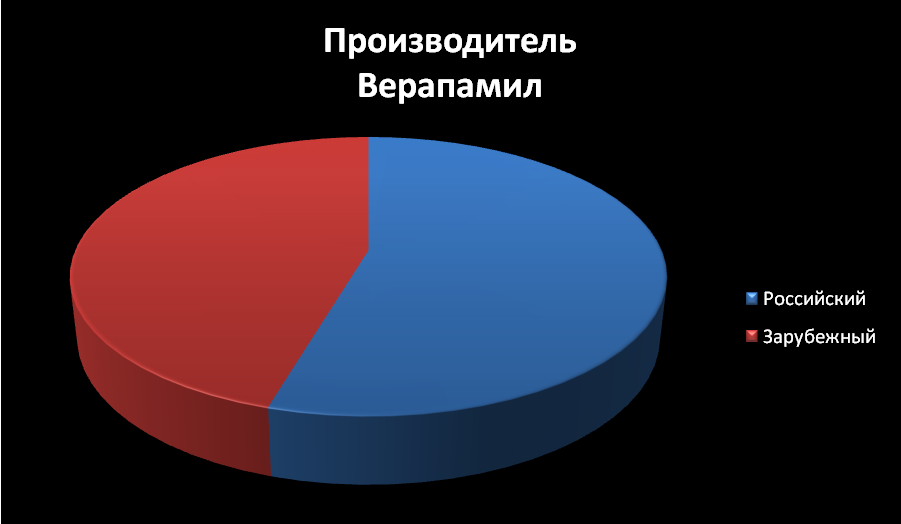
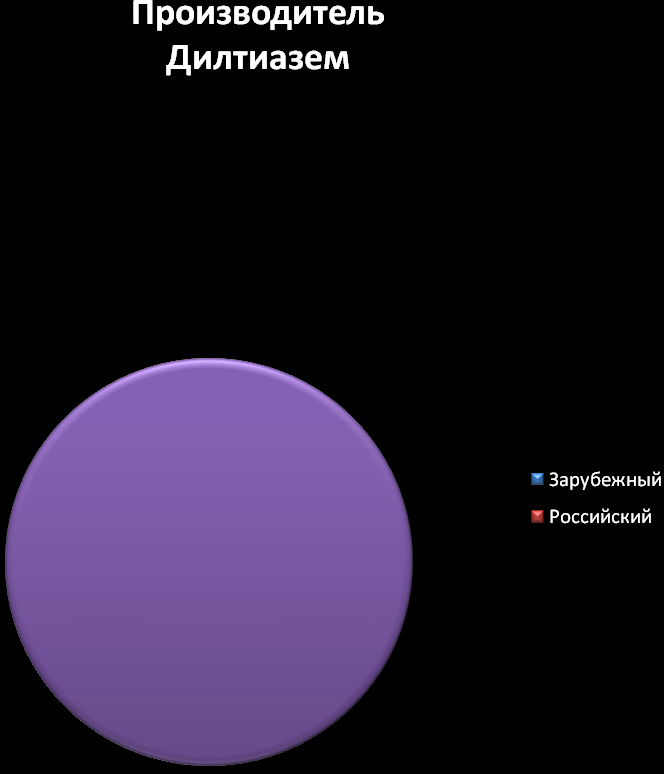
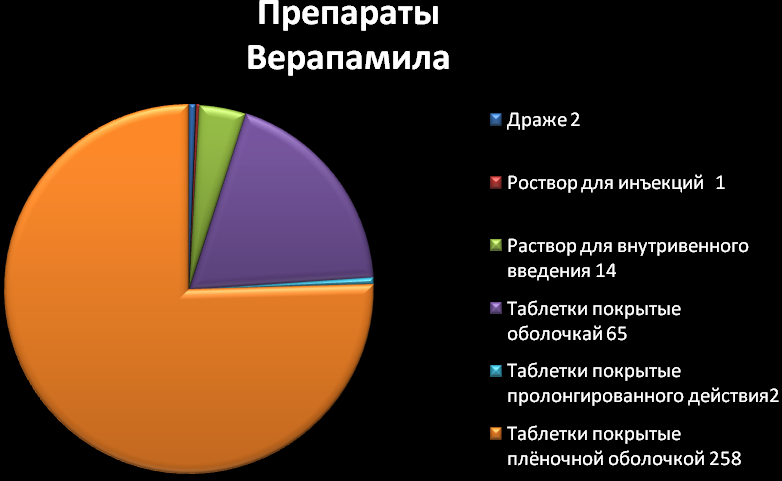
ВЕРАПАМИЛ (VERAPAMIL).
Состав и форма выпуска.
Активное вещество - верапамила гидрохлорид. Таблетки, драже, капсулы (0,04; 0,08 г.). Депо - таблетки 0,12 и 0,24 г. Фильм - таблетки 0,12 г. Капсулы ретард 0,18 г. Раствор (1 мл - 0,00025 г.) в ампулах.
Фармакологическое действие.
Антагонист кальция. Уменьшает ток ионов кальция по медленным каналам. Блокирует кальциевые каналы клеток миокарда и сосудов. Обладает антиаритмической, антиангинальной и гипотензивной активностью. Снижает потребность миокарда в кислороде за счет снижения сократимости миокарда и урежения ЧСС и увеличивает доставку кислорода к миокарду. При ишемических процессах в миокарде препарат способствует уменьшению диспропорции между потребностью и снабжением сердца кислородом, как путем увеличения кровоснабжения, так и лучшей утилизацией (усвоением) и более экономным расходованием доставляемого кислорода. Вызывает расширение коронарных артерий и увеличение коронарного кровотока. Снижает тонус гладкой мускулатуры периферических артерий и общее периферическое сосудистое сопротивление. Оказывает антиаритмическое действие при наджелудочковых аритмиях, относится к антиаритмическим препаратам IV класса Верапамил незначительно влияет на нормальное или пониженное АД, оказывает гипотензивное действие при повышенном давлении.
Препарат уменьшает сократимость миокарда, но в связи с расширением периферических сосудов и уменьшением сосудистого сопротивления сердечный выброс существенно не меняется. Препарат подавляет агрегацию (склеивание) тромбоцитов. Кроме того, оказывает некоторое мочегонное действие. В механизме антиангинального (противоишемического) действия верапамила наряду с антагонизмом по отношению к ионам кальция играет роль также повышение содержания ионов калия в клетках миокарда.
Фармакокинетика.
При пероральном приеме верапамил абсорбируется более чем на 90%. Биодоступность составляет 10 - 22% из-за быстрого метаболизма при первом"прохождении" препарата через печень. Связывание с белками плазмы - 90%. Пик концентрации в плазме достигается через 2 часа после приема, затем быстро снижается. Метаболиты верапамила выводятся с мочой и фекальными массами.
Показания.
• Стенокардия. Профилактика приступов стенокардии (в т. ч. и стенокардии Принцметалла).
• Терапия после инфаркта миокарда (для предотвращения расширения очага ишемии).
• Артериальная гипертония. Купирование гипертонического криза (в/в введение).
• Нарушения сердечного ритма. Лечение и профилактика наджелудочковых аритмий (пароксизмальная наджелудочковая тахикардия, мерцание предсердий, трепетание предсердий, экстрасистолия).
• Гипертрофическая кардиомиопатия, спазм церебральных сосудов, первичная легочная гипертензия, декомпенсированные пороки сердца.
Режим дозирования.
Для профилактики приступов стенокардии, аритмии и при лечении артериальной гипертонии назначают внутрь в начальной дозе по 40 - 80 мг 3 раза в сутки (для лекарственных форм обычной продолжительности действия) или по 120 мг (200 или 240 мг) 2 раза в сутки (для пролонгированных форм). При длительном лечении препаратом, особенно артериальной гипертонии, возможен переход на однократное назначение пролонгированной формы препарата. Максимальная суточная доза верапамила составляет 480 мг. Поддерживающую терапию (меньшими, индивидуально подобранными дозами) проводят длительно. Отмечено, что толерантности (снижения или отсутствия эффекта при повторном применении) при применении верапамила (в отличие от органических нитратов и нифедипина) не развивается. Наоборот, антиишемический эффект при регулярном приеме верапамила возрастает. Таблетки, драже или капсулы следует принимать во время или сразу после еды, запивая небольшим количеством воды.
Для купирования пароксизмальных нарушений ритма или гипертонического кризаверапамил вводят в/в струйно медленно (в течение 2 - 5 мин.) в дозе 5 - 10 мг под контролем АД, ЧСС и ЭКГ. При отсутствии эффекта препарат можно ввести повторно через 20 мин в той же дозе.
При приступах стенокардии вводят внутривенно 2-4 мл 0,25% раствора. Можно вводить капельно, предварительно разбавив содержимое ампулы 100-150 мл изотонического раствора хлорида натрия или 5% раствора глюкозы.
Побочные действия.
Со стороны сердечно-сосудистой системы: синусовая брадикардия, синоатриальная блокада, асисистолия, атриовентрикулярная блокада II - III ст., брадиаритмическая форма мерцательной аритмии, гипотония, возможно развитие сердечной недостаточности;
Со стороны ЦНС: редко - головокружение, заторможенность, головная боль, усталость, нервозность, парестезии в конечностях, повышенная утомляемость;
Со стороны ЖКТ: иногда отмечались запоры, тошнота, повышение активности печеночныхтрансаминаз;
Прочие: редко приливы, отеки в области лодыжек, очень редко появление мышечных и суставных болей;
У пожилых пациентов при длительной терапии в очень редких случаях геникомастия, которая проходит с отменой препарата.
Противопоказания.
• Кардиогенный шок.
• Острая фаза неосложненного инфаркта миокарда (с явлениями брадикардии, выраженной гипотонии, левожелудочковой недостаточности).
• Синдром слабости синусового узла.
• АВ блокада II-III степени.
• Синдром Вольфа - Паркинсона - Уайта.
• Артериальная гипотония, хроническая сердечная недостаточность IIБ-III стадии, острая сердечная недостаточность.
• Повышенная чувствительность к препарату.
Передозировка.
Симптомы: Незначительное падение артериального давления, шоковая симптоматика, потеря сознания; АV блокада I и II степени с частыми периодами Самойлова - Венкенбаха (с или без ритма АV узла), полная АV блокада с тотальной АV диссоциацией, АV ритм при выпадении функции синусового узла, асистолия, синусовая брадикардия, синоатриальная блокада.
Лечение:промывание желудка рекомендуется во всех случаях, когда прошло менее 12 часов с момента приема препарата, и в более поздние сроки при пониженной моторике желудочно-кишечного тракта (отсутствие кишечныхшумов при аускультации желудка). При подозрении на отравление верапамилом показаны индуцированная рвота, отсасывание желудочного и кишечного содержимого при эндоскопическом контроле, промывание желудка, очистительные клизмы.
В качестве специфического антидота может служить в/в введение 10 - 20 мл 10% раствора глюконата кальция (2,25 - 4,5 ммоль). В случае необходимости введение можно повторить или провести дополнительную капельную инфузию (со скоростью 5 ммоль/ч).
Лекарственное взаимодействие.
Верапамил можно с успехом комбинировать с бета-блокаторами, вазодилататорами, тиазидными диуретиками и ингибиторами АПФ при лечении гипертонии и стенокардии, при этом умеренно потенцируется эффект обоих препаратов.
При одновременном применении верапамила и бета-адреноблокаторов, антиаритмических средств, ингаляционных анестетиков повышается риск возникновения брадикардии, АВ блокады, гипотонии, сердечной недостаточности. При одновременном применении верапамила и дигоксина отмечено повышение концентрации дигоксина в плазме крови. В период лечения верапамилом нельзя вводить бета-адреноблокаторы в/в.
Верапамил усиливает эффекты циметидина и карбамазепина; снижает эффект фенобарбитала.
Особые указания.
С осторожностью назначают препарат больным с нарушениями функции печени, при остром инфаркте миокарда. Применение верапамила у беременных и кормящих женщин показано лишь в тех случаях, когда ожидаемая польза превышает возможное негативное влияние на плод или ребенка.
НИФЕДИПИН
Состав и форма выпуска.
Таблетки и капсулы 0,005 и 0,01г. Драже 0,01 г. Таблетки ретард 0,01 0,02 и 0,04 г. Раствор для инфузий 1 мл (0,01 г) в ампулах.
Фармакологическое действие.
Блокатор кальциевых каналов производноедигидропиридина. Коронарорасширяющее средство, вызывающее длительное увеличение коронарного кровотока; обладает гипотензивным спазмолитическим свойством. Купирует спазм и расширяет коронарные и периферические артерии. Снижает периферическое сопротивление, АД, и незначительно - сократимость миокарда, уменьшает постнагрузку и потребность миокарда в кислороде. Может вызватьрефлекторную тахикардию. Улучшает коронарный кровоток, постстенотическую циркуляцию. Практически не обладает антиаритмической активностью.
Фармакокинетика.
После перорального приема быстро и почти полностью всасывается из ЖКТ. Концентрация в крови достигает максимального уровня через 1 - 3 часа после приема. Приблизительно 90 % препарата связана с белками плазмы крови. Метаболизируется печенью с образованием нескольких метаболитов, не обладающих фармакологической активностью. Период полувыведения из плазмы - 2 - 4 часа.70 - 80 % препарата выводится с мочой в виде неактивных метаболитов, около15 % с калом.
Показания.
• Ишемическая болезнь сердца: для профилактики (в отдельных случаях купирования) приступов стенокардии;
• Артериальная гипертония различного генеза, гипертонический криз;
• синдром Рейно;
• хроническая сердечная недостаточность (в составе комбинированной терапии);
• бронхообструктивный синдром (в сочетании с бронхолитиками, для поддерживающей терапии).
Режим дозирования.
При курсовой антиангинальной и гипотензивной терапии: назначают внутрь независимо от приема пищи), начиная с 0,01г. При необходимости дозу постепенно увеличивают до 0,02 г 3 - 4 раза в сутки. В последнее время появляются сообщения об осторожном подходе к использованию нифедипинаприИБС из-за возможности возникновения тахикардии при их приеме и соответственно увеличения потребления миокардом кислорода. Поэтому их не рекомендуется применять в случаях появления признаков нестабильности стенокардии, острого инфаркта миокарда, недостаточности кровообращения и, естественно, тахикардии. При этом препараты нифедипина короткого действия рекомендуется назначать в суточной дозе не более 40 мг непродолжительными курсами (3-4 нед).
Для купирования гипертонического криза или приступа стенокардии: применяют сублингвально по 1 - 2 таблетки препарата разжевывают и помещают под язык, через некоторое время можно проглотить препарат. После приема препарата рекомендуется находиться в лежачем положении 30-60 мин.
При гипотонии применяют в меньших дозах - по 0,01 г 3 раза в день под контролем АД. После достижения терапевтического эффекта больного переводят на поддерживающую дозу - по 0,01 г (10 мг) 3 раза в день.
Побочное действие.
Со стороны сердечно-сосудистой системы: возможно возникновение выраженной артериальной гипотонии, периферические отеки, тахикардия, редко - усиление приступов стенокардии;
Со стороны ЦНС: парестезии в конечностях, тремор, нарушение сна или сонливость;
Со стороны ЖКТ: гипертрофический гингивит, диарея, запоры, внутрипеченочный холестаз, повышение активности печеночныхтрансаминаз;
Со стороны системы кроветворения: тромбоцитопения, лейкопения, редко анемия;
Прочие: гиперемия лица и кожи верхней части туловища, лихорадка, гипергидроз, миалгии, геникомастия, снижение либидо
Отмечены единичные случаи аллергических реакций (кожный зуд, экзантема).
Противопоказания.
• Кардиогенный шок;
• нестабильная стенокардия, острый инфаркт миокарда;
• Выраженная гипотония;
• Выраженный аортальный стеноз, ИГСС;
• Повышенная чувствительность к нифедипину;
• Беременность (первый триместр).
Передозировка.
Симптомы: выраженная артериальная гипотония, головная боль, коллапс, тахикардия, угнетение деятельности синусового узла, брадикардия.
Лечение: промывание желудка с назначением активированного угля рекомендуется во всех случаях, когда прошло менее 12 часов с момента приема препарата. Однократно, а затем по показаниям рекомендуется в/в введение 10 - 20 мл 10% раствора глюконата кальция или хлорида кальция. При резкой артериальной гипотонии показана в/в инфузия норадреналина, при развитии сердечной недостаточности - строфантина.
Лекарственное взаимодействие.
Комбинированное применение нифедипина и β-адреноблокаторов в большинстве клинических ситуаций эффективно и безопасно, так как приводит ксуммации антиангинального и антигипертензивного действия, однако возможно развитие выраженной гипотонии и сердечной недостаточности.
Рациональным с точки зрения усиления гипотензивного эффекта, считают сочетание нифедипина с клофелином, допегитом, диуретиками, каптоприлом.
При одновременном применении нифедипина и препаратов кальция его эффект уменьшается. Под влиянием нифедипина концентрация хинидина в плазме крови значительно снижается, что требует коррекции дозы.
ДИЛТИАЗЕМ (DILTIAZEM)
Форма выпуска.
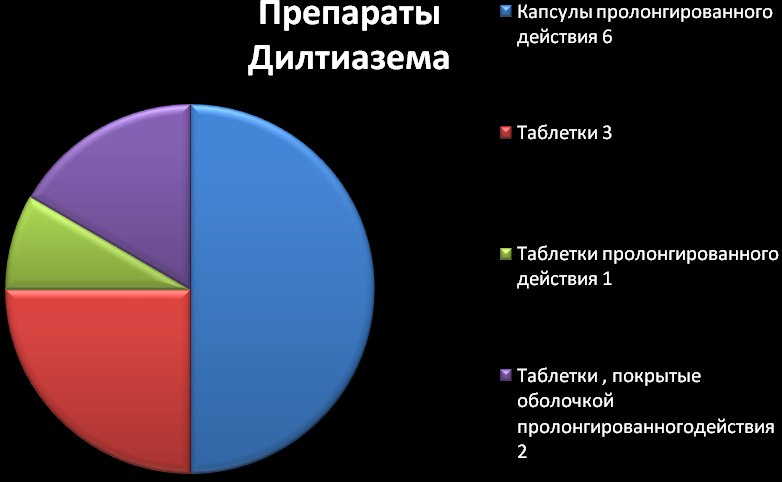
Таблетки по 0,03 и 0,06 г (30 и 60 мг); таблетки пролонгированного (длительного) действия (покрытые оболочкой) по 0,09 или 0,12 г (90 или 120 мг).
Фармакологическое действие.
Антагонист ионов кальция, применяемый при стенокардии (в том числе при стенокардии Принцметалла) и гипертензии. Оказывает отрицательное хронотропное действие (уменьшает частоту сердечных сокращений). Может замедлять атриовентрикулярную проводимость и понижать возбудимость атриовентрикулярного узла. Снижает тонус сосудов и общее периферическое сопротивление при гипертонической болезни. Антиангинальное действие связано с уменьшением преднагрузки (снижением конечнодиастолического давления за счет расширения периферических вен и уменьшения притока крови к правому предсердию) на миокард, дилатацией коронарных сосудов и улучшением снабжения сердца кислородом. Обладает также антиаритмической активностью. Дилтиазем и его аналоги по основным клиническим характеристикам занимают промежуточное положение между верапамилом и нифедипином. По действию дилтиаземблизок к верапамилу, но несколько сильнее действует на гладкие мышцы сосудов. Сравнительно с нифедипином менее выражены периферическое вазодилататорное действие и рефлекторная тахикардия.
Показания.
Применяют при различных формах ишемической болезни сердца и гипертонической болезни.
Режим дозирования.
Назначают дилтиазем внутрь. Дозы подбирают индивидуально от 0,03 г (30 мг) 3-4 раза в день до 0,18-0,3 г (180-300 мг) в сутки. Таблетки пролонгированного (длительного) действия назначают по 1 таблетке (иногда по 2 таблетки) 1-2 раза в день.
Побочное действие.
. Нарушение функции желудочно-кишечного тракта, головная боль, головокружение, повышенная утомляемость, атриовентрикулярная блокада, отеки нижних конечностей, приливы крови к лицу. Препарат обычно хорошо переносится, но необходим контроль за эффективностью и переносимостью. При недостаточном эффекте добавляют другие препараты.
Противопоказания.
• Гипотония;
• синдром слабости синусового узла;
• атриовентрикулярная блокада II и III степени;
• беременность, период лактации.
Предостережение.
Дилтиазем следует назначать с осторожностью при брадикардии, сердечной недостаточности и кардиогенном шоке. Несовместим с β-адреноблокаторами, усиливает действие гипотензивных препаратов.
НОРВАСК (NORVASC).
Состав и форма выпуска.
Таблетки по 5 мг и 10 мг амлодипинабесилата.
Фармакологическое действие.
Блокирует поступление ионов кальция через мембраны в гладкомышечные клетки миокарда и сосудов. Уменьшает ишемию за счет расширения периферических артериол и главных коронарных артерий и коронарных артериол. Блокатор кальциевых каналов, относящийся к группе дигидропиридинов. Предполагается, что антиангинальный эффект амлодипина обусловлен его способностью расширять периферические артериолы, что приводит к уменьшению общего периферического сопротивления (постнагрузка), рефлекторная тахикардия при этом не возникает. В результате происходит снижение потребности миокарда в кислороде и потребление им энергии. С другой стороны, амлодипин, по-видимому, вызывает расширение коронарных артерий крупного калибра и коронарных артериол как интактных, так и ишемизированных участков миокарда. Это обеспечивает поступление кислорода к миокарду при спазмах коронарных артерий.
Фармакокинетика.
После перорального приема его концентрация в крови достигает максимального уровня через 6 - 12 часов после приема. Приблизительно 97,5 % препарата
связана с белками плазмы крови. Равновесная концентрация в плазме достигается через 7 - 8 дней приема препарата в постоянной дозе. Амлодипинметаболизируется печенью. Период полувыведения из плазмы - 35 - 50 часов, что позволяет принимать препарат один раз в сутки. Выводится с мочой как в неизмененном виде (10 %), так и в виде метаболитов (60 %).
Показания.
• Артериальная гипертензия, монотерапия, а также в комбинации с тиазидными диуретиками, альфа-блокаторами, бета-адреноблокаторами или ингибиторами ангиотензин-превращающего фермента. Препарат можно назначать как средство монотерапии или в комбинации с другими антиангинальными средствами больным, рефрактерным к лечению нитратами или бета-адреноблокатарами в аналогичных дозах.
• ИБС. Показан для лечения как стенокардии напряжения, так и вариантной стенокардии (стенокардии Принцметалла).
Режим дозирования.
При артериальной гипертензии и стенокардии обычно начальная доза препарата составляет 5 мг 1 раз в сутки. В зависимости от индивидуальной реакции больного, дозу можно увеличить до максимальной - 10 мг. При комбинации с другими препаратами коррекции дозы не требуется
Побочное действие.
Возможны: головные боли, отеки, усталость, сонливость, тошнота, боли в животе, приливы, сердцебиение и головокружение.Реже - кожный зуд, сыпь, одышка, астения, судороги мышц, диспепсия, гиперплазия десен, многоформная эритема. Крайне редко отмечается появление желтухи или изменение уровня печеночных ферментов.
Предостережения.
У больных с нарушенной функцией печени период полувыведения норваска увеличивается, препарат применяют с осторожностью. Препарат не оказывает влияния на обмен веществ и липиды плазмы крови, в связи с чем может быть назначен больным, страдающим бронхиальной астмой, сахарным диабетом и подагрой. Беременным и в период лактации Норваск назначают случаях по жизненно важным показаниям. Безопасность применения амлодипина в периоды беременности и кормления грудью не установлена.
Применение в период беременности возможно только в тех случаях, когда предполагаемая польза для матери по мнению врача преобладает над потенциальным риском для плода. Данные о применении у детей отсутствуют.
Лекарственное взаимодействие.
Норваск возможно сочетать с приемом тиазидных диуретиков, альфа-блокаторов, ингибиторов ангиотензин - превращающего фермента, длительно действующих нитратов, нитроглицерина (сублингвально), нестероидных противовоспалительных средств, антибиотиков, пероральных гипогликемизирующих препаратов, дигоксина, циметидина, циклоспорина.
Вывод
В ходе курсовой работы я изучила группы препаратов антагонисты кальция,
Литература
1. В.И. Метелица "Справочник кардиолога по клинической фармакологии."
2. Справочник Видаль.
3. Н.М. Курбат, П.Б. Станкевич "Фармако-рецептурный справочник врача" 1999 г.
4. А.А. Дзизинский "Стенокардия: диагностика и лечение"
Фармацевтическая характеристика группы антагонисты кальция
Курсовая работа
Выполнила :
Мацнева Ксения Викторовна
Студентка 244 группы
Очной формы обучения
Специальности 060108 фармация
Научный руководитель:
Туркин Дмитрий Васильевич
преподаватель фармакологии
Старый Оскол
2014 г.
Оглавление
1. Введение …………………………………………………………………………………………………………………… 3
2. Литературный обзор ………………………………………………………………………………………………… 4
2.1 Определение ………………………………………………………………………………………………………. 4
2.2 Механизм действия……………………………………………………………………………………………. 4
2.3 Ингибиторы кальциевых каналов ………………………………………………………………………. 5
2.4 Особенности разных групп препаратов ……………………………………………………………… 6
2.5 Сравнительная характеристика отдельных препаратов ……………………………………. 8
2.6 Классификация антагонистов кальция ……………………………………………………………… 14
2.7 Характеристика антагонистов кальция……………………………………………………………… 15
2.8 Характеристика отдельных препаратов ……………………………………………………………. 16
3. Вывод ……………………………………………………………………………………………………………………….. 24
4. Литература ……………………………………………………………………………………………………………….. 25
1 Введений
Все антагонисты кальция объединены общими механизмами блокирующего действия на кальциевые каналы. По химической структуре выделяют производные дигидропиридинов, к которым относятся нифедипин, нитрендипин, никардипин, нимодипин и некоторые другие препараты, производные фенилалкиламина (верапамил, галлопамил) и производные бензодиазепина (дилтиазем). Именно эти препараты находят применение в качестве гипотензивных средств.
Антагонисты кальция различаются не только по химической структуре, но и по тканевой селективности. Верапамил и дилтиазем имеют тропность к кальциевым каналам и миокарда, и сосудов, дигидропиридины отличаются большейтропностью к кальциевым каналам сосудов, причем у некоторых из них имеется избирательная тропность к коронарным (нисолдипин) или мозговым (нимодипин) сосудам. Такая тканевая селективность антагонистов кальция обусловливает различия в спектре их основных эффектов и в применении.
В анестезиологической практике используются не все антагонисты кальция этой группы, а только инъекционные формы верапамила, нифедипина, нисолдипина и реже дилтиазема, которые оказывают достаточно быстрый эффект.
Цель работы:изучить группу антагонистов кальция, провести сравнительную характеристику на примере препаратов Верапамила и Дилтиазема.
Задачи исследования:
1. Изучить группу лекарственных средств антагонистов кальция.
2. Привести классификацию антагонистов кальция.
3. Обосновать выбор препаратов для сравнительного исследования.
4. Провести сравнительный анализ выбранных препаратов по следующим признакам
- торговое название
- лекарственная форма
- фирмы производителей
Литературный обзор
Определение
Антагонисты кальция - группа препаратов, которые объединяет способность обратимо блокировать ток кальция через так называемые медленные кальциевые каналы. Эти препараты стали использоваться в кардиологии с середины 70-х годов, они быстро приобрели столь большую популярность, что в большинстве развитых стран стали занимать одно из первых мест по частоте назначения среди препаратов, использующихся для лечения сердечно-сосудистых заболеваний. Это обусловлено, с одной стороны, высокой клинической эффективностью антагонистов кальция, с другой - относительно небольшим количеством противопоказаний к их назначению и относительно небольшим количеством вызываемых ими побочных эффектов.
Механизм действия
Антагонисты кальция называют также "блокаторами медленных каналов" или "блокаторами входа ионов кальция". Роль ионов кальция: а) в стимуляции сокращений миокарда и гладких мышц, т.е. в положительном инотропном эффекте, в частности при применении сердечных гликозидов, симпатомиметических аминов и ксантинов; б) в положительном хронотропном эффекте миокарда, в генезе экстрасистолии. Ионные каналы представляют собой макромолекулярные белки, которые рассекают мембраны клеток, состоящие в основном из липидных бислоев (молекул фосфолипидов). По ионным каналам происходит движение ионов внутрь клетки миофибриллы и из клетки наружу. Эти каналы высокоспецифичные для определенных ионов. Доступ ионов в каналы контролируется специальными участками канальцевых протеинов, называемых воротами благодаря их конформационным изменениям. Различают два основных вида ионных каналов: а) регулирующиеся деполяризацией, т.е. открывающиеся во время фазы деполяризации миофибриллы; б) регулирующиеся стимуляцией различных рецепторов. В частности, α 1 - рецепторы (могут ингибироваться празозином) и α 2-рецепторы (ингибируются антагонистами кальция и йохимбином).
Кальциевые каналы характеризуются следующими особенностями: а) каждый канал пропускает около 30000 ионов кальция в 1 с; б) они относительно селективны, так как через некоторые из них поступают также ионы натрия, бария, стронция, водорода; в) диаметр пор каналов около 0,3 - 0,5 нм; г) по сравнению с натриевыми каналами медленно активируются; их порог активации от - 30 до 40 мВт, а натриевых - 60 - 70 мВт; д) некоторые из них чувствительны к изменениям уровня цАМФ, т.е. контролируются фосфорилированием; е) функция каналов изменяется под влиянием ряда неорганических (ионы кобальта, марганца, никеля) и органических ингибиторов (лекарственных препаратов - ингибиторов кальция).
Кальциевые каналы обнаружены: в синоатриальных, атриовентрикулярных проводящих путях, волокнах Пуркинье, миофибриллах миокарда, в гладкомышечных клетках сосудов, в скелетных мышцах (в них возбуждение в большей степени связано с входящими натриевыми каналами) .
