Бронхофония, голосовое дрожание. Диагностическое значение их ослабления и усиление. Шум трения плевры.
Бронхофония — проведение голоса с гортани по воздушному столбу бронхов на поверхность грудной клетки. Оценивается с помощью аускультации. В отличие от определения голосового дрожания слова, содержащие букву «р» или «ч», при исследовании бронхофонии произносят шепотом. В физиологических условиях голос, проводимый на поверхность кожи грудной клетки, выслушивается очень слабо и одинаково с обеих сторон в симметричных точках. Усиление проведения голоса — усиленная бронхофония, как и усиленное голосовое дрожание, появляется при наличии уплотнения легочной ткани, которая лучше проводит звуковые волны, и полостей в легком, резонирующих и усиливающих звуки. Бронхофония позволяет лучше, чем голосовое дрожание, выявлять очаги уплотнения в легких у ослабленных лиц с тихим и высоким голосом.
Диагностическое значение имеет ослабление и усиление бронхофонии. Это происходит по тем же причинам, что и ослабление и усилеиие голосового дрожания. Ослабление бронхофонии наблюдается в условиях ухудшения проведения звуков по бронхиальному дереву, при эмфиземе легких, скоплении жидкости и воздуха в плевральной полости. Усиление бронхофонии возникает в условиях лучшего проведения звука — при уплотнении легочной ткани с сохраненной проходимостью бронха и при наличии полости, дренируемой бронхом. Усиленная бронхофония будет выслушиваться лишь над зоной поражения, 1де звучание слов будет более громким, слова более различимы. Особенно четко выслушиваются слова над крупными полостями в легких, при этом отмечается металлический оттенок речи.
Голосовое дрожание (fremitus vocalis, s. pectoralis) — вибрация грудной стенки при фонации, ощущаемая рукой исследующего. Вызывается колебаниями голосовых связок, которые передаются воздушному столбу трахеи и бронхов, и зависит от способности легких и грудной клетки резонировать и проводить звук. Г. д. исследуется сравнительной пальпацией симметричных участков груди при произнесении обследуемым лицом слов, содержащих гласные и звонкие согласные звуки (например, артиллерия). В нормальных условиях Г. д. хорошо ощущается при низком голосе у лиц с тонкой грудной стенкой, в основном у взрослых мужчин; оно лучше выражено в верхней части грудной клетки (вблизи крупных бронхов), а также справа, т.к. правый главный бронх шире и короче левого.
Локальное усиление Г. д. свидетельствует об уплотнении участка легкого при сохраненной проходимости приводящего бронха. Усиление Г. д. отмечается над участком пневмонии, очагом пневмосклероза, над участком поджатого легкого по верхней границе внутриплеврального выпота. Г. д. ослаблено или отсутствует над жидкостью в плевральной полости (гидроторакс, плеврит), при пневмотораксе, при обтурационном ателектазе легкого, а также при значительном развитии жировой клетчатки на грудной стенке.
Шум трения плевры см. вопрос 22
24. Понятие о рентгеноскопии, рентгенографии и томогафии легких. Бронхоскопия, показания и противопоказания к бронхоскопии. Понятие о биопсии слизистой бронхов, легких, плевры, увеличенных трахеобронхиальных лимфатических узлов. Исследование бронхоальвеолярного содержимого.
Рентгеноскопия легких является наиболее распространенным методом исследования, позволяющим определить прозрачность легочных полей, обнаружить очаги уплотнения (инфильтраты, пневмосклероз, новообразования) и полости в легочной ткани, инородные тела трахеи и бронхов, выявить наличие жидкости или воздуха в плевральной полости, а также грубых плевральных спаек и шварт.
Рентгенография применяется с целью диагностики и регистрации на рентгеновской пленке обнаруженных при рентгеноскопии патологических изменений в органах дыхания; некоторые изменения (нерезкие очаговые уплотнения, бронхососудистый рисунок и др.) на рентгенограмме определяются лучше, чем при рентгеноскопии.
Томография позволяет производить послойное рентгенологическое исследование легких. Она применяется для более точной диагностики опухолей, а также небольших инфильтратов, полостей и каверн.
Бронхография применяется для исследования бронхов. Больному после предварительной анестезии дыхательных путей в просвет бронхов вводят контрастное вещество (йодолипол), задерживающее рентгеновские лучи. Затем делают рентгенограммы легких, на которых получается отчетливое изображение бронхиального дерева. Этот метод позволяет выявлять бронхоэктазы, абсцессы и каверны легких, сужение просвета бронхов опухолью.
Флюорография является разновидностью рентгенографического исследования легких, при котором производится фотоснимок на малоформатную катушечную пленку. Применяется для массового профилактического обследования населения.
Бронхоскопия (от др.-греч. βρόγχος — дыхательное горло, трахея и σκοπέω — смотрю, рассматриваю, наблюдаю), называемый также трахеобронхоскопией — это метод непосредственного осмотра и оценки состояния слизистых трахеобронхиального дерева: трахеи и бронхов при помощи специального прибора — бронхофиброскопа или жесткого дыхательного бронхоскопа, разновидности эндоскопов. Современный бронхофиброскоп — это сложный прибор, состоящий из гибкого стержня с управляемым изгибом дальнего конца, рукоятки управления и осветительного кабеля, связывающего эндоскоп с источником света, часто оснащенный фото- или видеокамерой, а также манипуляторами для проведения биопсии и удаления инородных тел.
Показания
Диагностическую бронхоскопию желательно проводить всем больным туберкулёзом органов дыхания (как впервые выявленным, так и с хроническими формами) для оценки состояния бронхиального дерева и выявления сопутствующей или осложняющей основной процесс бронхиальной патологии.
Обязательные показания:
• клинические симптомы туберкулёза трахеи и бронхов:
• клинические симптомы неспецифического воспаления трахеобронхиального дерева;
• неясный источник бактериовыделения;
• кровохарканье или кровотечение;
• наличие «раздутых» или «блокированных» каверн, особенно с уровнем жидкости;
• предстоящее хирургическое вмешательство или создание лечебного пневмоторакса;
• ревизия состоятельности культи бронха после операции;
• неясный диагноз заболевания;
• динамическое наблюдение за ранее диагностированными заболеваниями (туберкулёз трахеи или бронха, неспецифический эндобронхит);
• послеоперационные ателектазы;
• инородные тела в трахее и бронхах.
Показания для лечебной бронхоскопии у больных туберкулёзом органов дыхания:
• туберкулёз трахеи или крупных бронхов, особенно при наличии лимфобронхиальных свищей (для удаления грануляций и бронхолитов);
• ателектаз или гиповентиляция лёгкого в послеоперационном периоде;
• санация трахеобронхиального дерева после лёгочного кровотечения;
• санация трахеобронхиального дерева при гнойных неспецифических эндобронхитах;
• введение в бронхиальное дерево противотуберкулёзных или иных препаратов;
• несостоятельность культи бронха после операции (для удаления лигатур или танталовых скобок и введения медикаментов).
Противопоказания
Абсолютные:
• заболевания сердечно-сосудистой системы: аневризма аорты, порок сердца в стадии декомпенсации, острый инфаркт миокарда;
• лёгочная недостаточность III степени, не обусловленная непроходимостью трахеобронхиального дерева;
• уремия, шок, тромбоз сосудов головного мозга или лёгких. Относительные:
• активный туберкулёз верхних дыхательных путей;
• интеркуррентные заболевания:
• менструальный период;
• гипертоническая болезнь II-III стадий;
• общее тяжёлое состояние больного (лихорадка, одышка, пневмоторакс, наличие отёков, асцита и др.).).
25. Методы исследования функционального состояния легких. Спирография. Дыхательные объемы и емкости, диагностическое значение их изменений. Проба Тиффно. Понятие о пневмотахометрии и пневмотахографии.
Методы функциональной диагностики
Спирография. Наиболее достоверные данные получают при спирографии (рис. 25). Кроме измерения легочных объемов, с помощью спирографа можно определить ряд дополнительных показателей вентиляции: дыхательный и минутный объемы вентиляции, максимальную вентиляцию легких, объем форсированного выдоха. Пользуясь спирографом, можно также определить все показатели для каждого легкого (с помощью бронхоскопа, подводя воздух раздельно из правого и левого главных бронхов — «раздельная бронхоспирография»). Наличие абсорбера для оксида углерода (IV) позволяет установить поглощение кислорода легкими обследуемого за минуту.
При спирографии также определяют ОО. Для этой цели применяют спирограф с закрытой системой, имеющей поглотитель для СО2. Его заполняют чистым кислородом; обследуемый дышит в него в течение 10 мин, затем определяют остаточный объем с помощью расчета концентрации и количества азота, попавшего в спирограф из легких обследуемого.
ВФМП определить сложно. Судить о его количестве можно из расчетов соотношения парциального давления СО2 в выдыхаемом воздухе и артериальной крови. Он увеличивается при наличии больших каверн и вентилируемых, но недостаточно снабжаемых кровью участков легких.
Исследование интенсивности легочной вентиляции
Минутный объем дыхания (МОД) определяют умножением дыхательного объема на частоту дыхания; в среднем он равен 5000 мл. Более точно его можно определить с помощью мешка Дугласа и по спирограммам.
Максимальная вентиляция легких {МВЛ, «предел дыхания») — количество воздуха, которое может провентилироваться легкими при максимальном напряжении дыхательной системы. Определяют спирометрией при максимально глубоком дыхании с частотой около 50 в минуту, в норме равно 80—200 л/мин. По А. Г. Дембо, должная МВЛ = ЖЕЛ • 35.
Резерв дыхания (РД) определяют по формуле РД = МВЛ — МОД. В норме РД превышает МОД не менее чем в 15—20 раз. У здоровых лиц РД равен 85% МВЛ, при дыхательной недостаточности он уменьшается до 60—55% и ниже. Эта величина в значительной степени отражает функциональные возможности дыхательной системы здорового человека при значительной нагрузке или больного с патологией системы дыхания для компенсации значительной дыхательной недостаточности путем увеличения минутного объема дыхания.
Все эти пробы позволяют изучать состояние легочной вентиляции и ее резервы, необходимость в которых может возникнуть при выполнении тяжелой физической работы или при заболевании органов дыхания.
Исследование механики дыхательного акта. Позволяет определить изменение соотношения вдоха и выдоха, дыхательного усилия в разные фазы дыхания и прочие показатели.
Экспираторную форсированную жизненную емкость легких (ЭФЖЕЛ) исследуют по Вотчалу —Тиффно. Измерение проводят так же, как при определении ЖЕЛ, но при максимально быстром, форсированном выдохе. ЭФЖЕЛ у здоровых лиц оказывается на 8—11% (100—300 мл) меньше, чем ЖЕЛ, в основном за счет увеличения сопротивления току воздуха в мелких бронхах. В случае повышения этого сопротивления (при бронхите, бронхоспазме, эмфиземе и др.) разница между ЭФЖЕЛ и ЖЕЛ возрастает до 1500 мл и более. Определяют также объем форсированного выдоха за 1с (ФЖЕЛ), который у здоровых лиц равен в среднем 82,7% ЖЕЛ, и длительность форсированного выдоха до момента его резкого замедления; это исследование проводят только с помощью спирографии. Применение бронхолитических средств (например, теофедрина) во время определения ЭФЖЕЛ и различных вариантов этой пробы позволяет оценить значение бронхоспазма в возникновении дыхательной недостаточности и снижении указанных показателей: если после приема теофедрина полученные данные проб остаются значительно ниже нормальных, то бронхоспазм не является причиной их снижения.
Инспираторную форсированную жизненную емкость легких (ИФЖЕЛ) определяют при максимально быстром форсированном вдохе. ИФЖЕЛ не изменяется при не осложненной бронхитом эмфиземе, но уменьшается при нарушении проходимости дыхательных путей.
Пневмотахометрия — метод измерения «пиковых» скоростей воздушного потока при форсированном вдохе и выдохе; позволяет оценить состояние бронхиальной проходимости.
Пневмотахография — метод измерения объемной скорости и давлений, возникающих в различные фазы дыхания (спокойного и форсированного). Проводится с помощью универсальногопневмотахографа. Принцип метода основан на регистрации в различных точках движения струи воздуха давлений, меняющихся в связи с дыхательным циклом. Пневмотахография позволяет определить объемную скорость воздушного потока во время вдоха и выдоха (в норме при спокойном дыхании она равна 300—500 мл/с, при форсированном — 5000—8000 мл/с), продолжительность фаз дыхательного цикла, МОД, внутриальвеолярное давление, сопротивление дыхательных путей движению струи воздуха, растяжимость легких и грудной стенки, работу дыхания и некоторые другие показатели.
Пробы на выявление явной или скрытой дыхательной недостаточности. Определение потребления кислорода и кислородного дефицита осуществляют методом спирографии с закрытой системой и поглощением СО2. При исследовании кислородного дефицита полученную спирограм- му сравнивают со спирограммой, зарегистрированной в тех же условиях, но при заполнении спирометра кислородом; производят соответствующие расчеты.
Эргоспирография — метод, позволяющий определить количество работы, которое может совершить обследуемый без появления признаков дыхательной недостаточности, т. е. изучить резервы системы дыхания. Методом спирографии определяют потребление кислорода и кислородный дефицит у больного в спокойном состоянии и при выполнении им определенной физической нагрузки на эргометре. О дыхательной недостаточности судят по наличию спирографического кислородного дефицита более чем 100 л/мин или скрытого кислородного дефицита более чем 20% (дыхание становится более спокойным при переключении дыхания воздухом на дыхание кислородом), а также по изменению парциального давления кислорода и оксида углевода (IV) крови.
Исследование газов крови осуществляют следующим образом. Кровь получают из ранки от укола кожи нагретого пальца руки (доказано, что полученная в таких условиях капиллярная кровь по своему газовому составу аналогична артериальной), собирая ее сразу в мензурку под слой нагретого вазелинового масла во избежание окисления кислородом воздуха. Затем исследуют газовый состав крови на аппарате Ван-Слайка, где используется принцип вытеснения газов из связи с гемоглобином химическим путем в вакуумное пространство. Определяют следующие показатели: а) содержание кислорода в объемных единицах; б) кислородную емкость крови (т. е. количество кислорода, которое может связать единица данной крови); в) процент насыщения кислородом крови (в норме 95); г) парциальное давление кислорода крови (в норме 90— 100 мм рт. ст.); д) содержание оксида углерода (IV) в объемных процентах в артериальной крови (в норме около 48); е) парциальное давление оксида углерода (IV) (в норме около 40 мм рт. ст.).
В последнее время парциальное напряжение газов в артериальной крови (РаО2 и РаСО2) определяют, пользуясь аппаратом «микро-Аструп» или другими методиками.
определяют показания шкалы прибора при дыхании воздухом, а затем чистым кислородом; значительное увеличение разницы показаний во втором случае свидетельствует о кислородной задолженности крови.
Определение скорости кровотока раздельно в малом и большом круге кровообращения.У
 больных с нарушением функции внешнего дыхания это также позволяет получить ценные данные для диагностики и прогноза
больных с нарушением функции внешнего дыхания это также позволяет получить ценные данные для диагностики и прогноза
Спирография — метод графической регистрации изменений легочных объемов при выполнении естественных дыхательных движений и волевых форсированных дыхательных маневров. Спирография позволяет получить ряд показателей, которые описывают вентиляцию легких. В первую очередь, это статические объемы и емкости, которые характеризуют упругие свойства легких и грудной стенки, а также динамические показатели, которые определяют количество воздуха, вентилируемого через дыхательные пути во время вдоха и выдоха за единицу времени. Показатели определяют в режиме спокойного дыхания, а некоторые — при проведении форсированных дыхательных маневров.
В техническом выполнении все спирографы делятся на приборы открытого и закрытого типа .В аппаратах открытого типа больной через клапанную коробку вдыхает атмосферный воздух, а выдыхаемый воздух поступает в мешок Дугласа или в спирометр Тисо (емкостью 100—200 л), иногда — к газовому счетчику, который непрерывно определяет его объем. Собранный таким образом воздух анализируют: в нем определяют величины поглощения кислорода и выделения углекислого газа за единицу времени. В аппаратах закрытого типа используется воздух колокола аппарата, циркулирующий в закрытом контуре без сообщения с атмосферой. Выдыхаемый углекислый газ поглощается специальным поглотителем.
Показания к проведению спирографии следующие:
1.Определение типа и степени легочной недостаточности.
2.Мониторинг показателей легочной вентиляции в цельях определения степени и быстроты прогрессирования заболевания.
3.Оценка эффективности курсового лечения заболеваний с бронхиальной обструкцией бронходилататорами β2-агонистами короткого и пролонгированного действия, холинолитиками), ингаляционными ГКС и мембраностабилизирующими препаратами.
4.Проведение дифференциальной диагностики между легочной и сердечной недостаточностью в комплексе с другими методами исследования.
5.Выявление начальных признаков вентиляционной недостаточности у лиц, подверженных риску легочных заболеваний, или у лиц, работающих в условиях влияния вредных производственных факторов.
6.Экспертиза работоспособности и военная экспертиза на основе оценки функции легочной вентиляции в комплексе с клиническими показателями.
7.Проведение бронходилатационных тестов в целях выявления обратимости бронхиальной обструкции, а также провокационных ингаляционных тестов для выявления гиперреактивности бронхов.
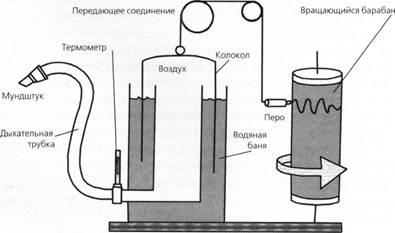
Рис. 1. Схематическое изображение спирографа
Несмотря на широкое клиническое применение, спирография противопоказана при следующих заболеваниях и патологических состояниях:
1. тяжелое общее состояние больного, не дающее возможности провести исследование;
2. прогрессирующая стенокардия, инфаркт миокарда, острое нарушение мозгового кровообращения;
3. злокачественная артериальная гипертензия, гипертонический криз;
4. токсикозы беременности, вторая половина беременности;
5. недостаточность кровообращения III стадии;
6. тяжелая легочная недостаточность, не позволяющая провести дыхательные маневры.
Техника проведения спирографии. Исследование проводят утром натощак. Перед исследованием пациенту рекомендуется находиться в спокойном состоянии на протяжении 30 мин, а также прекратить прием бронхолитиков не позже чем за 12 часов до начала исследования. Спирографическая кривая и показатели легочной вентиляции приведены на рис. 2.
Статические показатели определяют во время спокойного дыхания. Измеряютдыхательный объем (ДО) — средний объем воздуха, который больной вдыхает и выдыхает во время обычного дыхания в состоянии покоя. В норме он составляет 500—800 мл. Часть ДО, которая принимает участие в газообмене, называется альвеолярным объемом (АО) и в среднем равняется 2/3 величины ДО. Остаток (1/3 величины ДО) составляет объем функционального мертвого пространства (ФМП). После спокойного выдоха пациент максимально глубоко выдыхает — измеряется резервный объем выдоха (РОВыд), который в норме составляет IООО—1500 мл. После спокойного вдоха делается максимально глубокий вдох — измеряется резервный объем вдоха (РОвд). При анализе статических показателей рассчитывается емкость вдоха (Евд) — сумма ДО и РОвд, которая характеризует способность легочной ткани к растяжению, а также жизненная емкость легких (ЖЕЛ) — максимальный объем, который можно вдохнуть после максимально глубокого выдоха (сумма ДО, РОВД и РОвыд в норме составляет от 3000 до 5000 мл). После обычного спокойного дыхания проводится дыхательный маневр: делается максимально глубокий вдох, а затем — максимально глубокий, самый резкий и длительный (не менее 6 с) выдох. Так определяется форсированная жизненная емкость легких (ФЖЕЛ) — объем воздуха, который можно выдохнуть при форсированном выдохе после максимального вдоха (в норме составляет 70—80 % ЖЕЛ). Как заключительный этап исследования проводится запись максимальной вентиляции легких (МВЛ) — максимального объема воздуха, который может быть провентилирован легкими за I мин. МВЛ характеризует функциональную способность аппарата внешнего дыхания и в норме составляет 50—180 л. Снижение МВЛ наблюдается при уменьшении легочных объемов вследствие рестриктивных (ограничительных) и обструктивных нарушений легочной вентиляции.
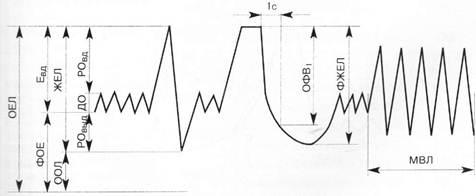
Рис. 2. Спирографическая кривая и показатели легочной вентиляции
При анализе спирографической кривой, полученной в маневре с форсированным выдохом, измеряют определенные скоростные показатели (рис. 3): 1) объем форсированного выдоха за первую секунду (ОФВ1) — объем воздуха, который выдыхается за первую секунду при максимально быстром выдохе; он измеряется в мл и высчитывается в процентах к ФЖЕЛ; здоровые люди за первую секунду выдыхают не менее 70 % ФЖЕЛ; 2) проба или индекс Тиффно — соотношение ОФВ1 (мл)/ЖЕЛ (мл), умноженное на 100 %; в норме составляет не менее 70—75 %; 3) максимальная объемная скорость воздуха на уровне выдоха 75 % ФЖЕЛ (МОС75), оставшейся в легких; 4) максимальная объемная скорость воздуха на уровне выдоха 50 % ФЖЕЛ (МОС50), оставшейся в легких; 5) максимальная объемная скорость воздуха на уровне выдоха 25 % ФЖЕЛ (МОС25), оставшейся в легких; 6) средняя объемная скорость форсированного выдоха, вычисленная в интервале измерения от 25 до 75 % ФЖЕЛ (СОС25-75).
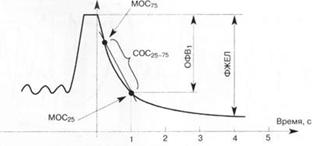
Рис. 3. Спирографическая кривая, полученная в маневре форсированного выдоха. Расчет показателей ОФВ1 и СОС25-75
Вычисление скоростных показателей имеет большое значение в выявлении признаков бронхиальной обструкции. Уменьшение индекса Тиффно и ОФВ1 является характерным признаком заболеваний, которые сопровождаются снижением бронхиальной проходимости — бронхиальной астмы, хронического обструктивного заболевания легких, бронхоэктатической болезни и пр. Показатели МОС имеют наибольшую ценность в диагностике начальных проявлений бронхиальной обструкции. СОС25-75 отображает состояние проходимости мелких бронхов и бронхиол. Последний показатель является более информативным, чем ОФВ1, для выявления ранних обструктивных нарушений.
Все показатели легочной вентиляции изменчивы. Они зависят от пола, возраста, веса, роста, положения тела, состояния нервной системы больного и прочих факторов. Поэтому для правильной оценки функционального состояния легочной вентиляции абсолютное значение того или иного показателя является недостаточным. Необходимо сопоставлять полученные абсолютные показатели с соответствующими величинами у здорового человека того же возраста, роста, веса и пола — так называемыми должными показателями. Такое сопоставление выражается в процентах по отношению к должному показателю. Патологическими считаются отклонения, превышающие 15—20 % от величины должного показателя.
