Функциональные особенности почек у детей
С первых минут жизни почечный кровоток у новорождённого возрастает, и почка берёт на себя гомеостатические функции.
• Плазмоток в почках у детей раннего возраста как в абсолютных, так и в относительных величинах (на единицу площади поверхности тела) меньше, чем у взрослых, и только после года приближается к этому уровню.
• Фильтрационная способность почек новорождённого низкая в связи с особенностями гистологического строения висцерального листка капсулы клубочков (кубический эпителий), небольшими их размерами и низким гидростатическим давлением. По мере роста ребёнка показатель клубочковой фильтрации увеличивается и приближается к уровню взрослого человека лишь к концу 2-го года жизни.
• У новорождённых канальцевая реабсорбция электролитов и низкомолекулярных веществ снижена, поэтому в этом возрасте отмечают более высокую экскрецию с мочой аминокислот, фосфатов и бикарбонатов. Системы реабсорбции различных веществ формируются постепенно.
- Система реабсорбции глюкозы формируется в канальцах у плода одновременно с началом клубочковой фильтрации, что способствует сохранению глюкозы как энергетически важного субстрата.
- Интенсивно происходит у новорождённых реабсорбция ионов натрия. При нагрузке натрия хлоридом почки новорождённых продолжают интенсивно реабсорбировать ионы натрия, в то время как у взрослых происходит угнетение его всасывания, что является одной из причин склонности новорождённых к отёкам.
• У новорождённых и детей раннего возраста секреция органических кислот и оснований значительно снижена. С возрастом она увеличивается благодаря возрастанию количества транспортирующих единиц в клетках канальцев либо усилением их синтеза и замедлением разрушения функционирующих элементов и приближается к уровню взрослых в возрасте от 6 мес до 7 лет.
• Новорождённые дети не способны к адекватной экскреции воды и изотонического раствора натрия хлорида. Для них характерна меньшая осмолярная концентрация мочи. Только с 5 мес жизни начинает проявляться зависимость осмотического давления мочи от величины диуреза, а с 7 мес она уже выражена как у взрослых. В раннем постнатальном периоде слабо развита способность к экскреции ионов калия, кальция, магния. Почки новорождённого способны обеспечивать гомеостаз только в условиях, когда к организму не предъявляется чрезмерная нагрузка.
• Концентрационная функция почек у детей раннего возраста низка, поэтому их моча по своим характеристикам отличается от мочи взрослых. Низкая концентрация мочи зависит от малого диаметра клубочков, недостаточного образования АДГ, недоразвития
регуляторных механизмов, функциональной неполноценности эпителия дистальных канальцев и др. В связи с этим для ново- рождённых характерен низкий удельный вес мочи (1,008-1,010). Концентрационной способности, аналогичной взрослым, почки детей достигают к 9-12 мес.
Диурез
Первое мочеиспускание у большинства доношенных детей обычно происходит в течение первых суток жизни и практически у всех в течение 2 сут. Отсутствие мочеиспускания в течение 72 ч заставляет предположить патологию. Число мочеиспусканий за сутки у новорождённых (за исключением первых дней жизни) составляет 20-25, у детей в возрасте 1 года - 15-16, в 2-3 года - 10, в школьном возрасте - 6-7. Количество выделяемой за сутки мочи у новорождённого в первые 2-3 сут жизни обычно малое (транзиторная олигурия), что обусловлено малым поступлением жидкости в организм ребёнка, экс- траренальными потерями и др. В последующем количество мочи увеличивается. Следует отметить, что количество выделяемой мочи при расчёте на стандартную поверхность тела с возрастом не меняется. У детей до 10 лет количество выделяемой за сутки мочи можно приблизительно рассчитать по формуле:
X = 600 + 100 х (n-1),
где Х - количество мочи в мл; n - возраст в годах.
При высокой температуре окружающей среды выделяется меньшее количество мочи, а при низкой - большее.
Мочевыводящие пути
Лоханка и мочеточник. В силу близкого расположения полюсов почки у детей раннего возраста почечный синус выражен слабо, в связи с чем лоханка располагается внутрипочечно и имеет форму полулуния, а мочеточник отходит под прямым углом. Внутрипочечное расположение лоханки преобладает у детей до 5 лет, в более старшем возрасте лоханка располагается преимущественно внепочечно.
Мочеточники у новорождённого в поясничном отделе значительно расширены, имеют коленообразные изгибы. Мышечные и эластические элементы тонкие, но перистальтические сокращения характеризу- ются большой эвакуаторной способностью и частым ритмом.
Мочевой пузырь. У новорождённых мочевой пузырь имеет относительно большие размеры, дно его не сформировано, а верхушка достигает половины расстояния между пупком и лобковым симфизом. По мере роста ребёнка мочевой пузырь опускается в малый таз. В возрасте 1-3 лет дно мочевого пузыря расположено на уровне верхнего
края лобкового симфиза; у подростков дно мочевого пузыря находится на уровне середины, а в юношеском возрасте - на уровне нижнего края лобкового симфиза. В дальнейшем происходит опускание дна мочевого пузыря в зависимости от состояния мышц мочеполовой диафрагмы.
Пустой мочевой пузырь у новорождённых имеет веретенообразную форму, у детей первых лет жизни - грушевидную, в возрасте 8- 12 лет - яйцевидную и только к подростковому возрасту принимает форму, характерную для взрослых. Физиологический объём мочевого пузыря (т.е. тот объём, при котором возникают позывы к мочеиспусканию) до 1 года составляет 20-40 мл мочи, в 2-5 лет - 40-60 мл, в 5-10 лет - 60-100 мл, в более старшем возрасте - 100-200 мл.
Мочеиспускательный канал. У мальчиков длина мочеиспускательного канала в возрасте 1 мес составляет около 60 мм, и в последующем ежегодно удлиняется в среднем на 5 мм, достигая к 16 годам длины в 160 мм. Длина мочеиспускательного канала у новорождённой девочки составляет 10 мм, а ширина - 4 мм. К 1 году мочеиспускательный канал удлиняется до 22 мм, а к 16 годам - до 32 мм. Мышечная оболочка мочеиспускательного канала и его наружный сфинктер окончательно формируются к 12-13 годам.
Акт мочеиспускания
Опорожнение мочевого пузыря происходит рефлекторно. У новорождённых произвольная задержка мочеиспускания отсутству- ет. Условнорефлекторное торможение позыва к мочеиспусканию на некоторое время вырабатывается в процессе воспитания ребёнка. Способность произвольно регулировать мочеиспускание развивается лишь к концу первого года жизни ребёнка. На втором году жизни эта способность становится устойчивой.
МЕТОДИКА ИССЛЕДОВАНИЯ ОРГАНОВ МОЧЕВОЙ СИСТЕМЫ
Расспрос
При расспросе ребёнка и его родителей можно выявить следующие жалобы: изменение внешнего вида мочи; задержка мочи; боль в животе, в поясничной области, в низу живота (дети раннего возраста плохо локализуют боли; кроме того, на здоровой стороне боли могут носить рефлекторный характер); нарушение мочеиспускания (недержание или неудержание мочи, частое или редкое мочеиспускание и др.), болезненное мочеиспускание; отёки; повышение АД; выделение большого количества мочи и жажду.
Следует уточнить семейный анамнез (наследственность, профессиональные вредности родителей), анамнез жизни и заболевания ребёнка.
Осмотр
При общем осмотре можно отметить:
• бледность, сухость и землистый оттенок цвета кожи (наблюдают при хроническом нарушении функции почек);
• отёки (почечные отёки в первую очередь появляются на лице, в периорбитальной области, чаще утром, но могут иметь распространённый характер и локализоваться на лице, нижних конечностях, туловище; для нефротического синдрома характерны генерализованные отёки, скопление жидкости в полостях тела, вплоть до развития анасарки);
• выраженное отставание в физическом развитии может свидетельствовать о развитии ХПН;
• стигмы дизэмбриогенеза характерны для наследственных нефропатий;
• деформации скелета возможны при тяжёлых формах почечного рахита.
При осмотре живота можно обнаружить увеличение левой или правой его половины (гидронефроз, поликистоз, опухоль почки) или выбухание в нижней половине живота (увеличенный мочевой пузырь). При осмотре поясничной области можно выявить покраснение кожи, припухлость, а при пальпации - болезненность и флюктуацию, что характерно для паранефрита.
Пальпация
Пальпация помогает определить наличие отёков или пастозности (см. раздел «Жировая клетчатка»).
Пальпацию почек проводят с обеих сторон кнаружи от латерального края прямых мышц живота. У детей грудного возраста из-за слабости развития брюшной стенки, более низкого расположения почек и относительно больших размеров пропальпировать почки (обычно правую) удаётся чаще, чем у детей старшего возраста, у которых в норме почки не пальпируются. У детей старшего возраста пальпация почки возможна в следующих ситуациях.
• Увеличение почек характерно для гидронефроза, опухоли, подковообразной почки, викарной гипертрофии единственной почки и др.
• Дистопия или патологическая смещаемость (нефроптоз, «блуждающая почка»).
• Аплазия или гипоплазия мышц передней брюшной стенки. Проникающую пальпацию применяют для выявления болезненности в проекции почек и мочеточников, что обычно свидетельствует о наличии воспалительного процесса. Верхние и нижние «мочеточниковые точки» расположены в местах пересечения наружных краёв прямых мышц живота с пупочной и гребешковыми линиями.
Наполненный мочевой пузырь легко прощупывается у детей грудного возраста. В более старшем возрасте наполненный мочевой пузырь в виде округлого образования тугоэластической консистенции определяется при острой или хронической задержке мочи. При пальпации опорожнённого мочевого пузыря можно обнаружить в нём опухоль, конкремент, дивертикул.
Перкуссия
Перкуссия живота позволяет выявить асцит (см. раздел «Пищеварительная система»). Положительный симптом поколачивания (возникновение болевых ощущений в пояснице при умеренном поколачивании по ней рукой через приложенную к телу ладонь другой руки) может быть обусловлен сотрясением растянутой и напряжён- ной капсулы и лоханки почек, сотрясением камней, раздражающих слизистую оболочку лоханки, нагноением околопочечной клетчатки. Перкуссию мочевого пузыря проводят после его опорожнения. При увеличении размеров мочевого пузыря в надлобковой области появляется тупой звук.
Аускультация
Аускультацию живота проводят в проекции сосудов почек с обеих сторон. Выявление систолического шума в области почек свидетельствует о возможном поражении почечных артерий (врождённый или приобретённый стеноз почечной артерии) или аорты в данном участке (артериит, атеросклероз с образованием бляшек в местах отхождения почечной артерии).
Лабораторные исследования
Первостепенное значение при выявлении заболеваний мочевой системы придают изменениям в анализах мочи. Общий анализ мочи включает определение физических свойств, белка, сахара и микроскопию осадка.
• Особенности мочи у детей Цвет мочи зависит от содержания в ней главным образом урохромов, уробилина, уроэритрина, уророзеина. Сразу после рождения моча ребёнка бесцветна. На 2-3-й день жизни (иногда и до 2 нед) моча может приобрести янтарно-коричневый цвет из-за выделения большого количества мочевой кислоты, легко кристаллизующейся и оставляющей на пелёнках пятна кирпичного цвета (мочекислый инфаркт почек новорождённых, см. главу «Пограничные состояния»), а затем она вновь становится светло-жёлтой по мере увеличения диуреза. Мочевая кислота - конечный продукт метаболизма пуриновых и пиримидиновых оснований, образующихся из нукле-
иновых кислот ядер распадающихся в большом количестве клеток. У детей грудного возраста цвет мочи более светлый, чем у детей старшего возраста и взрослых, у которых он варьирует от соломен- но-жёлтого до янтарно-жёлтого.
• Прозрачность мочи у здорового ребёнка обычно полная.
• Реакция мочи у новорождённых кислая (pH 5,4-5,9), причём у недоношенных в большей степени, чем у доношенных. На 2-4-й день жизни величина pH возрастает и в дальнейшем зависит от вида вскармливания: при грудном pH составляет 6,9-7,8, а при искусственном - 5,4-6,9 (т.е. для детей характерен физиологический ацидоз). У детей старшего возраста реакция мочи обычно слабокислая, реже нейтральная.
• Удельный вес мочи у детей в норме в течение суток изменяется в пределах 1,002-1,030 в зависимости от водной нагрузки. Наиболее низкий удельный вес имеет моча детей в течение первых недель жизни, обычно он не превышает 1,016-1,018.
• Моча здоровых детей содержит минимальное количество белка (до 0,033 г/л). За сутки с мочой в норме выделяется до 30-50 мг белка; этот показатель увеличивается при лихорадке, стрессе, физических нагрузках, введении норэпинефрина («Норадреналина»). У новорождённых может развиться физиологическая протеинурия до 0,05%, обусловленная несостоятельностью почечного фильтра, особенностями гемодинамики в этот период и потерей жидкости в первые дни жизни. У доношенных детей она исчезает на 4-10-й день жизни (у недоношенных позже).
• Органические элементы осадка мочи содержат эритроциты, лейкоциты, цилиндры, эпителиальные клетки (табл. 2-16). Их количество в моче у детей такое же, как у взрослых. Для уточнения источника гематурии и лейкоцитурии проводят двухстаканную пробу. Неорганический мочевой осадок представлен солями. Характер осевших солей зависит в первую очередь от коллоидного состояния, pH и других свойств мочи, а также состояния эпителия мочевых путей. Для новорождённых характерен осадок из мочевой кислоты. В более старшем возрасте такой осадок образуется при избыточном употреблении мясной пищи, физических нагрузках, лихорадке, голодании, применении цитостатиков, глюкокортикоидов, вызывающих повышенный катаболизм. Оксалаты присутствуют в моче у лиц, употреблявших продукты, богатые щавелевой кислотой, но кристаллы обнаруживают только при длительном стоянии мочи.
Таблица 2-16. Содержание элементов органического осадка в моче здоровых детей

• Моча здорового ребёнка бактерий не содержит. Бактерии в моче обнаруживают главным образом при воспалительных заболеваниях мочевыводящих путей, наружных половых органов. Бактериурию считают диагностической, если в 1 мл мочи выявляют 0,5-1,0х105 и более микробных тел (у детей до 3-4 лет - 1,0х104). В оценке бактериурии имеет значение и характер микрофлоры. С целью идентификации микроорганизма, определения его чувствительности к антибактериальным препаратам и подсчёта количества микробных тел в единице объёма производят посев мочи.
• Сахар, кетоновые тела (ацетоуксусная и β-оксимасляная кислоты), билирубин, уробилиноген и уробилин (продукты обмена билирубина) в моче у детей в норме не выявляют.
Исследование функции почек. Для исследования функции почек определяют клубочковую фильтрацию по клиренсу эндогенного креатинина (модифицированная проба Реберга): в первые сутки жизни этот показатель очень низок и составляет 10 мл/мин, в 6 мес - 55 мл/мин, старше 1 года - 100?20 мл/мин, что соответствует показателю у взрослых. Величина клубочковой фильтрации возрастает при инфузионной терапии или приёме больших объёмов жидкости внутрь, питании высокобелковой пищей; снижается под влиянием тяжёлой физической нагрузки, перемене положения тела из горизонтального в вертикальное, под влиянием стресса. Также определяют величину канальцевой реабсорбции (в норме 97-99%).
Концентрационную функцию почек оценивают с помощью пробы Зимницкого (у детей раннего возраста порции мочи получают при естественных мочеиспусканиях). Наличие порции с относительной плотностью 1,018 и более свидетельствует о сохранной концентрационной способности; разница между максимальной и минимальной относительной плотностью в 0,012-0,015 единиц свидетельствует о со-
хранной способности почки к концентрации и разведению. Дневной диурез у здорового ребёнка составляет 2/3-3/4 от суточного.
Для оценки функции проксимальных канальцев исследуют клиренс свободных аминокислот и фосфатов, а для оценки функции дистальных канальцев исследуют способность почек экскретировать Н+-ионы и электролиты (ионы натрия, калия, хлориды, фосфора, кальция и др.).
Для оценки функции почек также определяют содержание в крови азотосодержащих веществ (мочевины, креатинина, мочевой кислоты), общего белка и его фракций, электролитов.
Инструментальные исследования
• Наиболее широко в клинической практике применяют УЗИ, которое имеет широкий спектр возможностей и позволяет оценить размеры, форму, положение и структуру почек, оценить почечный кровоток и функциональное состояние почек, состояние мочевого пузыря, выявить отёки в полостях тела.
• Для оценки анатомического и функционального состояния почек и мочевых путей, оценки уродинамики и осуществления контроля за динамикой патологического процесса проводят экскреторную урографию. При отсутствии экскреции контрастного вещества на урограмме выполняют ретроградную пиелографию, которая позволяет оценить анатомическое состояние чашечно-лоханочной системы и проходимость пиелоуретерального сегмента.
• В детской нефрологии используют также радиоизотопные методы исследования. Радиоизотопная нефрография позволяет оценить почечный кровоток, секреторную функцию почечных канальцев и уродинамику верхних мочевых путей. Динамическая сцинтиграфия позволяет определить форму, размеры и положение почек, оценить количество функционирующей паренхимы, функциональную активность её различных участков, а статическая сцинтиграфия - выявить объёмные образования в паренхиме.
• Ангиография почечных артерий позволяет оценить почечный кровоток и состояние почек при их гипоплазии, сморщивании, наличии кисты или опухоли.
• Для уточнения типа нефрита и оценки возможности применения патогенетической терапии проводят пункционную биопсию почек.
• С помощью микционной цистоуретрографии проводят оценку анатомического и функционального состояния мочевого пузыря и мочеиспускательного канала, при этом можно выявить пузырно-мочеточниковый рефлюкс и вагинальный рефлюкс у девочек.
• Для оценки состояния слизистой оболочки мочевого пузыря, анатомического расположения и состояния мочеточников, оценки
мочевого пузыря применяют цистоскопию. С целью исследования уродинамики нижних мочевых путей проводят цистометрию и урофлоуметрию.
Практическое занятие 7
ЭНДОКРИННАЯ СИСТЕМА
Эндокринная система объединяет железы внутренней секреции (эндокринные), клетки которых вырабатывают и выделяют во внутреннюю среду организма особые биологически активные вещества - гормоны, связывающиеся с рецепторами клеток-мишеней и регулирующие их функциональную активность.
Органы эндокринной системы подразделяют на следующие группы.
• Гипоталамо-гипофизарная система (нейросекреторные нейроны гипоталамуса и аденогипофиз).
• Придатки мозга (нейрогипофиз и эпифиз).
• Бранхиогенная группа, происходящая из эпителия глоточных карманов (щитовидная, паращитовидные и вилочковая железы).
• Надпочечниково-адреналовая система (кора и мозговое вещество надпочечников, параганглии).
• Островки Лангерганса поджелудочной железы.
• Эндокринные клетки половых желёз (яичек и яичников). Функции эндокринной системы заключаются в регуляции деятельности различных систем организма, метаболических процессов, роста, развития, размножения, адаптации, поведения. Деятельность эндокринной системы строится на принципах иерархии (подчинения периферического звена центральному), «вертикальной прямой обратной связи» (усиленная выработка стимулирующего гормона при недостатке синтеза гормона на периферии), горизонтальной сети взаимодействия периферических желёз между собой, синергизма и антагонизма отдельных гормонов, реципрокной ауторегуляции.
Гипоталамо-гипофизарная система
Гипоталамо-гипофизарная система включает:
• переднюю долю гипофиза - аденогипофиз (синтез тропных гормонов, экспрессия гена проопиомеланокортина);
• нейросекреторные ядра гипоталамуса (синтез рилизинг-гормонов, АДГ, окситоцина, нейрофизинов);
• гипоталамо-гипофизарный тракт (транспорт гормонов по аксонам нейросекреторных нейронов);
• аксовазальные синапсы (секреция АДГ и окситоцина в капилляры задней доли гипофиза, секреция рилизинг-гормонов в капилляры срединного возвышения);
• портальную систему кровотока между срединным возвышением и передней долей гипофиза.
ГИПОТАЛАМУС
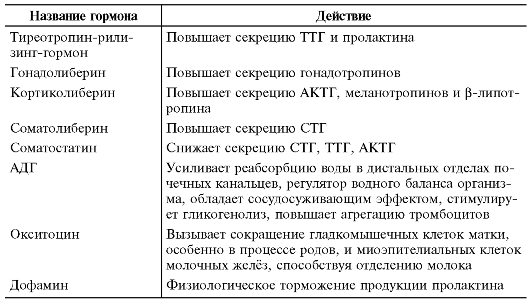
Гипоталамус образует нижние отделы промежуточного мозга и участвует в образовании дна третьего желудочка. Скопления нервных клеток образуют 32 пары ядер гипоталамуса. Гормонпродуцирующие нервные клетки входят в состав многих ядер гипоталамуса. В перикарионах этих нейронов синтезируются рилизинг-гормоны (стимулирующие факторы - либерины и ингибирующие - статины), поступающие в капилляры передней доли гипофиза, а также АДГ, окситоцин и их нейрофизины (табл. 2-17).
Таблица 2-17. Гипоталамические гормоны
Активность гипоталамуса находится под контролем вышележащих отделов мозга, а также ряда гормонов.
ГИПОФИЗ
Гипофиз расположен в турецком седле - углублении в основании черепа. От полости черепа гипофиз отграничен складкой твёрдой мозговой оболочки (диафрагмой турецкого седла). Тонкой ножкой, про- никающей через диафрагму, гипофиз связан с гипоталамусом.
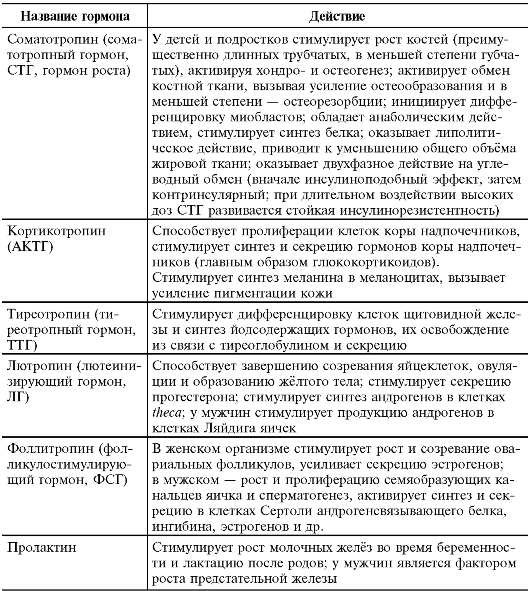
Гистологически гипофиз подразделяется на адено- и нейрогипофиз. Аденогипофиз состоит из передней и промежуточной долей, а также туберальной части ножки гипофиза. Шесть тропных гормонов аденогипофиза пептидной природы секретируются пятью различными типами клеток (табл. 2-18).
Таблица 2-18. Гормоны аденогипофиза
Эффекты СТГ реализуются посредством инсулиноподобных факторов роста (ИРФ). В кортикотропах передней доли гипофиза из молекулы проопиомеланокортина в ходе послетранскрипционных изменений образуется АКТГ, меланотропины (α-, β- и γ-) и β-эндор- фин. Меланотропины контролируют пигментацию кожи и слизистых оболочек; в частности, α-меланокортин стимулирует в коже синтез эумеланина. Установлено, что γ-меланокортин стимулирует синтез
альдостерона. Секреторная активность аденогипофиза находится под контролем гипоталамуса, ряда гормонов и других факторов.
Задняя доля - нейрогипофиз - является выростом мозга и состоит из клеток нейроглии (питуицитов). В нейрогипофизе гормоны не синтезируются. По аксонам гипоталамо-гипофизарного тракта в него из гипоталамуса поступают АДГ, окситоцин и нейрофизины.
АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ гипофиза.
Средняя масса гипофиза у новорождённых составляет 0,10-0,15 г. К 10 годам масса его удваивается, а к 15 годам - утраивается. У взрослого человека гипофиз весит 0,53-0,56 г. В функциональном отношении гипоталамо-гипофизарная область к моменту рождения ребёнка незрелая и развивается по мере роста.
• Гормон роста в наибольшей концентрации выявляют у новорож- дённых, с чем связано усиление липолиза и снижение гликемии в постнатальном периоде. Затем его уровень несколько снижается. Имеется чёткая связь концентрации СТГ со стадией пубертатного периода. Концентрация ИРФ-I наиболее низка при рождении, затем она постепенно повышается в препубертатном периоде и значительно увеличивается во время пубертатного периода. Уровень ИРФ-II мало изменяется с возрастом и практически не зависит от стадии полового развития.
• Наиболее высокую концентрацию АКТГ также отмечают у новорождённых, что обеспечивает процессы адаптации, затем его концентрация снижается.
• Концентрация ТТГ у новорождённых в несколько раз выше, чем в последующие возрастные периоды.
• Концентрация гонадотропных гормонов (ЛГ и ФСГ) возрастает к периоду полового созревания (как у мальчиков, так и девочек).
МЕТОДЫ ОБСЛЕДОВАНИЯ
При клиническом обследовании можно выявить те или иные признаки нарушения функции гипофиза, для чего оценивают длину и массу тела, динамику их увеличения, состояние трофики тканей, развитие и распределение подкожной жировой клетчатки, своевременность появления вторичных половых признаков, а также неврологический статус. Кроме того, следует измерить диурез, оценить удельный вес мочи, определить концентрации ионов калия, натрия и осмолярность крови и мочи.
Косвенно о состоянии гипофиза можно судить по величине, форме и структуре турецкого седла на рентгенограммах. Более точные данные получают при КТ и МРТ. Для определения функционального состояния гипофиза и гипоталамуса применяют иммунологические методы исследования содержания гормонов в крови ребёнка. Максимальное выделение гормона роста происходит во время ночного сна. Для оценки концентрации СТГ определяют его начальную секрецию, а затем повторяют исследование после стимуляционных проб (с инсулином, клофелином и др.).
Щитовидная железа
Щитовидная железа - непарный орган, состоящий из двух долей (правой и левой), соединённых перешейком. Нередко имеется доба- вочная (пирамидальная) доля, исходящая из перешейка или левой доли и направленная вверх. Щитовидная железа располагается в передней области шеи между щитовидным хрящом и V-VI кольцевидными хрящами трахеи.
Щитовидная железа покрыта фиброзной капсулой, внутрь от которой отходят соединительнотканные перегородки - трабекулы, разделяющие её ткань на дольки, состоящие из фолликулов, заполненных гомогенной массой (коллоидом). Стенки фолликулов (округлых замкнутых образований) состоят из эпителиальных клеток (тиреоцитов),
вырабатывающих йодсодержащие гормоны (тироксин - Т4 и трийодтиронин - Т3). Функцию фолликулярных клеток стимулирует ТТГ, находящийся под контролем гипоталамического тиролиберина.
Кроме того, между фолликулами расположены редкие скопления более крупных светлых клеток (С-клеток, парафолликулярных кле- ток), в которых происходит синтез гормона кальцитонина, не содержащего йода.
Йодсодержащие тиреоидные гормоны обладают широким спектром действия, включающим метаболические, физиологические и морфо- генетические эффекты (табл. 2-19). От щитовидной железы зависят основные жизненные функции человека, так как её гормоны влияют на активность всех его органов и систем.
Тиреоидные гормоны (Т3 и Т4) необходимы для развития организма, особенно в пренатальном и раннем постнатальном периоде, когда происходит формирование органов и систем. Тиреоидные гормоны стимулируют пролиферацию и миграцию нейробластов, рост аксонов и дендритов, дифференцировку олигодендроцитов, они определяют нормальную дифференцировку головного мозга и интеллектуальное развитие. Т4 и Т3 регулируют процессы роста человека и созревания его скелета (костный возраст), развитие кожи и её придатков.
Кальцитонин регулирует фосфорно-кальциевый обмен, являясь антагонистом паратиреоидного гормона (паратгормона, ПТГ). Он защищает организм от избыточного поступления ионов кальция, уменьшая его реабсорбцию в канальцах почки и всасывание из кишечника, одновременно увеличивая фиксацию кальция в костной ткани. Продукция кальцитонина зависит от содержания ионов кальция в крови.
АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ щитовидной ж-зы.
Размеры щитовидной железы у новорождённого значительно больше, чем у плода, но её фолликулы у детей мельче, чем у взрослых, и содержат небольшое количество коллоида. В течение первого полуго- да жизни масса железы несколько уменьшается, снижается концентрация тиреоидных гормонов. В последующем до 5-6-летнего возраста происходит быстрый рост щитовидной железы, затем он несколько замедляется до препубертатного периода, когда её размеры вновь быстро увеличиваются, а масса достигает 10-15 г. С возрастом в щитовидной железе увеличивается размер и количество фолликулов, а также содержание коллоида. Окончательное гистологическое строение железа приобретает после 15 лет.
Максимальные концентрации ТТГ, Т3 и Т4 выявляют в крови ребён- ка в первые часы и дни жизни, что свидетельствует о важной роли
Таблица 2-19. Эффекты йодсодержащих гормонов щитовидной железы
| Тип эффекта | Оказываемое действие |
| На обмен веществ | Способствуют окислительному фосфорилированию Повышают теплопродукцию Контролируют синтез белков: в физиологических количествах оказывают анаболическое действие, а в высоких концентрациях - катаболическое Усиливают мобилизацию жира из депо, активируют липолиз и окисление жиров, подавляют липогенез из углеводов, способствуют снижению уровня холестерина в крови Усиливают распад гликогена, тормозят его синтез из глюкозы; способствуют глюконеогенезу из белков; стимулируют всасывание углеводов в кишечнике, оказывая в целом гипергликемическое действие Влияют на водно-электролитный баланс Влияют на обмен витаминов, ферментов, нейромедиаторов |
| На функцию органов и систем | Активируют симпатоадреналовую и сердечно-сосудистую системы, обусловливая гипердинамическое состояние последней Оказывают влияние на функцию высших отделов ЦНС, в частности на психические процессы Стимулируют гемопоэз Повышают аппетит и усиливают сокоотделение в пищеварительном тракте Воздействуют на скелетную мускулатуру Улучшают обменные процессы в печени Воздействуют на другие эндокринные железы (половые, надпочечники и др.) Являются мощными иммуномодуляторами |
| На уровне тканей | Регулируют процесс дифференцировки тканей |
этих гормонов в периоде постнатальной адаптации. В течение первой недели концентрация ТТГ постепенно снижается, несколько медленнее снижаются уровни Т3 и Т4.
Выработка кальцитонина у новорождённого по сравнению с плодом более низка и остаётся стабильной на протяжении всего периода детства.
МЕТОДИКА ОБСЛЕДОВАНИЯ щит.ж-зы.
Осматривая переднюю поверхность шеи, можно составить приблизительное представление о размерах щитовидной железы, которая в норме не визуализируется. При пальпации щитовидной железы необходимо обратить внимание на следующие параметры.
• Размеры (в норме щитовидная железа может пальпироваться, при этом размер её доли не должен превышать размера ногтевой фаланги большого пальца руки больного).
• Характер увеличения (диффузный или узловой).
• Консистенцию (в норме мягкоэластическая).
• Поверхность (в норме гладкая).
• Степень подвижности при глотании (в норме подвижна).
• Наличие болезненности (в норме безболезненна).
Для более точного определения формы, размеров, локализации и плотности щитовидной железы проводят УЗИ, сцинтиграфию, при необходимости - морфологическое изучение пунктата. Для оценки функции щитовидной железы определяют концентрацию тиреоидных гормонов (Т3, Т4) и ТТГ в сыворотке крови ребёнка; проводят пробу с тиролиберином, оценивают поглощение железой радиоактивного йода, степень йодной недостаточности по уровню йодурии; выявляют АТ к Аг железы.
Паращитовидные железы
Паращитовидные железы представляют собой овальные тельца, расположенные на задней поверхности долей щитовидной железы. Паращитовидные железы выделяют в кровь ПТГ, главной функцией которого является поддержание постоянной концентрации ионов кальция и фосфатов в крови. ПТГ увеличивает концентрацию ионов кальция в сыворотке крови за счёт активации остеокластов и усиления резорбции костей, а также повышения реабсорбции ионов кальция в дистальных канальцах почек. ПТГ стимулирует образование кальци- триола в проксимальных канальцах, что усиливает всасывание кальция
в кишечнике. Воздействуя на почки, ПТГ уменьшает в канальцах реабсорбцию фосфатов, увеличивая фосфатурию, а также способствует вымыванию фосфора из костей.
АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ паращит.ж-зы.
Суммарная масса паращитовидных желёз у новорождённых составляет 6-9 мг. Уже в течение первого года жизни она увеличивается в 3-4 раза, к 5 годам ещё удваивается, а к 10 - утраивается.
Для новорождённых характерна физиологическая гипокальциемия, вызванная внезапным прекращением поступления ионов кальция от матери и неспособностью паращитовидных желёз мобилизовать ионы кальция из костной ткани. Гиперкальциемическому действию ПТГ, кроме того, препятствуют кальцитонин и кортизол, выброс которых происходит после родов. Система, обеспечивающая постоянство концентрации ионов кальция в сыворотке крови, окончательно формируется к концу неонатального периода. Максимальная функциональная активность паращитовидных желёз приходится на первые два года жизни, когда особенно интенсивен остеогенез.
МЕТОДИКА ОБСЛЕДОВАНИЯ паращит.ж-зы.
Паращитовидные железы недоступны физикальным методам обследования. Однако при расспросе и общем осмотре можно выявить клинические признаки нарушения функции паращитовидных желёз. Также используют УЗИ, радиоизотопное сканирование, КТ, термографию. Прямой и объективный метод оценки функции паращитовидных желёз - определение в крови концентрации ПТГ. Кроме того, исследуют концентрацию ионизированного и общего кальция и фосфора в сыворотке крови, а также выделение их с мочой. Концентрация ионов кальция и фосфора в моче при изменении содержания ПТГ обратно пропорциональны их содержанию в крови.
Надпочечники
Надпочечники - парные эндокринные железы, расположенные в забрюшинной клетчатке над верхними полюсами почек на уровне TXII- LII. Масса одного надпочечника у взрослого человека составляет в среднем 12-15 г, размеры - 40-60x20-30x2-8 мм. Надпочечник состоит из наружного коркового вещества (до 80% от общей массы), где синтезируются стероидные гормоны (исходный продукт синтеза - холестерин), и внутреннего мозгового, выделяющего катехоламины.
В коре надпочечников различают три зоны: клубочковую, вырабатывающую минералокортикоиды (главным образом альдостерон); пучковую, синтезирующую глюкокортикоиды (кортизол, кортизон
и др.); и сетчатую, в которой продуцируются андрогены (дегидроэпиандростерон и андростендион), следовые количества эстрогенов. В мозговом веществе надпочечников образуются катехоламины: пре- имущественно адреналин (80-90%), в меньших количествах норадреналин (10-20%) и дофамин (1-2%).
• Альдостерон стимулирует канальцевую реабсорбцию ионов натрия и экскрецию ионов калия, водорода, аммиака и магния в почках, играя важнейшую роль в регуляции водно-электролитного гомеостаза организма и объёма экстрацеллюлярной жидкости. Через ионы натрия альдостерон влияет на кровеносные сосуды, повышая их тонус. Секреция альдостерона находится под регуляцией ренинангиотензиновой системы (в основном ангиотензина II), дофамина, в незначительной степени АКТГ и зависит от концентрации ионов калия в сыворотке крови.
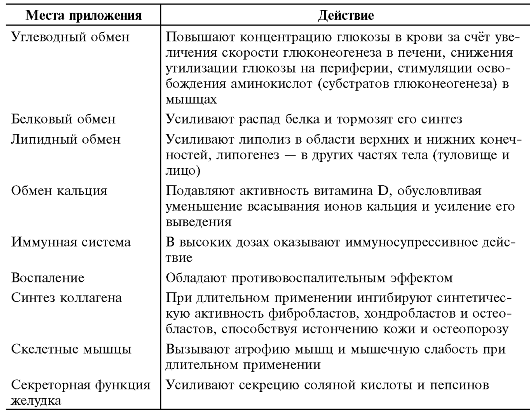
• Глюкокортикоиды обладают чрезвычайно широким спектром действия (табл. 2-20). Самой высокой биологической глюкокортикоидной активностью обладает кортизол. Основной регулятор синтеза глюкокортикоидов - АКТГ.
Таблица 2-20. Функции глюкокортикоидов
• Андрогены (дегидроэпиандростерон и андростендион) участвуют в процессе полового созревания, обладают
