Коррекция нарушений электролитного баланса
Прием поваренной соли больным ХПН без отечного синдрома и артериальной гипертензии не следует ограничивать. Резкое и длительное ограничение соли ведет к дегидратации больных, гиповолемии и ухудшению функции почек, нарастанию слабости, потере аппетита. Рекомендуемое количество соли в консервативной фазе ХПН при отсутствии отеков и артериальной гипертензии составляет 10-15 г в сутки. При развитии отечного синдрома и выраженной артериальной гипертензии потребление поваренной соли следует ограничить. Больным хроническим гломерулонефритом с ХПН разрешается 3-5 г соли в сутки, при хроническом пиелонефрите с ХПН - 5-10 г в сутки (при наличии полиурии и так называемой сольтеряющей почки). Желательно определять количество натрия, выделяемого с мочой за сутки, для того, чтобы рассчитать необходимое количество поваренной соли в диете.
В полиурической фазе ХПН могут иметь место выраженные потери натрия и калия с мочой, что приводит к развитию гипонатриемии и гипокалиемии.
Для того чтобы точно рассчитать количество натрия хлорида (в г), необходимое больному в сутки, можно воспользоваться формулой: количество выделенного натрия с мочой за сутки (в г) х 2.54. Практически добавляют в пишу больного 5-6 г поваренной соли на 1 л выделенной мочи. Количество калия хлорида, необходимое больному в сутки для профилактики развития гипокалиемии в полиурической фазе ХПН, можно рассчитать по формуле: количество выделенного калия с мочой за сутки (в г) х 1.91. При развитии гипокалиемии больному дают овощи и фрукты, богатые калием (табл. 43), а также калия хлорид внутрь в виде 10% раствора, исходя из того, что 1 г калия хлорида (т.е. 10 мл 10% раствора калия хлорида) содержит 13.4 ммоль калия или 524 мг калия (1 ммоль калия = 39.1 мг).
При умеренной гиперкалиемии (6-6.5 ммоль/л) следует ограничить в диете продукты, богатые калием, избегать назначения калийсберегающих диуретиков, при гиперкалиемии 6.5-7 ммоль/л целесообразно добавить внутривенное введение глюкозы с инсулином (8 ЕД инсулина на 500 мл 5% раствора глюкозы), при гиперкалиемии выше 7 ммоль/л имеется риск осложнений со стороны сердца (экстрасистолия, атриовентрикулярная блокада, асистолия). В этом случае, кроме внутривенного введения глюкозы с инсулином, показано внутривенное введение 20-30 мл 10% раствора кальция глюконата или 200 мл 5% раствора натрия гидрокарбоната.
Уменьшение задержки конечных продуктов белкового обмена (борьба с азотемией).
Сорбенты.Применяемые наряду с диетой сорбенты адсорбируют на себе аммиак и другие токсичные вещества в кишечнике.
В качестве сорбентов чаще всего используется энтеродез или карболен по 5 г на 100 мл воды 3 раза в день через 2 ч после еды. Энтеродез - препарат низкомолекулярного поливинилпирролидона, обладает дезинтоксикационными свойствами, связывает токсины, поступающие в ЖКТ или образующиеся в организме, и выводит их через кишечник. Иногда в качестве сорбентов применяют окисленный крахмал в сочетании с углем.
Широкое применение при ХПН получили энтеросорбенты - различные виды активированного угля для приема внутрь. Можно применять энтеросорбенты марок ИГИ, СКНП-1, СКНП-2 в дозе 6 г в сутки. В Республике Беларусь выпускается энтеросорбент белосорб-II, который применятся по 1-2 г 3 раза в день. Добавление сорбентов повышает выделение азота с калом, приводит к снижению концентрации мочевины в сыворотке крови.
Промывание кишечника, кишечный диализ. При уремии в кишечник выделяется за сутки до 70 г мочевины, 2.9 г креатинина, 2 г фосфатов и 2.5 г мочевой кислоты. При удалении из кишечника этих веществ можно добиться уменьшения интоксикации, поэтому для лечения ХПН используются промывание кишечника, кишечный диализ, сифонные клизмы. Наиболее эффективен кишечный диализ. Его выполняют с помощью двухканального зонда длиной до 2 м. Один канал зонда предназначен для раздувания баллончика, с помощью которого зонд фиксируется в просвете кишки. Зонд вводится под контролем рентгеновского исследования в тощую кишку, где фиксируется с помощью баллончика. Через другой канал зонда вводят в тонкую кишку в течение 2 ч равномерными порциями 8-10 л гипертонического раствора следующего состава: сахароза - 90 г/л, глюкоза - 8 г/л, калия хлорид - 0.2 г/л, натрия гидрокарбонат - 1 г/л, натрия хлорид - 1 г/л. Кишечный диализ эффективен при умеренных явлениях уремической интоксикации.
В целях развития послабляющего эффекта и уменьшения за счет этого интоксикации применяются сорбит и ксилит. При введении их внутрь в дозе 50 г развивается выраженная диарея с потерей значительного количества жидкости (3-5 л в сутки) и азотистых шлаков.
При отсутствии возможности для проведения гемодиализа применяется метод управляемой форсированной диареи с использованием гиперосмолярного раствора Янга следующего состава: маннитол - 32.8 г/л, натрия хлорид - 2.4 г/л, калия хлорид - 0.3 г/л, кальция хлорид - 0.11 г/л, натрия гидрокарбонат - 1.7 г/л. За 3 ч следует выпить 7 л теплого раствора (каждые 5 мин по 1 стакану). Диарея начинается через 45 мин после начала приема раствора Янга и заканчивается через 25 мин после прекращения приема. Раствор принимают 2-3 раза в неделю. Он приятен на вкус. Маннитол можно заменить сорбитом. После каждой процедуры мочевина в крови снижается на 37.6%. калий - на 0.7 ммоль/л, уровень бикарбонатов повышается, крсатинина - не меняется. Продолжительность курса лечения - от 1.5 до 16 месяцев.
Желудочный лаваж (диализ).Известно, что при снижении азотовыделительной функции почек мочевина и другие продукты азотистого метаболизма начинают выделяться слизистой оболочкой желудка. В связи с этим промывания желудка могут уменьшить азотемию. Перед промыванием желудка определяют уровень мочевины в желудочном содержимом. Если уровень мочевины в желудочном содержимом меньше уровня в крови на 10 ммол/л и более, экскреторные возможности желудка не исчерпаны. В желудок вводят 1 л 2% раствора натрия гидрокарбоната, затем отсасывают. Промывание производят утром и вечером. За 1 сеанс можно удалить 3-4 г мочевины.
Противоазотемические средства.Противоазотемические средства обладают способностью увеличивать выделение мочевины. Несмотря на то, что многие авторы считают их противоазотемическое действие проблематичным или очень слабым, эти лекарства получили большую популярность среди больных с ХПН.
Хофитол - очищенный экстракт растения цинара сколимус, выпускается в ампулах по 5-10 мл (0.1 г чистого вещества) для внутривенного и внутримышечного введения, курс лечения - 12 инъекций.
Леспенефрил - получен из стеблей и листьев бобового растения леспедезы головчатой, выпускается в виде спиртовой настойки или лиофилизированного экстракта для инъекций. Применяется внутрь по 1 -2 чайные ложки в день, в более тяжелых случаях - начиная с 2-3 до 6 чайных ложек в день. Для поддерживающей терапии назначается длительно по ?-1 чайной ложке через день. Леспенефрил также выпускается в ампулах в виде лиофилизированного порошка. Вводится внутривенно или внутримышечно (в среднем по 4 ампулы в день). Вводится также внутривенно капельно в изотоническом растворе натрия хлорида.
Анаболические препараты.Анаболические препараты применяются для уменьшения азотемии в начальных стадиях ХПН, при лечении этими средствами азот мочевины используется для синтеза белка. Рекомендуется ретаболил по 1 мл внутримышечно 1 раз в неделю в течение 2-3 недель.
Коррекция ацидоза.Ярких клинических проявлений ацидоз обычно не дает. Необходимость его коррекции обусловлена тем, что при ацидозе возможно развитие костных изменений за счет постоянной задержки водородных ионов; кроме того, ацидоз способствует развитию гиперкалиемии.
При умеренном ацидозе ограничение белка в диете приводит к повышению рН. В нетяжелых случаях для купирования ацидоза можно применять соду (натрия гидрокарбонат) внутрь в суточной дозе 3-9 г или натрия лактат 3-6 г в сутки. Натрия лактат противопоказан при нарушениях функции печени, сердечной недостаточности и других состояниях, сопровождающихся образованием молочной кислоты. В нетяжелых случаях ацидоза можно использовать также натрия цитрат внутрь в суточной дозе 4-8 г. При выраженном ацидозе вводится натрия гидрокарбонат внутривенно в виде 4.2% раствора. Количество необходимого для коррекции ацидоза 4.2% раствора можно рассчитать следующим образом: 0.6 х ВЕ х масса тела (кг), где ВЕ - дефицит буферных оснований (ммоль/л). Если не представляется возможным определить сдвиг буферных оснований и рассчитать их дефицит, можно вводить 4.2% раствор соды в количестве около 4 мл/кг. И. Е. Тареева обращает внимание на то, что внутривенное введение раствора соды в количестве более 150 мл требует особой осторожности из-за опасности угнетения сердечной деятельности и развития сердечной недостаточности.
При использовании натрия гидрокарбоната уменьшается ацидоз и вследствие этого количество ионизированного кальция также снижается, что может привести к появлению судорог. В связи с этим целесообразно внутривенное введение 10 мл 10% раствора кальция глюконата.
Нередко при лечении состояния выраженного ацидоза применяют трисамин. Его преимущество заключается в том, что он проникает в клетку и корригирует внутриклеточный рН. Однако многие считают применение трисамина противопоказанным при нарушениях выделительной функции почек, в этих случаях возможна тяжелая гиперкалиемия. Поэтому трисамин не получил широкого применения как средство для купирования ацидоза при ХПН.
Относительными противопоказаниями к вливанию щелочей являются: отеки, сердечная недостаточность, высокая артериальная гипертензия, гипернатриемия. При гипернатриемии рекомендуется сочетанное применение соды и 5% раствора глюкозы в соотношении 1:3 или 1:2.
Лечение артериальной гипертензии.Необходимо стремиться к оптимизации АД, так как гипертензия резко ухудшает прогноз, уменьшает продолжительность жизни больных ХПН. АД следует удерживать в пределах 130-150/80-90 мм рт. ст. У большинства больных с консервативной стадией ХПН артериальная гипертензия выражена умеренно, т.е. систолическое АД колеблется в пределах от 140 до 170 мм рт. ст., а диастолическое - от 90 до 100-115 мм рт. ст. Злокачественная артериальная гипертензия при ХПН наблюдается нечасто. Снижение АД должно производиться под контролем величины диуреза и клубочковой фильтрации. Если эти показатели значительно уменьшаются при снижении АД, дозы препаратов следует уменьшить.
Лечение анемии.К сожалению, лечение анемии у больных с ХПН не всегда эффективно. Следует отметить, что большинство больных с ХПН удовлетворительно переносят анемию со снижением уровня гемоглобина даже до 50-60 г/л, так как развиваются приспособительные реакции, улучшающие кислородно-транспортную функцию крови. Основные направления лечения анемии при ХПН следующие.
Лечение препаратами железа
Препараты железа принимаются обычно внутрь и лишь при плохой переносимости и желудочно-кишечных расстройствах их вводят внутривенно или внутримышечно. Наиболее часто назначаются ферроплекс по 2 таблетки 3 раза в день после еды; ферроцерон по 2 таблетки 3 раза в день; конферон по 2 таблетки 3 раза в день; ферроградумент, тардиферон (препараты железа продленного действия) по 1-2 таблетки 1-2 раза в день
Лечение андрогенами
Андрогены активируют эритропоэз. Назначают их мужчинам в сравнительно больших дозах - тестостерон внутримышечно по 400-600 мг 5% раствора 1 раз в неделю; сустанон, тестэнат внутримышечно по 100-150 мг 10% раствора 3 раза в неделю.
Лечение рекормоном
Рекомбинантный эритропоэтин - рекормон применяется для лечения недостатка эритропоэтина у больных с ХПН. Одна ампула препарата для инъекций содержит 1000 МЕ. Препарат вводится только подкожно, начальная доза составляет 20 МЕ/кг 3 раза в неделю, в дальнейшем при отсутствии эффекта число инъекций увеличивается на 3 каждый месяц. Максимальная доза составляет 720 ЕД/кг в неделю. После повышения гематокрита на 30-35% назначают поддерживающую дозу, которая равна половине той дозы, на которой произошло увеличение гематокрита, препарат вводится с 1-2-недельными перерывами. Лечение эритропоэтином является на сегодняшний день наиболее эффективным методом лечения анемии у больных ХПН. Установлено также, что лечение эритропоэтином оказывает положительное влияние на функцию многих эндокринных органов: подавляется активность ренина, снижается уровень альдостерона в крови, увеличивается содержание в крови предсердного натрийуретического фактора, снижаются также уровни СТГ, кортизола, пролактина, АКТГ, панкреатического полипептида, глюкагона, гастрина, повышается секреция тестостерона, что наряду со снижением пролактина оказывает положительное влияние на половую функцию мужчин.
Поливитаминотерапия
Целесообразно применение сбалансированных поливитаминных комплексов (ундевит, олиговит, дуовит, декамевит, фортевит и др.).
Лечение инфекционных осложнений.Появление инфекционных осложнений у больных с ХПН приводит к резкому снижению функции почек. При внезапном падении клубочковой фильтрации у нефрологического больного надо в первую очередь исключить возможность инфекции. При проведении антибактериальной терапии следует помнить о необходимости понижать дозы препаратов, учитывая нарушение выделительной функции почек, а также о нефротоксичности ряда антибактериальных средств. Наиболее нефротоксичны антибиотики аминогликозиды (гентамицин, канамицин, стрептомицин, тобрамицин, бруламицин). Сочетание этих антибиотиков с диуретиками усиливает возможность токсического действия. Умеренно нефротоксичны тетрациклины.
Не являются нефротоксичными следующие антибиотики: левомицетин, макролиды (эритромицин, олеандомицин), оксациллин, метициллин, пенициллин и другие препараты группы пенициллина. Эти антибиотики могут назначаться в обычных дозах. При инфекции мочевыводящих путей предпочтение также отдается цефалоспоринам и пенициллинам, секретирующимся канальцами, что обеспечивает их достаточную концентрацию даже при снижении клубочковой фильтрации.
Принципы лечения ХПН в терминальной стадии.
Режим.Режим больных с терминальной стадией ХПН должен быть максимально щадящим.
Лечебное питание.В терминальной стадии ХПН при клубочковой фильтрации 10 мл/мин и ниже и при уровне мочевины в крови более 16.7 ммоль/л с выраженными симптомами интоксикации назначается диета № 7 с ограничением белка до 0.25-0.3 г/кг, всего 20-25 г белка в сутки, причем 15 г белка должно быть полноценным. Желателен также прием незаменимых аминокислот (особенно гистидина, тирозина), их кетоаналогов, витаминов.
Принцип лечебного эффекта малобелковой диеты заключается прежде всего в том, что при уремии, низком содержании аминокислот в плазме и малом поступлении белка с пищей азот мочевины используется в организме для синтеза незаменимых аминокислот и белка. Диету, содержащую 20-25 г белка, назначают больным с ХПН лишь в течение ограниченного времени - на 20-25 дней.
По мере снижения концентрации в крови мочевины, креатинина, уменьшения интоксикации и диспептических явлений у больных нарастает чувство голода, они начинают терять массу тела. В этот период больных переводят на диету с содержанием белка 40 г в сутки.
Перспективным дополнением к малобелковой диете является использование сорбентов: оксицеллюлоза в начальной дозе 40 г с последующим повышением дозы до 100 г в сутки; крахмал по 35 г ежедневно в течение 3 недель; полиальдегид "полиакромен" 40-60 г в сутки; карболен 30 г в сутки; энтеродез; угольные энтеросорбенты.
Предлагаются и полностью безбелковые диеты (на 4-6 недель) с введением из азотистых веществ только незаменимых кислот или их кетоаналогов (кетостерил, кетоперлен). При применении таких диет вначале снижается содержание мочевины, а затем мочевой кислоты, метилгуанидина и в меньшей степени креатинина, может повыситься уровень гемоглобина в крови.
Сложность соблюдения малобелковой диеты состоит прежде всего в необходимости исключать или резко ограничивать продукты, содержащие растительный белок: хлеб, картофель, каши. Поэтому следует принимать малобелковый хлеб, приготовленный из пшеничного или кукурузного крахмала (100 г такого хлеба содержит 0.78 г белка) и искусственное саго (0.68 г белка на 100 г продукта). Саго используется вместо различных круп.
Контроль за введением жидкостей.В терминальной стадии ХПН при величине клубочковой фильтрации менее 10 мл/мин (когда больной не может выделить более 1 л мочи в день) прием жидкости необходимо регулировать по диурезу (к количеству выделенной мочи за предыдущие сутки добавляют 300-500 мл).
В поздних стадиях ХПН консервативные методы лечения малоэффективны, поэтому в терминальной стадии ХПН проводятся активные методы лечения: постоянный перитонеальный диализ, программный гемодиализ, пересадка почки.
Гемодиализ
Гемодиализ (haemodialysis; греч. haima кровь + dialysis разложение, отделение) — метод внепочечного очищения крови от веществ с малой и средней молекулярной массой путем диффузии через искусственную полупроницаемую мембрану.
 Гемодиализ - основной метод лечения больных с ОПН и ХПН. Под воздействием концентрационного градиента через полупроницаемую мембрану проходят низко- и среднемолекулярные вещества. Из 90 уремическиx токсинов более 2/3 - "малые" молекулы. Мембрана не пропускает высокомолекулярные вещества - белки.
Гемодиализ - основной метод лечения больных с ОПН и ХПН. Под воздействием концентрационного градиента через полупроницаемую мембрану проходят низко- и среднемолекулярные вещества. Из 90 уремическиx токсинов более 2/3 - "малые" молекулы. Мембрана не пропускает высокомолекулярные вещества - белки.
Гемодиализ проводится с помощью аппарата "искусственная почка", представляющего гемодиализатор и устройство, с помощью которого готовится и подается в гемодиализатор диализирующий раствор. В гемодиализаторе происходит процесс диффузии из крови в диализирующий раствор через синтетическую полупроницаемую мембрану различных веществ. В современных аппаратах «искусственная почка» используется так же гемофильтрация. "Очищение" крови при гемофильтрации происходит преимущественно методом конвекции - перемещение растворенных в плазме веществ через полупроницаемую мембрану под действием трансмембранного давления Конвекция и диффузия одинаково эффективны в удалении "малых" молекул. Метод конвекции более эффективно удаляет "средние" молекулы. Кроме того, с помощью гемофильтрации могут быть удалены так называемые маленькие белки (например, бета2-микроглобулин, миоглобин), некоторые ферменты, бактериальные эндотоксины. При гемофильтрации эффективнее удаляются вещества, распределяющиеся преимущественно во внеклеточной жидкости и хорошо проходящие через мембрану, в меньшей степени нарушается осмотический баланс, поэтому гемофильтрация реже сопровождается опасными осложнениями со стороны органов кровообращения и центральной нервной системы. Сочетание диализа с гемофильтрацией называется гемодиафильтрацией. При этом одновременно происходит два процесса: диффузия веществ через полупроницаемую мембрану диализатора между кровью пациента и диализирующей жидкостью и конвективный транспорт воды и растворённых в ней веществ через полупроницаемую мембрану.
Перемещение воды из крови в диализат называется ультрафильтрацией. Скорость ультрафильтрации определяется изменением давления в полости диализатора за счет создания вакуума с одной стороны диализирующей мембраны. Скорость ультрафильтрации при гиперволемии и анурии подбирается индивидуально и может составлять от 100 до 300 мл/ч при расходе диализата до 300-500 мл/мин.
Диализирующий раствор подбирается индивидуально в зависимости от содержания электролитов в крови больного. Основные ингредиенты диализирующего раствора следующие: натрий 130-132 ммоль/л, калий - 2.5-3 ммоль/л, кальций - 1.75-1.87 ммоль/л, хлор - 1.3-1.5 ммоль/л. Для проведения гемодиализа на протяжении значительного периода времени необходим постоянный надежный доступ к артериальным и венозным сосудам. С этой целью Скрибнер предложил артериовенозный шунт - способ соединения лучевой артерии и одной из вен предплечья с помощью тефлоносиластика. Перед гемодиализом наружные концы шунта соединяют с гемодиализатором. Разработан также метод Врешиа - создание подкожной артериовенозной фистулы.
Сеанс гемодиализа обычно продолжается 4-6 ч, его повторяют 2-3 раза в неделю (программный, перманентный диализ). Показания к более частому гемодиализу возникают при усилении уремической интоксикации. Применяя гемодиализ, можно продлить жизнь больного ХПН более чем на 15 лет.
Сеансы хронического гемодиализа начинаются при следующих клинико-лабораторных показателях:
- скорость клубочковой фильтрации менее 5 мл/мин;
- скорость эффективного почечного кровотока менее 200 мл/мин;
- содержание мочевины в плазме крови более 35 ммоль/л;
- содержание креатинина в плазме крови более 1 ммоль/л;
- содержание "средних молекул" в плазме крови более 1 ЕД;
- содержание калия в плазме крови более 6 ммоль/л;
- снижение стандартного бикарбоната крови ниже 20 ммоль/л;
- дефицит буферных оснований более 15 ммоль/л;
- развитие стойкой олигоанурии (менее 500 мл в сутки);
- начинающийся отек легких на фоне гипергидратации;
- фибринозный или реже экссудативный перикардит;
- признаки нарастающей периферической нейропатии.
Абсолютными противопоказаниями к хроническому гемодиализу являются:
- сердечная декомпенсация с застойными явлениями в большом и малом кругах кровообращения независимо от заболевания почек;
- инфекционные заболевания любой локализации с активным воспалительным процессом;
- онкологические заболевания любой локализации;
- туберкулез внутренних органов;
- язва ЖКТ в фазе обострения;
- тяжелые поражения печени;
- психические заболевания с негативным отношением к гемодиализу;
- геморрагический синдром любого генеза;
- злокачественная артериальная гипертензия и ее последствия.
В процессе хронического гемодиализа диета больных должна содержать 0.8-1 г белка на 1 кг массы тела, 1.5 г поваренной соли, не более 2.5 г калия в сутки.
При хроническом гемодиализе возможны следующие осложнения: прогрессирование уремической остеодистрофии, эпизоды гипотензии вследствие чрезмерной ультрафильтрации, инфицирование вирусным гепатитом, нагноения в области шунта.
Перитонеальный диализ
Этот метод лечения больных с ХПН заключается во введении в брюшную полость специального диализирующего раствора, в который благодаря концентрационному градиенту через мезотелиальные клетки брюшины диффундируют различные вещества, содержащиеся в крови и жидкостях организма. При перитонеальном диализе брюшина играет роль полупроницаемой мембраны. Эффективность перитонеального диализа не ниже эффективности гемодиализа. В отличие от гемодиализа перитонеальный диализ способен уменьшить также содержание в крови среднемолекулярных пептидов, поскольку они диффундируют через брюшину.
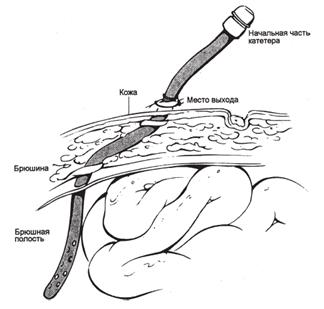 Методика перитонеального диализа заключается в следующем. Производится нижняя лапаротомия и устанавливается катетер Тенкхоффа. Перфорированный на протяжении 7 см конец катетера помещается в полости малого таза, другой конец выводится из передней брюшной стенки через контрапертуру, в наружный конец катетера вводится адаптер, который соединяется с контейнером с диализирующим раствором. Для проведения перитонеального диализа используются диализирующие растворы, упакованные в двухлитровые полиэтиленовые мешки и содержащие ионы натрия, кальция, магния, лакгата в процентном соотношении, равнозначном содержанию их в нормальной крови.
Методика перитонеального диализа заключается в следующем. Производится нижняя лапаротомия и устанавливается катетер Тенкхоффа. Перфорированный на протяжении 7 см конец катетера помещается в полости малого таза, другой конец выводится из передней брюшной стенки через контрапертуру, в наружный конец катетера вводится адаптер, который соединяется с контейнером с диализирующим раствором. Для проведения перитонеального диализа используются диализирующие растворы, упакованные в двухлитровые полиэтиленовые мешки и содержащие ионы натрия, кальция, магния, лакгата в процентном соотношении, равнозначном содержанию их в нормальной крови.
 Смену раствора производят 4 раза в сутки - в 7, 13, 18, 24 ч. Техническая простота смены раствора позволяет больным делать это самостоятельно через 10-15 дней обучения. Больные легко переносят процедуру перитонеального диализа, быстро наступает улучшение самочувствия, лечение можно проводить в домашних условиях. Типичный диализирующий раствор готовится на 1.5-4.35% растворе глюкозы и содержит натрия 132 ммоль/л, хлора 102 ммоль/л, магния 0.75 ммоль/л, кальция 1.75 ммоль/л.
Смену раствора производят 4 раза в сутки - в 7, 13, 18, 24 ч. Техническая простота смены раствора позволяет больным делать это самостоятельно через 10-15 дней обучения. Больные легко переносят процедуру перитонеального диализа, быстро наступает улучшение самочувствия, лечение можно проводить в домашних условиях. Типичный диализирующий раствор готовится на 1.5-4.35% растворе глюкозы и содержит натрия 132 ммоль/л, хлора 102 ммоль/л, магния 0.75 ммоль/л, кальция 1.75 ммоль/л.
Эффективность перитонеального диализа, проводимого 3 раза в неделю, продолжительностью по 9 ч в отношении удаления мочевины, креатинина, коррекции электролитного и кислотно-щелочного состояния сравнима с гемодиализом, проводимым трижды в неделю по 5 ч.
Абсолютных противопоказаний к перитонеальному диализу нет. Относительные противопоказания: инфекция в области передней брюшной стенки, неспособность больных соблюдать диету с большим содержанием белка (такая диета необходима в связи со значительными потерями альбумина с диализирующим раствором - до 70 г в неделю).
Гемодиализ и перитонеальный диализ являются альтернативными методами заместительной почечной терапии. Каждый из этих методов имеет свои достоинства и недостатки.
| Гемодиализ | Перитонеальный диализ |
| Метод требует хирургического вмешательства: формирования артерио-венозной фистулы; | Метод требует хирургического вмешательства: введения в брюшную полость катетера; |
| Цикличность метода (сеансы диализа 3 раза в неделю по 4 часа). Возможны перепады в объеме крови со значительными колебаниями уровня артериального давления; | Выведение жидкости и продуктов обмена происходит постоянно, что позволяет избежать резких перепадов в объеме крови и значительных колебаний артериального давления; |
| Посещение центра диализа 3 раза в неделю; | Проводится дома и требует около 2-2,5 часов ежедневно (4-5 обменов диализной жидкости по 20-30 мин.); Посещение центра диализа 1 раз в месяц для исследования крови и осмотра врача; Процедура замены диализной жидкости, как правило, безболезненна; |
| Ниже риск инфекционных осложнений; | Выше риск инфекционных осложнений |
| Необходимость соблюдения диеты и водного режима; | Меньше ограничений в диете и водном режиме; |
| Кровопотери и разрушение эритроцитов во время диализа. | Диализ происходит без непосредственного контакта с кровью, не требует введения гепарина; Анемия менее выражена; |
Пересадка ночки -  оптимальный метод лечения ХПН, заключающийся в замене пораженной необратимым патологическим процессом почки неизмененной почкой. Технические представления необходимые для выполнения пересадки почек, сложились к началу века, когда была разработана техника сосудистого шва. Пересадка почек сегодня является методом выбора для лечения многих больных с почечной недостаточностью, хотя гемодиализ и перитонеальный диализ служат адекватной заменой этой операции для большинства пациентов. Однако пересадка почек, при ее успешном осуществлении, сопровождается значительно большим реабилитационным эффектом у больных с уремией, чем гемодиализ или перитонеальный диализ. Показания к пересадке почки: I и П-а периоды терминальной фазы ХПН, когда нет необратимых уремических осложнений. Ортотопическую трансплантацию (на прежнее место) не используют, так как она сложнее технически и может вызвать различные осложнения. Тансплантируется почка гетеротопически, причем из-за анатомических особенностей левую почку лучше пересаживать в правую, а правую — в левую подвздошную ямку. Операцию проводят под интратрахеальным наркозом, разрез кожи косой или параректальный. Выделяют внутреннюю и наружную подвздошные артерии, наружную и общую подвздошные вены. При соответствии диаметров почечной артерии донора и внутренней подвздошной артерии производится анастомоз «конец в конец». Конец почечной вены вшивается в бок общей подвздошной вены. Анастомозирование мочеточника с мочевым пузырем производят после восстановления кровотока в почке. Пузырно-мочеточниковое соустье создают по антирефлюксной методике.
оптимальный метод лечения ХПН, заключающийся в замене пораженной необратимым патологическим процессом почки неизмененной почкой. Технические представления необходимые для выполнения пересадки почек, сложились к началу века, когда была разработана техника сосудистого шва. Пересадка почек сегодня является методом выбора для лечения многих больных с почечной недостаточностью, хотя гемодиализ и перитонеальный диализ служат адекватной заменой этой операции для большинства пациентов. Однако пересадка почек, при ее успешном осуществлении, сопровождается значительно большим реабилитационным эффектом у больных с уремией, чем гемодиализ или перитонеальный диализ. Показания к пересадке почки: I и П-а периоды терминальной фазы ХПН, когда нет необратимых уремических осложнений. Ортотопическую трансплантацию (на прежнее место) не используют, так как она сложнее технически и может вызвать различные осложнения. Тансплантируется почка гетеротопически, причем из-за анатомических особенностей левую почку лучше пересаживать в правую, а правую — в левую подвздошную ямку. Операцию проводят под интратрахеальным наркозом, разрез кожи косой или параректальный. Выделяют внутреннюю и наружную подвздошные артерии, наружную и общую подвздошные вены. При соответствии диаметров почечной артерии донора и внутренней подвздошной артерии производится анастомоз «конец в конец». Конец почечной вены вшивается в бок общей подвздошной вены. Анастомозирование мочеточника с мочевым пузырем производят после восстановления кровотока в почке. Пузырно-мочеточниковое соустье создают по антирефлюксной методике.
 Выбор донора.
Выбор донора.
В целом, чем значительнее генетические отличия между трансплантатом и реципиентом, тем выраженнее реакция отторжения. Трансплантаты от однояйцевых близнецов (изотрансплантаты, изогенные, или сингенные, трансплантаты) или трансплантаты, пересаживаемые внутри одного и того же организма, приживаются без осложнений после восстановления их нормального кровоснабжения. Реакция отторжения трансплантата вызывается чужеродными антигенами гистосовместимости на поверхности клеток трансплантата.
Гены основного комплекса гистосовместимости (ОКГ) подразделяются на три класса: класс I, класс II, класс III. Молекулы I и II классов играют существенную роль при трансплантации. Известно, что они играют ключевую роль в активации Т- и В-лимфоцитов в дополнение к обеспечению распознавания гистосовместимости. Молекулы класса I человеческого лейкоцитарного антигена (HLA) могут быть обнаружены на поверхности почти всех содержащих ядра клеток. Молекулы класса II HLA обнаруживаются только на поверхности клеток иммунной системы — макрофагов, дендритических клеток, В-лимфоцитов и активированных Т-лимфоцитов
Для демонстрации антигенного сходства тканей донора и реципиента перед трансплантацией были разработаны различные методы, чтобы можно было подобрать относительно гистосовместимые пары — донора и реципиента. Наилучший из современных методов называется серологическим, или лейкоцитарным, типированием. Антигены системы HLA, экспрессируемые циркулирующими лимфоцитами, могут быть определены с помощью сывороток, полученных от пациентов, перенесших множественные гемотрансфузии, или от женщин, имевших множественные беременности. Используя лейкоциты пациента и ряд стандартных сывороток, можно охарактеризовать большинство сильных антигенов как у донора, так и у реципиента.
Предотвращение отторжения трансплантата
Разработка иммуносупрессивных препаратов сделала революцию в трансплантологии. В большинстве случаев, если прекращается прием этих препаратов, возникает реакция отторжения трансплантата.
Имеется следующие пути подавления реакции отторжения: 1) разрушить иммунокомпетентные клетки перед трансплантацией; 2) сделать реактивные лимфоцитарные клетки неспособными распознавать антигены или даже выработать токсическую реакцию против них; 3) повлиять на реакцию клеток реципиентов с антигенами; 4) ингибировать трансформацию и пролиферацию лимфоцитов; 5) ограничить дифференцировку лимфоцитов до Т-киллеров или до синтезирующих антитела плазматических клеток; 6) активировать достаточное количество лимфоцитов-супрессоров; 7) подавить разрушение клеток трансплантата Т-киллерами; 8) повлиять на взаимодействие иммуноглобулинов с антигенами-мишенями; 9) предотвратить повреждение ткани неспецифическими клетками или иммунными комплексами; 10) вызвать истинную специфическую иммунологическую толерантность к антигенам трансплантата.
Стандартная иммуносупрессия сегодня состоит в применении циклоспорина, азатиоприна и преднизолона. Из-за нефротоксических свойств циклоспорина антилимфоцитарные глобулины (АЛГ) или азатиоприн, или оба вместе используются до тех пор, пока функция почки не приблизится к нормальной. Когда эта функция стабилизируется, АЛГ отменяются, а циклоспорин назначается. В большинстве, центров в настоящее время сочетание этих препаратов применяется у каждого больного индивидуально. Комплексная терапия препаратами разнонаправленного действия позволяет достичь максимальной иммуносупрессии при минимальных побочных эффектах, сопровождающих применение каждого из препаратов в отдельности в высоких концентрациях. При эпизодах отторжения применяют более высокие дозы преднизолона или метилпреднизона. В большинстве центров применение моноклональных антилимфоцитарных антител используется для борьбы с реакцией отторжения в случаях резистентности к стероидам. Время, в течение которого будет работать пересаженная почка, зависит от совместимости пациента и донорской почки. Если, несмотря на прием лекарств, произойдет отторжение, больной возвращается на лечение диализом, и его вновь заносят в лист ожидания.
Применение активных методов лечения - гемодиализа, перитонеального диализа, трансплантации почки улучшило прогноз при терминальной ХПН и продлило сроки жизни больных на 10-12 и даже 20 лет.
Сорбционные методы детоксикацииоснованы на способности многих вредных продуктов, имеющих электрический заряд их молекул, фиксироваться на поверхности сорбентов. Фиксация химических агентов происходит за счет образования ковалентных или ионных связей вещества с активными группами поглотителя. Те патологические вещества, которые имеют замкнутую структуру и поэтому электрически нейтральны (например, иммунные комплексы, некоторые виды аллергенов, холестерин и др.) не способны задерживаться сорбентом.
Для гемосорбции используются сорбенты двух классов: неселективные, поглощающие из крови несколько веществ, и селективные, извлекающие вещества определенной структуры. К первой группе относятся активированные угли, на поверхности которых собираются индолы, скатолы, гуанидиновые основания, жирные кислоты, билирубин, органические кислоты и т.д. К селективным сорбентам относятся ионообменные смолы, способные удалять из организма ионы калия, аммоний, гаптоглобин, билирубин.
Пропускание крови через колонку с сорбентом (активный уголь, ионообменные смолы) называется гемосорбцией. Гемосорбция позволяет выводить токсические вещества (в том числе вещества средней и высокой молекулярной массы) непосредственно из кровотока. Процедура гемосорбции предусматривает возвращение больному очищенной крови, в то время как токсины, вызвавшие патологический процесс, остаются в сорбционной коробке. При хронических заболеваниях почек сочетание гемодиализа и гемосорбции дает не суммарный, а усиленный лечебный эффект. Этому способствует разработка и использование различных типов биоспецифичных гемосорбентов, позволяющих удалять широкий спектр имеющихся токсинов.
После первой процедуры наблюдается значительное снижение концентрации патологических продуктов, но спустя несколько часов их концентрация в крови повышается и приближается к исходной. Объясняется это тем, что в сосудистое русло активно поступают вещества, растворенные в тканевой и клеточной жидкости. Удалить эти вещества могут последующие эфферентные процедуры, что приводит, в конечном счете, к снижению концентрации патогенных веществ в организме и длительной ремиссии (отсутствии проявлений болезни) или даже выздоровлению. Поэтому для достижения стойкого положительного эффекта рекомендуется проведение не менее 3-х процедур.
Одной из разновидностей гемосорбции является очищение организма путём введения сорбента внутрь через рот. Обычно это активированный уголь в виде водной взвеси до 15 г, назначают 3 раза в день в течение 7 суток. Приём пищи и медикаментов осуществляется за 1,5 часа до и после приёма сорбента. По клиническим показаниям курсы повторяют с 5-ти дневным перерывом. Метод прост и удобен в амбулаторной практике.
