Глава 19. Противоатеросклеротические средства
Атеросклероз кровеносных сосудов связывают с повышением в крови уровней холестерина итриглицеридов, а также с повреждением эндотелия сосудов.
Холестерин и триглицериды циркулируют в крови в составе ли-попротеинов, которые включают также эфиры холестерина, фос-фолипиды и апопротеины.
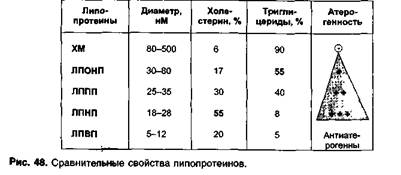
Основные типы липопротеинов — хиломикроны (ХМ), липоп-ротеины очень низкой плотности (ЛПОНП), липопротеины промежуточной плотности (ЛППП), липопротеины низкой плотности (ЛПНП) и липопротеины высокой плотности (ЛПВП) (рис. 48).
Основные носители холестерина - ЛПНП; они на 55% состоят из холестерина и эфиров холестерина. ЛПНП образуются из ЛППП, а ЛППП - из ЛПОНП.
В норме ЛПНП выполняют полезную роль: являются «разносчиками» холестерина, который необходим всем клеткам для образования клеточных мембран. Кроме того, из холестерина синтезируются глюкокортикоиды, минералокортикоиды, половые гормоны. В печени из холестерина образуются желчные кислоты.
Для усвоения холестерина в клетках синтезируются рецепторы ЛПНП. Эти рецепторы встраиваются в клеточные мембраны. Циркулирующие ЛПНП соединяются с рецепторами, после чего происходит рецептор-зависимый эндоцитоз ЛПНП (поглощение ЛПНП клетками). В клетках из ЛПНП высвобождается холестерин, который используется по назначению. При достаточном поступлении холестерина синтез рецепторов ЛПНП прекращается.
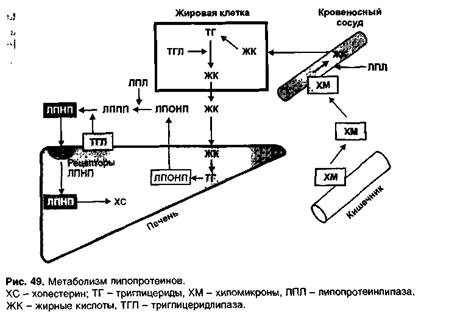
Образование ЛПНП показано на рис. 49. В стенке кишечника пищевые холестерин и триглицериды участвуют в образовании ХМ, которые через лимфатические сосуды попадают в общий кровоток. В жировой ткани под влиянием липопротеинлипазы эндотелия сосудов ХМ и составляющие их триглицериды расщепляются; высвобождаемые жирные кислоты проникают в жировые клетки и участвуют в образовании триглицеридов. Под влиянием триглицерид-липазы триглицериды расщепляются с образованием жирных кислот, которые выделяются из жировых клеток и в печени участвуют в образовании триглицеридов, входящих в состав ЛПОНП. После высвобождения из печени ЛПОНП под влиянием липопротеинлипазы эндотелия сосудов превращаются в ЛППП, из которых при участии триглицеридлипазы печени образуются ЛПНП.
ЛПНП и их предшественники могут способствовать развитию атеросклероза кровеносных сосудов:
1) при повышении их уровня в крови (при гиперлипопротеинемии),
2) при повреждении эндотелия кровеносных сосудов.
ЛПНП проникают в стенку сосудов, задерживаются в интиме сосудов (содержат апопротеин В-100, обладающий аффинитетом к гли-коаминогликанам интимы) и поглощаются макрофагами путем рецептор-зависимого эндоцитоза через рецепторы ЛПНП. Этот процесс ограничен обратной отрицательной связью (прекращение синтеза рецепторов ЛПНП).
При изменении химической структуры ЛПНП, в частности, при их окислении, рецепторы ЛПНП «не узнают» измененные ЛПНП. Однако макрофаги поглощают ЛПНП через скавенжер-рецепторы. В этом случае обратная отрицательная связь отсутствует и макрофаги поглощают ЛПНП без ограничения, увеличиваются в размерах и превращаются в «пенистые клетки», которые в конце концов разрушаются, а высвобождаемые холестерин и триглицериды участвуют в образовании атеросклеротической бляшки.
Особую роль выполняют ЛПВП (синтезируются в печени). Несмотря на то, что они примерно на 20% состоят из холестерина, эти липопротеины препятствуют развитию атеросклероза. В связи с малыми размерами ЛПВП легко проникают через неповрежденный эндотелий, не задерживаются в интиме сосудов (не содержат апопротеин В-100), поглощают избыток холестерина и удаляют его из интимы сосудов. При участии лецитин:холестеринацилтрансферазы в ЛПВПобразуются эфиры холестерина, которые затем в печени с помощью специального белка-переносчика передаются ЛПОНП. В связи с этим при снижении уровня ЛПОНП уровень ЛПВП может повышаться.
Противоатеросклеротические средства делят на:
1) средства, снижающие уровень атерогенных липопротеинов в плазме крови,
2) антиоксиданты.
19.1. Средства, снижающие уровень атерогенных липопротеинов (гиполипидемические средства)
Эти средства применяют при повышенном уровне атерогенных
I липопротеинов в плазме крови, т.е. при гиперлипопротеинемиях. Различают первичные и вторичные гиперлипопротеинемии. Первичные гиперлипопротеинемии связаны с генетическими наруше-г ниями и обычно встречаются у всех членов семьи (семейные гиперлипопротеинемии). Одной из самых тяжелых форм является семейная моногенная гиперхолестеринемия, связанная с отсутствием гена, ответственного за синтез рецепторов ЛПНП.
Вторичные гиперлипопротеинемии развиваются при ряде заболеваний (сахарный диабет, нефротический синдром, гипотиреоз и др.), а также при постоянном применении некоторых лекарственных веществ (тиазидные диуретики, β-aдpeнoблoκaтopы, перораль-ные контрацептивные средства и др.). В каждом случае спектр атерогенных липопротеинов различен. В то же время для унификации выделяют следующие типы гиперлипопротеинемии:
I - ХМ
Па -ЛПНП
II b - ЛПНП + ЛПОНП
III -ЛППП
IV - ЛПОНП
V - ХМ + ЛПОНП
Из средств, снижающих уровень атерогенных липопротеинов, выделяют:
1) статины (ингибиторы 3-гидрокси-З-метилглутарил-коэнзима А редуктазы),
2) секвестранты желчных кислот,
3) никотиновую кислоту (ниацин),
4) фибраты (производные фиброевой кислоты).
1.Статины
Статины — ловастатин(мевакор), симвастатин, правастатин, флувастатин, аторвастатиннарушают начальный этап синтеза холестерина в печени (ингибируют З-гидрокси-3-метилглутарил-коэизима А редуктазу). Это ведет к снижению уровня холестерина в печени.
Для получения необходимого холестерина гепатоциты синтезируют рецепторы ЛПНП, увеличивается рецептор-зависимый эндоцитоз ЛПНП, уровень ЛПНП в плазме крови снижается.
При применении статинов могут умеренно снижаться уровни ЛПОНП и ЛППП и несколько повышаться уровень ЛПВП.
Статины — наиболее эффективные гиполипидемические средства. При систематическом применении могут снижать уровень холестерина ЛПНП на 40%. Применяются в основном при IIа типе гиперлипопротеинемии. Назначают их внутрь 1 раз в сутки на ночь, так как ночью активируется синтез холестерина.
Побочные эффекты статинов: тошнота, диарея, головная боль, нарушения функции печени, кожные высыпания. Характерный побочный эффект — миопатия (связана с повышением в крови креа-тинфосфокиназы). Миопатия проявляется болями в мышцах конечностей (миалгии), особенно при напряжении мышц. В редких случаях возможен рабдомиолиз. Статины нельзя комбинировать с фибрата-ми, которые также вызывают сходную миопатию.
2.Секвестранты желчных кислот
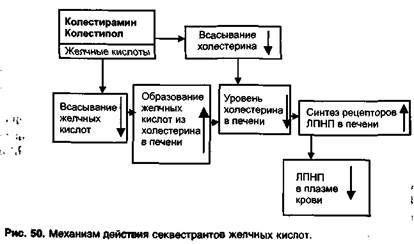
Колестирамин, колестипол— анионообменные смолы, которые при назначении внутрь связывают (секвестрируют) желчные кислоты в кишечнике.
Желчные кислоты образуются в печени из холестерина, выделяются с желчью в двенадцатиперстную кишку, участвуют в эмульгировании липидов, необходимом для их всасывания, а затем 98% желчных кислот реабсорбируются в кишечнике и вновь поступают в печень.
При связывании желчных кислот в кишечнике нарушается их ре-абсорбция. В качестве реакции на это увеличивается образование желчных кислот в печени из холестерина. Кроме того, из-за связывания желчных кислот нарушается всасывание пищевого холестерина (рис. 50).
Все это ведет к снижению уровня холестерина в печени. В ответ на это в гепатоцитах синтезируются рецепторы ЛПНП, увеличивается рецептор-зависимый эндоцитоз циркулирующих ЛПНП, уровень ЛПНП в плазме крови снижается. При этом уровни ЛПОНП и ЛППП (предшественники ЛПНП) временно повышаются.
Колестирамин и колестипол применяют при Па типе гиперли-попротеинемии. Назначают внутрь в виде порошка, разведенного в воде или соках, по 4,0-5,0 г 2-3 раза в сутки.
При применении секвестрантов желчных кислот уровень холестерина ЛПНП снижается в среднем на 20%. Так как механизм их действия имеет сходство с действием статинов, эти лекарственные средства часто комбинируют. При комбинировании секвестрантов желчных кислот и статинов уровень холестерина ЛПНП может снижаться на 60%.
Побочные эффекты секвестрантов желчных кислот: тошнота, констипация, метеоризм, нарушение всасывания в кишечнике лекарственных средств (другие препараты следует назначать за 1 ч до или через 4 ч после секвестрантов желчных кислот).
3. Никотиновая кислота (ниацин)
Никотиновая кислота оказывает выраженное_противоатероскле-ротическое действие лишь в больших дозах — 1,5—3 г в сутки. Это действие не связано с витаминной активностью никотиновой кислоты (никотинамид не обладает гиполипидемическими свойствами).
Никотиновая кислота ингибирует триглицеридлипазу в жировых клетках и таким образом уменьшает образование жирных кислот из триглицеридов. Уменьшается поступление жирных кислот в печень, снижается образование триглицеридов в печени, нарушается синтез ЛПОНП (на 55% состоят из триглицеридов). Кроме того, никотиновая кислота оказывает непосредственное угнетающее влияние на синтез ЛПОНП и их выход из печени. В связи с этим в плазме крови снижаются уровни ЛПОНП, ЛППП, ЛПНП. Уровень ЛПВП никотиновая кислота повышает (снижает катаболизм ЛПВП).
Никотиновую кислоту можно применять при II—V типах гиперли-попротеинемии. Однако в связи с выраженными побочными эффектами ее применяют в основном при lIb типе гиперлипопротеинемии.
Побочные эффекты никотиновой кислоты: гиперемия кожи лица, рук (связана с образованием простагландина 12; может быть уменьшена предварительным приемом ацетилсалициловой кислоты), кожный зуд, сердечные аритмии, гипотензия, нарушение целостности эпителия желудка, тошнота, рвота, диарея, нарушения функции печени, миопатия (повышение уровня креатинфосфокиназы), снижение толерантности к глюкозе, гиперурикемия.
Никотиновая кислота противопоказана при сахарном диабете, подагре, язвенной болезни, нарушениях функции печени.
Кроме никотиновой кислоты, при гиперлипопротеинемии применяют производное никотиновой кислоты аципимокс,у которого побочные эффекты выражены в меньшей степени.
4. Фибраты
Фибраты (производные фиброевой кислоты) стимулируют липо-протеинлипазу и таким образом ускоряют превращение ЛПОНП в ЛППП; ускоряется также катаболизм ЛППП - содержание ЛПОНП и ЛППП в плазме крови снижается. Уровень ЛПНП может несколько снижаться, но может и повышаться (табл. 10). 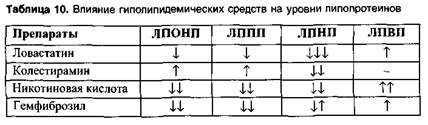
Первым препаратом этой группы был клофибрат(мисклерон). Однако в настоящее время клофибрат применяют редко в связи с побочными эффектами, В частности, возможны образование камней в желчном пузыре, аритмии, диарея, боли в животе.
Гемфиброзил, фенофибрат, безафибратназначают внутрь систематически в основном при IIIи IV типах гиперлипопротеинемии.
Побочные эффекты выражены в меньшей степени, чем у клофибра-та. Могут быть тошнота, анорексия (нарушение аппетита), миопатия (повышение уровня креатинфосфокиназы), нарушения функции печени. Фибраты нельзя комбинировать со статинами; при этом усиливаются проявления миопатии и повышается вероятность рабдомиолиза.
Антиоксиданты
Антиоксиданты препятствуют окислению ЛПНП и таким образом предупреждают образование пенистых клеток.
Пробуколумеренно снижает холестерин ЛПНП, но еще в большей степени снижает уровень антиатерогенных ЛПВП. Таким образом, влияние пробукола на уровни липопротеинов не имеет существенной терапевтической ценности. В то же время у пробукола были обнаружены антиоксидантные свойства: препарат препятствует окислению ЛПНП. В связи с этим пробукол — один из немногих препаратов, который оказывает некоторый терапевтический эффект при моногенной семейной гиперхолестеринемии. Применение пробукола ограничено его аритмогенными свойствами.
Из других антиоксидантов при лечении атеросклероза может быть полезен токоферол (витамин Е).
Терапевтический эффект антиоксидантов при лечении атеросклероза связан также с уменьшением образования перекисей липидов.
Известно, что перекиси липидов ингибируют простациклинсинтазу и таким образом снижают уровень простациклина (простагландин 12). При этом повышается уровень тромбоксана А2(образуется так же, как и простациклин из циклических эндопероксидов) и активируется агрегация тромбоцитов. При агрегации тромбоцитов высвобождаются вещества, способствующие образованию атеросклеротических бляшек. В частности, тромбоциты высвобождают тромбоцитарный фактор роста, который способствует пролиферации гладкомышечных клеток и их миграции в атеросклеротические бляшки, где они превращаются в фибробласты и участвуют в образовании бляшек.
Развитию атеросклероза препятствует употребление в пищу мяса рыб северных морей. В организме этих рыб вместо арахидоновой кислоты (эйкозатетраеновая кислота) функционирует эйкозапентаеновая кислота, из которой образуются простагландин 13 и тромбоксан А3 Простагландин 13 по антиагрегантной активности сходен с простациклином, а тромбоксан A3 значительно слабее тромбоксана A2. В результате эйкозапентаеновая кислота препятствует агрегации тромбоцитов и повреждению интимы сосудов. Выпускают лекарственный препарат, содержащий эйкозапентаеновую кислоту, - эйконал,который назначают внутрь в капсулах.
