Базовые реанимационные мероприятия у взрослых.
Алгоритм проведения базовых реанимационных мероприятий:
1) удостовериться в безопасности;
2) оценить сознание и дыхание;
3) позвать на помощь окружающих;
4) проверить пульс на сонных артериях;
5) попросить позвонить по «03» или в службу спасения «112»;
6) осуществить 30 компрессий грудной клетки;
7) открыть дыхательные пути;
8) провести 2 вдувания в пострадавшего;
9) продолжить проведение компрессий грудной клетки и искусственного дыхания.
Кратко изложим базовые реанимационные мероприятия.
1. Удостовериться в безопасности себя и пострадавшего – быстро оглянитесь вокруг – нет ли угрозы взрыва, пожара, обрушения здания или конструкций, неадекватных людей и животных. Если угроза есть – постарайтесь ее устранить, если это Вам под силу. Если Вы не в состоянии устранить опасность – вызовите соответствующие службы экстренного реагирования (пожарных, полицию, службу спасения). Не подходите к пострадавшему до устранения угрозы!!! Если опасности нет, то перейдите к следующему шагу.
2. Больной без сознания? – проверьте реакцию пострадавшего на внешние воздействия (спросите: «Вы меня слышите?» и осторожно потрясите за плечи). Если пострадавший отвечает, выясните о прошедшем событии и, при необходимости, вызовите скорую помощь. Если пациент не отвечает на вопросы, то оцените дыхание – посмотрите на движения грудной клетки. Можно положить руку на область соприкосновения грудной клетки и живота. Если пациент дышит нормально, вызовите скорую помощь и с целью предупреждения повторного нарушения дыхания нужно придать пострадавшему полубоковое фиксированное положение. Если пострадавший не отвечает и не дышит, либо дышит, но неправильно (задыхается; хватает воздух ртом), то перейдите к следующему шагу.
3. Позвать на помощь – зовите на помощь любого, кто находится рядом или до кого можно докричаться. Пока помощник к Вам подходит переходите к следующему шагу.
4. Проверить пульс на сонных артериях – в течение 10 секунд (не более!). Если Вы не можете определить есть пульс или нет, то расценивайте, что его нет! И переходите к следующему шагу.
5. Попросить помощника позвонить (при отсутствии помощника – самостоятельно) по номеру « 03» в службу скорой медицинской помощи или в службу спасения по номеру «112». На вопрос диспетчера «что случилось?» сообщить, что пострадавший без сознания, без пульса и не дышит далее сообщить точный адрес и ответить на дополнительные вопросы. По возможности организуйте встречу бригады «скорой помощи» - это ускорит ее прибытие к пострадавшему.
6. Осуществить 30 компрессий грудной клетки –следующим образом:
- опуститесь на колени сбоку пациента, уложив его на спину и на
твердую поверхность;
- поместите основание своей ладони над центром грудной клетки (у мужчин и у детей по линии проходящей между сосками);
- расположите основание ладони второй своей руки поверх первой;
- сожмите пальцы обеих рук в замок;
- переместите свое туловище вертикально над грудной клеткой пациента и с выпрямленными руками в локтях, 30 раз надавливайте на грудину.
При этом грудина должна опускаться вниз к позвоночнику на глубину
не менее 5 см с частотой 100-120 раз в минуту (около 2 раз в секунду). При компрессии надавливают на грудную клетку с использованием не только силы рук, но и тяжести всего тела;
- после каждой компрессии делайте равную по продолжительности декомпрессию, сохраняя при этом контакт рук с грудиной.
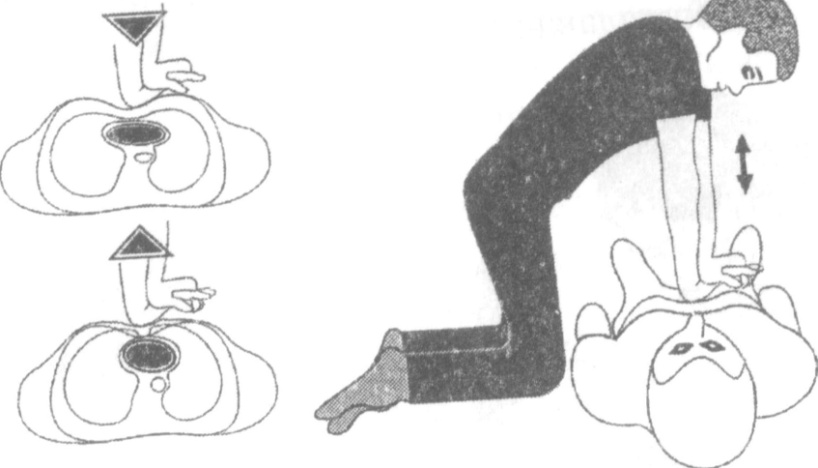
Кровообращение поддерживается благодаря компрессии между грудиной и позвоночником не только камер сердца, но и сосудов малого круга, из которых кровь поступает в большой круг кровообращения (механизм грудного насоса).
7. Открыть дыхательные пути (восстановить их проходимость), повернув пациента на спину, запрокинув голову и подтянув подбородок вверх.
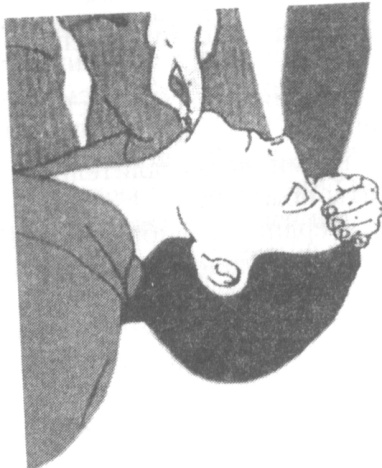
При отсутствии у больного сознания, глубокой коме и при нахождении его в положении на спине, корень языка часто западает к задней стенке глотки и закрывает доступ воздуха в гортань и трахею. Восстановление проходимости дыхательных путей в 80% случаев можно достигнуть отгибанием головы назад.
У стариков и при травмах с подозрением на перелом шейных позвонков в связи с возможным высоким повреждением спинного мозга, следует исключить резкие рывки при отгибании головы или ограничиться выведением челюсти, очисткой глотки, не смещая при этом головы относительно туловища. При наличии у пострадавшего зубных протезов, их целесообразно удалять, когда они непрочно фиксированы или уже смещены со своей позиции. Если они хорошо фиксированы, протезы лучше оставить на месте.
Иногда требуется дополнительное смещение нижней челюсти вперед так, чтобы зубы нижней челюсти располагались выше верхних зубов (тройной прием). Рот при этом необходимо приоткрыть, так примерно у 15% больных дыхание через нос нарушено.
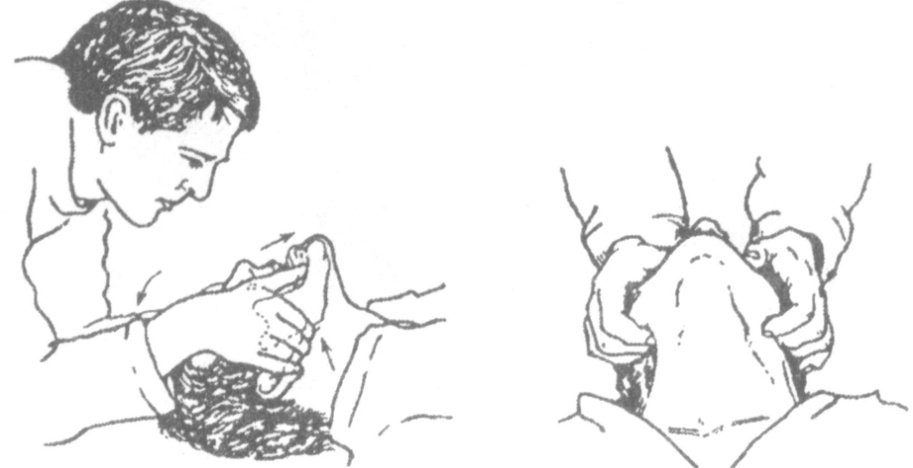
Спасателям без медицинского образования использовать выдвижение нижней челюсти вперед не рекомендуется: этому трудно обучить и выполнение его может вызвать движение в позвоночнике (что опасно у пострадавших с травмой). Поэтому для открытия дыхательных путей им следует использовать наклон головы назад и подтягивание подбородка.
8. Провести 2 вдувания в пострадавшего – сделать 2 искусственных вдоха следующим образом.
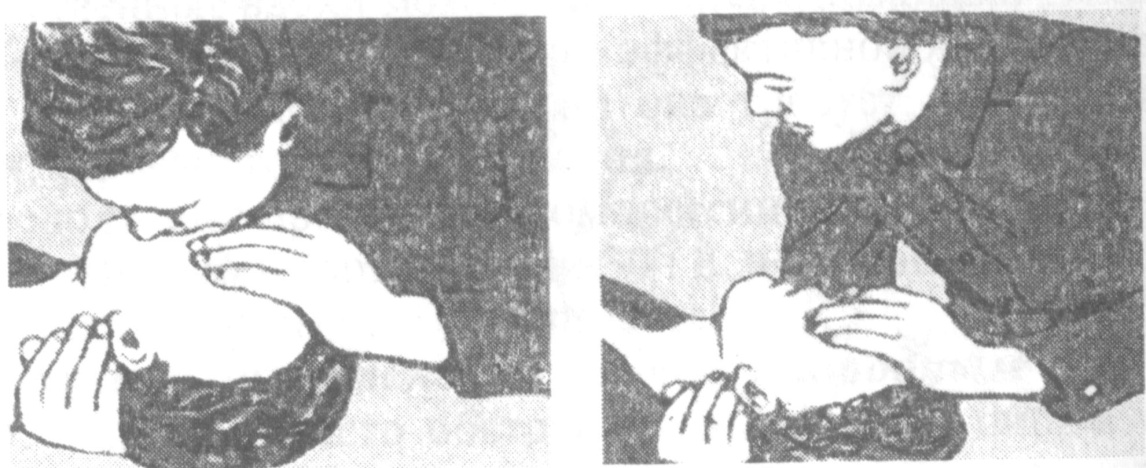
Пострадавшего укладывают на спину. Оказывающий помощь, встав сбоку от головы пострадавшего, удерживает одной рукой ее в максимально запрокинутом назад положении и одновременно указательным и большим пальцами зажимает нос. Сделав обычный вдох, плотно охватывает рот пострадавшего своими губами и непосредственно или через специальную маску («поцелуй жизни», «ключ жизни») вдувает ему равномерно продолжительностью около 1 сек через рот свой выдыхаемый воздух в легкие пациента, наблюдая за экскурсией грудной клетки.
При СЛР кровоток в легких значительно уменьшен, что требует более низкого, чем в норме, дыхательного объема с целью поддержания адекватного соотношения вентиляция/кровоток в легких. Большой дыхательный объем и гипервентиляция даже вредны, так как при увеличении внутригрудного давления снижается венозный возврат к сердцу и уменьшается сердечный выброс. При большом дыхательном объеме часть воздуха может попадать в желудок с его растяжением и возможной регургитацией (истечением желудочного содержимого вверх по пищеводу) и последующей аспирацией (попаданием желудочного содержимого в дыхательные пути). В этой связи при каждом вдувании в легкие взрослого человека должно поступать не более 800 мл воздуха (7 мл/кг), а у новорожденного – не более 40-50 мл. Вдувание у взрослых осуществляется с частотой 10 раз в минуту. Вдувание должно происходить равномерно. При резком вдувании большого объема, и особенно при незапрокинутой голове, воздух попадает в желудок, что может привести к регургитации и аспирации. Выдох происходит пассивно, и в это время оказывающий помощь делает очередной вдох.
Искусственная вентиляция легких методом «рот в нос»- альтернатива дыхания «рот в рот» при повреждении рта или невозможности его открыть. При использовании этого метода во время вдоха необходимо закрывать рот пациента, а во время выдоха его открывать. После вдоха, удерживая голову пациента запрокинутой назад и с подтянутым кверху подбородком, необходимо проследить, как опускается грудная клетка на выдохе. Затем аналогичным образом повторить, сделав второй искусственный вдох пациенту, при этом сохранив одинаковое соотношение продолжительности вдоха и выдоха.
При некоторых заболеваниях, нарушающих проходимость верхних дыхательных путей, на передней поверхности шеи делают специальное отверстие – трахеостому, через которую человек может дышать. Иногда стому сразу заметить трудно, но при запрокидывании головы и проверке дыхания она видна.
В этом случае ИВЛ проводят через стому, а не через рот или нос. Последовательность действий такая же, как при методе «рот в рот»:
· смотреть, слушать и чувствовать дыхание, расположив свое ухо над стомой;
· делать вдыхания в стому в том же темпе, как при ИВЛ методом «рот в рот».
9. Продолжайте проведение компрессии грудной клетки и искусственного дыхания в соотношении 30:2, не прерывая СЛР до:
· появления пульса на сонных артериях или самостоятельного дыхания у пациента.
Примечание: по ходу реанимации через каждые 2 минуты (через каждые 5 циклов) проверяют признаки эффективности реанимационных мероприятий (сужение зрачка, с появлением реакции его на свет, порозовение кожи, появление пульсации на сонной артерии, восстановление самостоятельного дыхания).
· прибытия бригады «Скорой помощи» - если Вы вызвали «скорую» продолжайте мероприятия до ее прибытия сколько бы времени не прошло. Пока Вы проводите реанимационные мероприятии шансы на оживление очень высокие. Если Вы их прекратите, то через 5 минут шансов на оживление уже не будет!!!
· если Вы не смогли вызвать «скорую помощь» (нет связи, невозможность ее прибытия), то продолжайте мероприятия не менее 30 минут.
Окончание процедуры:
1. поддерживать дыхательные пути пострадавшего открытыми при наличии пульса и самостоятельного дыхания до приезда «скорой помощи»;
2. наблюдать за дыханием и пульсом.
Признаки успешности реанимационных мероприятий:
1. появление пульсации на сонных и лучевых артериях;
2. восстановление самостоятельного дыхания;
3. сужение зрачков;
4. восстановление АД;
5. уменьшение бледности, цианоза.
Осложнения при реанимации:
1. переломы ребер, грудины;
2. повреждения легких, сердца, печени, селезенки, желудка.
Смерть человека наступает при смерти мозга или биологической смерти человека (необратимой гибели человека).
Реанимационные мероприятия прекращаются только по признании этих мер абсолютно бесперспективными или при констатации биологической смерти мозга, а именно:
а) при констатации смерти человека на основании смерти головного мозга, в том числе на фоне неэффективного применения полного комплекса мероприятий, направленных на поддержание жизни;
б) при неэффективности реанимационных мероприятий, направленных на восстановление жизненно важных функций в течение 30 минут.
Реанимационные мероприятия не проводятся:
а) при наличии признаков биологической смерти;
б) при наступлении состояния клинической смерти на фоне прогрессирования достоверно установленных неизлечимых заболеваний или неизлечимых последствий острой травмы, несовместимой с жизнью.
