Инициация антигипертензивного лечения: ЕОАГ-ЕОК 2007
| Другие ФР, ОП или болезни | N САД 120-129 или ДАД 80-84 | Высокое N САД 130-139 или ДАД 85-89 | Степень 1 АГ САД 140-159 или ДАД 90-99 | Степень 2 АГ САД 160-179 или ДАД 100-109 | Степень 3 АГ САД ± 180 или ДАД ± 110 |
| Нет др. ФР | Без АД вмешательств | Без АД вмешательств | МОЖ несколько мес., ЛТ, если нет АД контроля | МОЖ несколько мес., ЛТ, если нет АД контроля | МОЖ + немедленная ЛТ |
| 1-2 ФР | МОЖ | МОЖ | МОЖ несколько нед. ЛТ, если нет контроля | МОЖ несколько нед. ЛТ, если нет контроля | МОЖ + немедленная ЛТ |
| ± 3 ФР, МС или ОП | МОЖ | МОЖ + ЛТ | МОЖ + ЛТ | МОЖ + ЛТ | МОЖ + немедленная ЛТ |
| Сахарный диабет | МОЖ | МОЖ + ЛТ | МОЖ + ЛТ | МОЖ + ЛТ | МОЖ + немедленная ЛТ |
| Установленное СС или почечное заболевание | МОЖ + немедленная ЛТ | МОЖ + немедленная ЛТ | МОЖ + немедленная ЛТ | МОЖ + немедленная ЛТ | МОЖ + немедленная ЛТ |
| ФР – фактор риска; МС – метаболический синдром; ОП – субклиническое органное поражение; СС – сердечно-сосудистое заболевание; МОЖ – модификация образа жизни; ЛТ – лекарственная терапия |
Гипотензивные препараты первой линии:
· ингибиторы АПФ;
· диуретики;
· β-блокаторы;
· антагонисты кальция;
· антагонисты рецепторов ангиотензина II.
Основные принципы лекарственной терапии АГ:
· применение низких доз на стартовом этапе лечения;
· полная замена препарата на другой класс при неэффективности или его непереносимости;
· использование препаратов длительного действия;
· использование комбинации гипотензивных препаратов.
Рациональные комбинации гипотензивных препаратов:
· ингибиторы АПФ + диуретики;
· АРА + диуретики;
· β-блокаторы + антагонисты Са (дигидроперидины);
· диуретики + β-блокаторы;
· ингибиторы АПФ + антагонисты Са;
· АРА + антагонисты Са;
· аII + β-блокаторы.
Возможные комбинации:
· β-блокаторы + ингибиторы АПФ;
· антагонисты Са + диуретики.
Не рекомендуемые комбинации:
· β-блокаторы + верапамил;
· β-блокаторы + дилтиазем;
· антагонисты Са + а-блокаторы.
Задачей гипотензивной терапии должно быть достижение целевых уровней АД:
· при неосложненной АГ – < 140/90 мм рт.ст.
· при сочетании АГ с сахарным диабетом и установленными сердечно-сосудистыми заболеваниями или заболеваниями почек – < 130/80 мм рт.ст.
· для больных с ИБС < 130/80 мм рт.ст.
АГ требует постоянного лечения индивидуально подобранными дозами лекарственных средств или их комбинацией.
Если АД удается контролировать в течение года, можно ставить вопрос об уменьшении дозы и кратности приемов гипотензивных средств или их комбинаций.
Препараты центрального действия (клофелин, допегит, раувольфии) вызывают большое количество побочных эффектов, ухудшают качество жизни пациентов, обладают коротким гипотензивным действием, задерживают жидкость в организме. Все это делает их малопригодными для длительного лечения больных АГ. Клофелин остается гипотензивным препаратом только для купирования гипертонических кризов. Допегит – средством выбора для лечения беременных женщин.
СПИСОК ЛИТЕРАТУРЫ
1. Диагностика и лечение артериальной гипертензии. (Клинические рекомендации). – Мн., 2006. – 53 с.
2. Клиническая кардиология. Руководство для врачей / Под ред.проф. В.В.Горбачева. – Мн.: Книжный Дом. – 2007. – 863 с.
3. Элькис И.С. и соавт. Неотложная помощь при неосложненном гипертоническом кризе на догоспитальном этапе // Тер.архив. – 2006, № 1. – С. 20-23.
3.2.1.7.
ТЕМА: Тромбоэмболия легочной артерии(Остапенко Е.Н.)
План лекции:
1. Эпидемиология.
2. Факторы риска ТЭЛА.
3. Классификация.
4. Клиника ТЭЛА.
5. ЭКГ и R-логические признаки ТЭЛА.
6. Лечение.
1.ТЭЛА – острая окклюзия тромбом или эмболом ствола одной или нескольких ветвей легочной артерии.
ТЭЛА – одна из ведущих причин смерти в Европейских странах и США. Так, частота выявления ТЭЛА во Франции составляет 100000 новых случаев в год, а в Великобритании 65000 случаев в год только среди госпитализированных пациентов. При аутопсиях ТЭЛА обнаруживается у 12-15 % пациентов.
В структуре летальности от сердечно-сосудистых заболеваний она занимает 3-е место после инфаркта миокарда и инсульта.
Необходимость раннего распознавания и начала лечения ТЭЛА определяется не только значительной ее распространенностью, но и возможностью существенно снижать летальность при своевременном начале терапевтических мероприятий. Так, смертность при нелеченной ТЭЛА превышает 30 %, в то время как адекватная антикоагулянтная и тромболитическая терапия позволяют снизить ее до 2-8 %.
2. Факторы риска ТЭЛА подразделяют на первичные (наследственные) и вторичные (приобретенные).
О врожденной предрасположенности к тромбоэмболическим эпизодам свидетельствуют:
- развитие необъяснимого тромбоза и/или тромбоэмболии в возрасте до 40 лет;
- указание на тромботические или тромбоэмболические эпизоды у родственников;
- рецидивирование тромбоза глубоких вен или ТЭЛА при отсутствии вторичных факторов риска.
К вторичным (приобретенным) факторам риска ТЭЛА относят:
- возраст больного старше 40 лет;
- тромбоэмболические эпизоды в анамнезе;
- тромбоз глубоких вен и варикозную болезнь;
- перелом проксимального отдела бедра;
- злокачественные новообразования, химиотерапию;
- беременность, послеродовый период;
- ОНМК с геми- и параплегией;
- длительную иммобилизацию;
- хроническую сердечную недостаточность;
- мерцательную аритмию;
- ХОБЛ;
- эритремию;
- сепсис;
- прием эстрогенов и оральных контрацептивов;
- длительное пребывание в сидячем положении (более 5 часов).
Среди названных вторичных факторов риска ТЭЛА ведущими признаются злокачественные новообразования, хроническая венозная недостаточность, переломы трубчатых костей с длительной иммобилизацией, мерцательная аритмия и ОНМК с геми- и параплегиями. Вероятность ТЭЛА особенно велика в первые 2 недели с момента развития инсульта. Риск ТЭЛА значительно увеличивается с возрастом больного.
Наиболее эмболоопасной локализацией венозного тромбоза является бассейн нижней полой вены, с которым связано 90 % всех ТЭЛА.
На сегодняшний день ТЭЛА и тромбоз глубоких вен принято рассматривать как проявления одного заболевания.
Классификация ТЭЛА
(Европейское кардиологическое общество)
· По объему поражения
- массивная;
- немассивная;
- субмассивная.
· По течению
- острая;
- подострая;
- хроническая рецидивирующая.
4. Частота симптомов ТЭЛА
(по данным регистра ICOPER, 2454 пациента с ТЭЛА)
| Симптом | Частота % |
| Одышка | |
| Тахипноэ > 20/мин | |
| Тахикардия > 100/мин | |
| Боль за грудиной | |
| Кашель | |
| Обморок | |
| Кровохарканье |
Физикальные признаки ТЭЛА (в %)
| Клинические признаки | Массивная ТЭЛА | Немассивная ТЭЛА |
| - Шум трения плевры | ||
| - Акцент II тона на легочной артерии | ||
| - Систолический ритм галопа | ||
| - Влажная кожа | ||
| - Флебит | ||
| - Лихорадка > 370 | - |
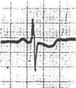
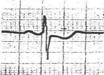
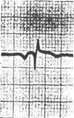
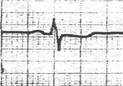
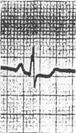
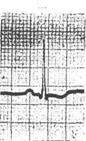
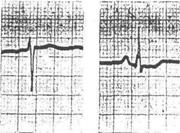
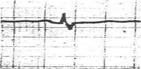
5. ЭКГ признаки ТЭЛА
· QIII SI RIII
· ↑ ST II, III, AVF, V 1-2-3, V 3R-6R
· ↓STI, AVL
· T отр. V1-2-3
· Комплекс QRS типа rSr1 или rSR1 в V1-2-3
· P-pulmonale II, III, AVF, V 1-2-3, V 3R-6R
Остро возникшая блокада правой ножки пучка Гиса
I II III VR VL VF

VI V2 V3 V4 V5 V6