Наджелудочковая пароксизмальная тахикардия (НПТ)
Что это такое?
Вообще пароксизмальная тахикардия — внезапно начинающийся и так же внезапно заканчивающийся приступ регулярных сердечных сокращений с частотой 140-250 в минуту. Когда возникает пароксизмальная тахикардия, сердце внезапно начинает биться с бешеной частотой, как будто вы убегали от трех разъяренных бегемотов (это условно). И так же резко приступ обрывается, причем пациент четко ощущает начало и окончание пароксизма. При этом ЧСС во время приступа имеет постоянное значение и не изменяется от физической нагрузки, фаз дыхания или после введения атропина.

Формирование наджелудочковой пароксизмальной тахикардии.
Какие бывают?
По источнику возникновения патологической импульсации пароксизмальные тахикардии делятся на предсердные, из предсердно-желудочкового узла и желудочковые. Поскольку две первые тахикардии отличаются лишь формой и расположением зубца P на ЭКГ, их объединяют в одну группу и называют наджелудочковыми, или суправентрикулярными (сУпра - сверху, вентрИкулюс - желудочек). Это возможно, потому что разные виды наджелудочковых тахикардий лечатся одинаково. Таким образом, все пароксизмальные тахикардии делятся на желудочковые и наджелудочковые.
Насколько опасно?
Наджелудочковая пароксизмальная тахикардия встречается примерно у 1-3 человека из 1 000, преимущественно у детей и молодежи. В период между приступами сердце работает нормально. Данная аритмия нередко обусловлена некоторыми врожденными особенностями строения сердца (например, наличием дополнительных проводящих путей, создающих условия для механизма “повторного входа волны возбуждения” — re-entry).
Для справки. Желудочковые пароксизмальные тахикардии встречаются, к счастью, реже, но протекают крайне тяжело, с резким падением АД и нередко заканчиваются смертью больного без экстренной помощи. Желудочковая ПТ свидетельствует о тяжелом поражении сердца и у здоровых не встречается.

Желудочковая тахикардия.
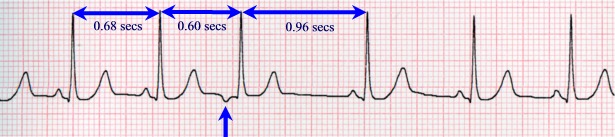
На ЭКГ расширенные комплексы QRS. Пример ЭКГ.
Признаки на ЭКГ:
- Внезапное начало и внезапное окончание пароксизма.
- ЧСС от 140 ударов в минуту.
- Правильный (регулярный) ритм.
- Обычно комплексы QRS нормальные.
- Зубцы P могут иметь разный вид. При предсердной ПТ они находятся перед комплексами QRS, но снижены или деформированы. При ПТ из AV-узла зубцы P находятся после комплексов QRS или наслаиваются на них.

Пример пароксизмальной наджелудочковой тахикардии на ЭКГ.
Кликните по рисунку для увеличения.
Как лечится?
Любопытно, что наджелудочковая пароксизмальная тахикардия — одна из немногих аритмий, при которой пациент может помочь себе самостоятельно, используя так называемые вагусные пробы. Вагусные пробы — это действия, направленные на рефлекторное раздражение блуждающего нерва (nervus vagus - нЭрвус вАгус), который является 10-й парой черепно-мозговых нервов (всего их 12) и иннервирует, грубо говоря, внутренние органы верхней половины тела.
При наджелудочковой пароксизмальной тахикардии используются следующие вагусные пробы:
- проба Вальсальвы: резкое натуживание после глубокого вдоха,
- погружение лица в ледяную воду,
- искусственное вызывание рвоты путем надавливания 2 пальцами на корень языка.
Массаж каротидного синуса и надавливание на глазные яблоки сейчас не рекомендуются.
Именно из-за возможности купировать (снять) пароксизм НПТ самим пациентом число вызовов скорой помощи не так уж велико по сравнению с распространенностью этой аритмии (0.1-0.3%). Вызывают те, у кого снять приступ самостоятельно не получилось.
На этапе скорой помощи обычно вводится верапамил. При неэффективности потом добавляют новокаинамид или кордарон.
Общие закономерности
Особенности лечения и диагностики аритмий:
- впервые возникшую аритмию дома не купируют, а в целях безопасности отвозят в больницу. Невозможно предугадать реакцию конкретного больного на конкретный антиаритмический препарат, поэтому в случае развития осложнений больше шансов выжить в стационаре.
- если аритмия уже возникала ранее и была успешно купирована, пациент должен помнить название препарата, который ему помог. Если же он не помнит, и нет его медицинской документации (например, выписки из больницы), безопаснее отвезти его в стационар снова. Вывод: название препарата нужно выучить. Не можете выучить — напишите на несколько бумажек, которые держите дома на видной месте и носите с собой.
- крайне желательно иметь под рукой несколько последних ЭКГ, снятые как во время нарушения ритма, так и в нормальном состоянии. Врачу будет легче сориентироваться. Это в интересах пациента, ведь причиной любой аритмии может быть патологический процесс в сердце (напр., инфаркт миокарда).
- все антиаритмические препараты способны сами изредка вызывать разные виды аритмий, поэтому любое медикаментозное восстановление ритма — это “фармакологический эксперимент”, который периодически заканчивается плохо. Это печально, но как кому повезет. В некоторых случаях больного удается спасти.
- в условиях дефицита времени аритмии следует дифференцировать ровно настолько, насколько отличается лечение при них.
- насколько мне известно, в США пароксизмы мерцательной аритмии в домашних условиях не купируют, а доставляют пациента в стационар (на скорой там в основном парамедики). Поскольку медпомощь дорогая, после нескольких таких приступов пациента просто переводят на постоянную форму мерцательной аритмии. У нас же к таким пациентам ездят годами, иногда по 2 раза в день, купируя пароксизм дома.
Вместо заключения
Приведенная здесь информация — только самая общая характеристика 2 видов аритмий. В реальности все сложнее. Например, обычную наджелудочковую пароксизмальную тахикардию нужно отличать от такой же при синдроме WPW (Вольффа-Паркинсона-Уайта), поскольку отличается лечение. ЭКГ с наджелудочковой ПТ и полной блокадой ножки пучка Гиса очень напоминает желудочковую ПТ.
Для скорой помощи есть небольшое, но толковое руководство для врачей В. В. Руксина “Неотложная кардиологическая помощь в амбулаторной практике”. Книга не для студентов, и для полного понимания текста необходимо иметь базовые знания по кардиологии.
Экстрасистолы (ударение на и) — это преждевременные (внеочередные) возбуждения и сокращения всего сердца или его отдельных участков, импульс для которых обычно исходит из различных участков проводящей системы сердца.
По месту возникновения экстрасистолы бывают 3 видов:
- предсердные: измененный зубец P, нормальный желудочковый комплекс QRS;
- атривентрикулярные (из AV-соединения): комплекс QRS не изменен, зубец P отсутствует или изменен и регистрируется после комплекса QRS;
- желудочковые: комплекс QRS расширен и изменен, зубец P обычно не виден.
Предсердная экстрасистола.
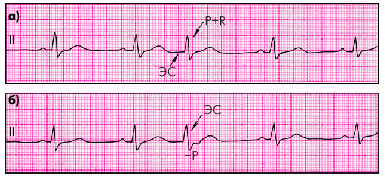
Варианты экстрасистол из AV-узла.
а) зубец P слился с комплексом QRS,
б) измененный зубец P виден после комплекса QRS.
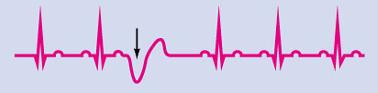
Желудочковая экстрасистола.
Что следует из вышеуказанного определения?
1) На ЭКГ мы видим только электрическое возбуждение, а было ли соответствующее сокращение миокарда - определяется другими методами (аускультация, исследование пульса и т. д.). Правда, почти всегда возбуждению соответствует сокращение миокарда.
2) О преждевременных возбуждениях и сокращениях уместно говорить при правильном (ритмичном) сердечном ритме, когда мы можем предположить, в какие интервалы времени должны возникнуть следующие возбуждения. Например, при мерцательной аритмии мышечные волокна предсердий возбуждаются и сокращаются хаотически, поэтому разговор о предсердных экстрасистолах в этом контексте выглядит нелепо. В то же время при неосложненной мерцательной аритмии желудочковый комплекс QRS не изменяется, поэтому при наличии единичных расширенных и измененных комплексов QRS можно говорить о желудочковой экстрасистолии.
Экстрасистолы бывают как у больных, так и у здоровых людей. При обычной записи ЭКГ они регистрируются у 5% людей, а при длительном (суточном, или холтеровском) мониторировании выявляются у 35-50% людей (данные из пособия Орлова “Руководство по электрокардиографии”). Экстрасистолию могут вызывать стрессы, перетомление, экстремальные температуры, изменение положения тела, кофе, чай, курение, инфекции и т. д.
На инфекциях остановлюсь особо. На 6-м курсе зимой меня стало беспокоить ощущение перебоев в сердце, похожее на экстрасистолию. Перебои были только в покое и через 1-2 недели прошли самостоятельно. На обычной ЭКГ ничего страшного не оказалось (экстрасистолы на пленку не попали), но поначалу мне было страшно (”вдруг умру?”). Обдумывая впоследствии причину своих перебоев, я пришел к выводу, что, скорее всего, они были единственным симптомом вирусного миокардита после перенесенной незадолго до этого ОРВИ.
Для справки:
Вирусный миокардит могут вызывать вирусы Коксаки А и В, ЕСНО-вирусы, гриппа А и В, цитомегаловирус, вирусы полиомиелита, Эпштейна—Барр. Миокардит развивается либо во время, либо после инфекционного заболевания в сроки от нескольких дней до 4 недель. Чаще всего вирусный миокардит проходит самостоятельно и лишь в редких случаях, как считается, может привести к дилатационной кардиомиопатии (dilatatio - лат. расширение; сердце расширяется, а его мышечная стенка утончается и становится как тряпочка).

Слева - сердце в норме, справа - дилатационная кардиомиопатия
(полости сердца расширены, стенка сердца истончена).
