Гидраденит (этиология, патогенез, клиника, лечение).
Гидраденитом называют гнойное воспаление потовых желёз.Гнойный процесс может изолированно поражать железы - придатки кожи, в частности потовые железы.
Этиопатогенез
Гидраденит, как фурункул и карбункул, обычно бывает вызван золотистым стафилококком. Инфекция проникает через протоки желёз или небольшие повреждёния кожи (ссадины, расчёсы).
Клиническая картина
Гидраденит чаще локализуется в подмышечной впадине, реже - в паховой области. Предрасполагающие к его развитию факторы - повышенная потливость и несоблюдение норм личной гигиены. В глубине подкожной клетчатки появляется плотный болезненный узелок. Сначала он покрыт неизменённой кожей, а затем его поверхность становится багрово-красной, неровной. При расплавлении инфильтрата появляется флюктуация; через образующееся небольшое отверстие выделяется сливкообразный гной.
Процесс развивается довольно длительно - 10-15 дней. Часто гидраденит имеет подострое течение, растягивающееся от нескольких недель до 1-2 мес. Нередко происходят рецидивы болезни.
Лечение
В начальных стадиях применяют сухое тепло, УВЧ, соллюкс, рентгенотерапию.
При наступлении гнойного расплавления необходима операция: вскрытие гнойника небольшим разрезом и дренирование (обычно полоской перчаточной резины). В последующем раз в 1-2 дня больных перевязывают; используют физиотерапию (УВЧ).
При лечении гидраденита необходимо принять меры для предотвращения инфицирования близлежащих от гнойника потовых желёз: тщательно обрабатывают кожу антисептиками с элементами дубления (96о этиловым спиртом, 2% борным спиртом, бриллиантовым зелёным и др.).
В подавляющем большинстве случаев общее лечение не показано. При подостром и рецидивирующем течении возможно применение антибиотиков и средств иммунокоррекции.
12. Мастит (этиология, патогенез, клиника, лечение, профилактика).
Мастит - воспаление паренхимы и интерстициальной ткани молочной железы.
Этиопатогенез
1. Подавляющее большинство всех маститов (80-85%) развивается в послеродовом периоде у кормящих - лактационный мастит.Чаще возникает у первородящих, особенно в возрасте старше 30 лет.
2. Нелактационный маститв последнее время стали выявлять чаще (10-15%).
3. Редко мастит возникает на фоне беременности - мастит беременных(0,5-1,0%).
По течению все маститы разделяют на:
1. острые и
2. хронические.
С учётом характера воспаления острые маститыделят на следующие формы:
• серозный;
• инфильтративный;
• абсцедирующий;
• флегмонозный;
• гангренозный.
Хронические маститы бывают гнойными и негнойными.
Наиболее часто возбудителями мастита становится стафилококк. Большое значение имеет нозокомиальная инфекция, при этом мастит может развиваться непосредственно в родильном доме в течение ближайших дней после родов или сразу после выписки из стационара.
Входными воротами чаще всего бывают трещины сосков. Возможно и интраканаликулярное инфицирование при кормлении младенца и сцеживании молока.
Факторы, предрасполагающие к развитию мастита:
• трещины соска;
• недостаточное соблюдение правил гигиены;
• застой молока;
• ослабление иммунологической реактивности организма матери в первые недели после родов (особенно при патологических, осложнён- ных родах, сопровождающихся кровопотерей).
Особенность развития воспалительного процесса в молочной железе - слабо выраженная способность к его отграничению, что иногда приводит к прогрессированию заболевания, несмотря на предпринимаемые лечебные мероприятия.
Наиболее часто процесс начинается с застоя молока (лактостаза), переходящего в серозное воспаление железы, при неблагоприятном течении развиваются инфильтративные, а затем и деструктивные формы мастита.
Клиническая картина
Наиболее часто мастит развивается через 1-2 нед после родов, хотя возможно его развитие и в более поздние сроки.
Лактостаз- ещё не стадия мастита. Происходят увеличение и напряжение молочной железы, появляется чувство тяжести в ней. При этом никаких изменений воспалительного характера и явлений интоксикации нет. Сцеживание приносит значительное облегчение, а регулярное его осуществление позволяет полностью нормализовать ситуацию.
l. Серозный маститхарактеризуется тем, что на фоне лактостаза появляются распирающие боли в молочной железе, незначительная гиперемия и местный жар, распространяющиеся на всю железу. Железа уплотняется, становится болезненной при пальпации, но каких-либо очаговых изменений в ней нет. Сцеживание молока резко болезненно и не приносит облегчения. Появляются симптомы общей интоксикации: лихорадка до 38-39 ?С, озноб, слабость.
ll.Переход серозного мастита в инфильтративный,а затем и в абсцедирующий,особенно при неправильном лечении, происходит быстро (в течение 3-4 дней) и характеризуется усилением общих и местных проявлений: температура тела держится постоянно на высоких цифрах или принимает гектический характер, нарастают все признаки интоксикации. Гиперемия кожи поражённой железы усиливается, в ней отчётливо пальпируется резко болезненный инфильтрат, а затем при его расплавлении в одном из участков появляется флюктуация.
В зависимости от локализации абсцессы в молочной железе могут быть
1. субареолярными и
2. интрамаммарными,
3. ретромаммарный
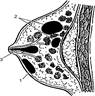
Различные виды локализации гнойников при абсцедирующем мастите: 1 - субареолярный; 2 - интрамаммарный; 3 - ретромаммарный; 4 -галактоофорит
lll. При флегмонозном маститемолочная железа резко увеличивается, кожа её становится отёчной, блестящей, гиперемированной, с синюшным оттенком. Возникает регионарный лимфаденит. Ухудшается общее состояние: температура тела достигает 40-41 ?С, наблюдают потрясающий озноб, бледность, потливость, тошноту, рвоту.
lV. Крайне тяжёлое состояние развивается при гангренозном мастите.Эта форма обычно развивается при позднем обращении за медицинской помощью или неадекватном лечении. Держится постоянная лихорадка до 40С и выше, пульс 110-120 в мин, слабого наполнения. Язык и губы сухие, кожные покровы бледные. Прогрессируют слабость, недомогание, головная боль, отсутствие аппетита и плохой сон. Молочная железа увеличена, отёчна, болезненная, пастозна. Кожа железы бледно-зелёного или сине-багрового цвета, местами покрыта пузырями, а иногда видны и зоны некроза. Сосок втянут, молоко отсутствует (причём часто его нет и в здоровой молочной железе). Регионарные лимфатические узлы увеличены и болезненны.
Лечение
В зависимости от фазы развития мастита лечение может быть консервативным и оперативным.
Лечение серозной и инфильтративной форм мастита
При серозном и инфильтративном мастите лечение должно быть консервативным, оно включает следующие мероприятия.
• Возвышенное положение молочной железы. Достигают с помощью повязок или бюстгальтера, поддерживающего, но не сдавливающего железу.
• Сцеживание молока (при продолжении кормления грудью).
• Физиотерапевтические процедуры (УФО железы, УВЧ).
• Общая антибактериальная терапия (полусинтетические пенициллины, цефалоспорины).
• Ретромаммарная новокаиновая блокада (введение 150-200 мл 0,25% раствора прокаина с антибиотиками и химотрипсином в ретромаммарную клетчатку.
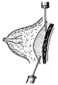 Ретромаммарная новокаиновая блокада
Ретромаммарная новокаиновая блокада
Лечение абсцедирующей, флегмонозной и гангренозной форм мастита
При всех деструктивных формах показано хирургическое лечение.
1)При абсцедирующем маститеразрез длиной 5-6 см проводят в месте флюктуации или наибольшей болезненности в радиальном направлении, не доходя до ареолы по крайней мере на 1 см (в противном случае возможны галакторея, некрозы соска)
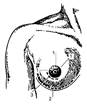
Основные направления разрезов при вскрытии молочной железы при мастите: 1 - радиальные разрезы; 2 - разрез по Барденгейеру; 3 - параареолярный разрез
Рассекают кожу, подкожную клетчатку и вскрывают полость гнойника. Введённым в полость гнойника пальцем следует разделить все имеющиеся тяжи и перемычки. При затруднении опорожнения гнойника из одного разреза надо сделать второй радиальный разрез - контрапертуру. После освобождения от гноя в полость следует ввести резиновый или хлорвиниловый дренаж, тампоны. В послеоперационном периоде проводят местное и общее лечение в соответствии с принципами лечения гнойной раны.
2) При ретромаммарной локализации гнойника выполняют разрез под молочной железой по Барденгейеру, а при субареолярной - параареолярный разрез
Склонность к рецидивам и прогрессированию гнойного процесса в молочной железе диктует необходимость тщательного выполнения операции, обязательного вскрытия всех гнойников и инфильтратов в железе, полной некрэктомии и проведения рационального дренирования.
3)При флегмонозном маститеразрезы выполняют по тем же правилам, но дополнительно необходимо выполнить широкую некрэктомию.
4)Гангренамолочной железы развивается достаточно редко; показана широкая некрэктомия, а иногда и ампутация железы, так как только эти вмешательства позволяют спасти жизнь пациентки.
Из общих методов лечения применяют антибиотикотерапию, дезинтоксикационную терапию (включая переливание плазмы и крови), а в особо тяжёлых случаях - методы экстракорпоральной детоксикации и иммунокоррекции.
Профилактика
• Подготовка соска к кормлению во время беременности (уменьшает вероятность появления трещин).
• Гигиена молочной железы (мытьё железы с мылом перед кормлением, обработка трещин соска антисептиками).
• Рациональный режим кормления (регулярное кормление, сцеживание после кормления), что позволяет не допустить развития лактостаза.
• Уменьшение травматичности родов (полноценное обезболивание, возмещение кровопотери и пр.), повышение сопротивляемости организма в послеродовом периоде (полноценное питание, витаминотерапия, прогулки, режим дня). Профилактика госпитальной инфекции, санация очагов эндогенной инфекции.
