Д.м.н. профессор Волчегорский И.А.
________________________
«____»_______________2012
Ситуационная задача по внутренним болезням № 70
Мужчина А., 47 лет, предъявляет жалобы на давящие интенсивные боли по передней поверхности грудной клетки в течение часа, повышение температуры тела до 37,6С, недомогание, снижение массы тела на 10 кг за 2 месяца, ощущение ползания «мурашек» и похолодания в конечностях, боли в мышцах нижних конечностей, отвисание правой стопы при ходьбе.
Болен около 3 месяцев. Самостоятельно принимал нестероидные противовоспалительные препараты без значимого эффекта. В анамнезе: 5 лет назад была прободная язва желудка, оперирован, проводилось переливание крови (эритроцитарной массы) без осложнений. Повышения артериального давления ранее не находили. ЭКГ регистрировали 1 год назад, патологии не находили. Работает осмотрщиком вагонов.
Состояние средней степени тяжести, обусловленное болевым синдромом. Кожные покровы влажные. На коже туловища и обеих голеней имеется значительное усиление подкожного сосудистого рисунка по типу livedo reticularis. Периферические лимфоузлы не увеличены. В легких – дыхание везикулярное, хрипов нет. Тоны сердца ясные, ритм правильный. ЧСС – 80 уд. в минуту, АД – 140/100 мм.рт.ст. Живот мягкий, умеренно болезненный в околопупочной области, печень - по краю реберной дуги. Стул – оформленный, мочеиспускание свободное, безболезненное. Небольшая отечность нижних конечностей. При подъеме правой ноги (сгибание в тазобедренном и коленном суставах) правая стопа отвисает. Чувствительность кожных покровов сохранена, симметричная.
 Обследование.
Обследование.
Общий анализ крови – эритроциты – 3,1·1012/л, гемоглобин – 102 г/л, цветной показатель – 0,99, лейкоциты-12,3·109/л, эозинофилы – 4%, п/я нейтрофилы – 9%, с/я нейтрофилы– 65%, лимфоциты – 14%, моноциты – 8%, тромбоциты – 480·109/л, СОЭ – 50 мм/ч.
Общий анализ мочи – мутная, цвет – желтый с красноватым оттенком, плотность 1,009, белок - 0,85 г/л, эритроциты – 10-15 в поле зрения, лейкоциты – 4 в поле зрения, глюкоза - отрицательная.
Биохимические показатели крови – фибриноген – 6,7 г/л, креатинин – 115 мкмоль/л, глюкоза – 3,2 ммоль/л, общий билирубин – 15,3 мкмоль/л.
Антинуклеарный (АНФ), ревматоидный фактор и антитела к фосфолипидам – отрицательные результаты. Положительный анализ крови на НВsАg. Обнаружены антинейтрофильные цитоплазматические АТ.
Биопсия кожного лоскута – лимфогистиоцитарная инфильтрация артерий, некроз сосудистой стенки.
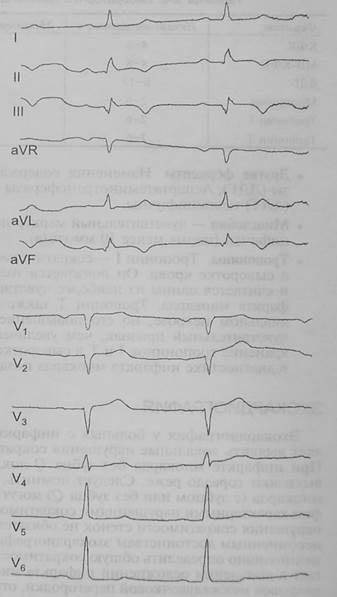
ЭКГ – см. рисунок.
Вопросы к задаче № 70
1. Выделить основной клинический синдром
2. Дифференциальный диагноз по основному синдрому (укажите 3-5 заболеваний с обоснованием каждого)
3. Предварительный диагноз
4. Какие дополнительные исследования необходимо провести для уточнения диагноза, и какие возможны изменения, характерные для данного заболевания?
5. Выставить окончательный диагноз с учетом классификации
6. Лечение. Тактика, режим, диета. Медикаментозное лечение с указанием дозы, побочных действий, показаний и противопоказаний.
7. Осложнения
8. Показания к хирургическому лечению и другие методы лечения высоких технологий
9. Прогноз и трудовая экспертиза
10. Профилактика: первичная, вторичная.
Эталон ответа к задаче № 70
1. Основной синдром – status anginosus
2. Дифференциальный диагноз:
а) ТЭЛА. ЗА предъявляет жалобы на давящие интенсивные боли по передней поверхности грудной клетки в течение часа, Внезапное появление выраженной одышки в покое, ЧДД 20-30 уд. в мин,
против: непродуктивный кашель, в 1/3 кровохарканье. При физикальном исследовании - цианоз, бледность кожных покровов, в легких- ослабленное дыхание, мелкопузырчатые влажные хрипы, или крепитация. Тахикардия более 100 в мин, акцент II тона на легочной артерии, снижение АД. Признаки остро возникшей перегрузки правых отделов сердца - набухшие шейные вены. При осмотре нижних конечностей - выявление признаков тромбоза глубоких вен. Односторонний отек голени, стопы, бедра в вертикальном и горизонтальном положении, локальная болезненность при пальпации по ходу вен. По ЭКГ – признаки остро возникшей перегрузки правого желудочка и правого предсердия. легкого, При ультразвуковом исследовании глубоких вен голеней - наличие тромбоза.
б) ОИМ.
ЗАпредъявляет жалобы на давящие интенсивные боли по передней поверхности грудной клетки в течение часа. недомогание.ЭКГ патологический QS в 3 V1,V2,V3 переднеперегородочное повреждение.
ПРОтИВБолен около 3 месяцев. Самостоятельно принимал нестероидные противовоспалительные препараты без значимого эффекта. Для болевого синдрома при инфаркте миокарда – характерен выраженный болевой синдром давящего характера за грудиной, острая боль, высокоинтенсивная, с иррадиацией в левую половину туловища, возникающий после физической нагрузки, длительностью от 15 минут до нескольких часов и суток, не купируется приемом нитроглицерина, небольшая одышка. Часто сочетается с вегетативными проявлениями - холодный липкий пот, страх смерти ит.д. при физикальном исследовании - небольшая тахикардия, ослабленный 1 тон на верхушке, возможно появление патологического III тона сердца (прогрессирующее падение сократительной способности левого желудочка и его объемная перегрузка). Снижение АД. Подтверждается диагноз лабораторным данным – положительные маркеры некроза миокарда и ЭКГ – признаки повреждения миокарда.
3. Узелковый полиартериит. В пользу этого диагноза: похудание, livedo reticularis, мононеврит, инфаркт миокарда диастолическое АД более 90ммрт.ст., наличие вируса гепатита В.
4. УЗДГ сосудов шеи, верхних конечностей. Артериография. Осмотр глазного дна. Клиренс креатинина.
5. Узелковый полиартериит, смешанная форма: поражение кожи (сетчатое ливедо), почек (артериальная гипертензия, протеинурия, эритроцитурия), сердца (инфаркт миокарда), периферической нервной системы (асимметричный двигательный мононеврит), миалгия. Активная фаза. Носительство НВs –антигена.
6. Лечение. Основное лечение: глюкокортикоиды, цитостатики, плазмаферез. Глюкокортикостероиды – преднизолон 1 мг/кг/сут, 3-4 недели, затем переход на поддерживающую дозу 0,2 мг/кг/сут (1-3-5 лет). Цитостатики в данном случае не показаны из-за носительства вируса гепатита В. Плазмаферез – показан при быстропрогрессирующем нефрите и тяжелом васкулите, сочетании васкулита с гепатитом В.
7. Осложнения: поражение почек с развитием почечной недостаточности; инфаркт миокарда. При ХПН – трансплантация почек.
8. Прогноз: 5-лентняя выживаемость на фоне комбинированной глюкокортикоидной терапии и цитостатиками – 60-80%, большее число летальных случаев регистрируется в первый год УПА. Причина смерти – катастрофа сердечно-сосудистой системы. Неблагоприятные предикторы заболевания – начало заболевания старше 50 лет, поражение почек, желудочно-кишечного тракта, центральной нервной системы и развитие кардиомиопатии.
9. Профилактики – первичной нет.
