Дифференциальная диагностика нанизма у детей
| Признаки, по которым производится дифференциация | ВАРИАНТЫ НАНИЗМА | ||||
| Церебраль-ный | Первоначальный | Гипофизарный | Тиреогенный | Прочие (группа хромосомных болезней) | |
| Этиология | Поражение коры головного мозга | Внутри-утробное нарушение ЦНС плода | Наследственные, инфекционные, травматические факторы раннего онтогенеза | Врожденная (фетопатия) или ранняя недостаточность щитовидной железы | Синдром Шерешевс- кого-Тернера (45 ХО) |
| Особенности роста тела | Задержка роста с 1-2-x летнего возраста | Масса доношенного ново-рожденного в пределах 500-2000 г, в дальнейшем отставание костного возраста на 2-3 года | Отставание роста выявляется на 4-5м году жизни. Зоны роста открыты до 20-25 лет | Большая масса тела новорожденного вследствие отеков | Масса доношенного плода 2000-2800г. отеки тыльной поверхности кистей и стоп |
Типы ростовых кривых у детей с задержкой роста различного генеза представлены на рисунке.

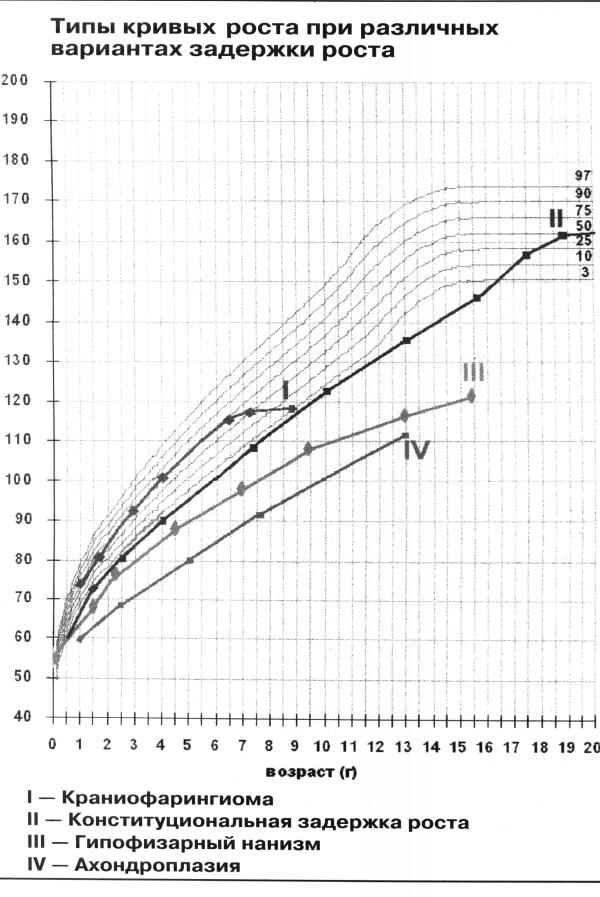
Как следует из представленной таблицы, варианты нанизма у детей крайне разнообразны и в зависимости от причины развития нанизма имеются особенности роста тела. В частности, имеются различные по срокам первых проявлений отставания ребенка в росте.
Оценка пропорциональности скелета важна для исключения различных форм скелетных дисплазий как причины нанизма. В связи с этим у всех детей с задержкой роста необходимо измерять рост сидя, длину размаха рук, окружность головы. Коэффициент соотношения «верхний сегмент: нижний сегмент» увеличен при хондродисплазиях.
Высокорослость патологического характера встречается реже, чем низкорослость. Сталкиваясь с высокорослым ребенком, врачу в первую очередь предстоит отдифференцироватъ норму от наличия заболевания. Дети с признаками акселерации хотя и превосходят своих сверстников в росте, но не производят впечатления гигантов, они отличаются пропорциональным телосложением, их половое созревание происходит в обычные сроки.
Истинный гигантизм может носить конституциональный характер, если дети рождаются от гигантов-родителей. При этом сохраняется пропорциональное телосложение, они отличаются чрезмерным ростом с рождения. Избыточная продукция СТГ гипофиза может привести к ускоренному росту ребенка при каких-либо процессах (гидроцефалия, перенесенный энцефалит), стимулирующих активность гипоталамо - гипофизарной области. В этом случае гигантизм может развиться в любом возрасте, но наиболее часто ускорение роста начинается в дошкольном или школьном возрасте. В отличие от "конституциональных", "гипофизарные" гиганты отличаются нескладностью, слабым развитием мускулатуры.
Высокий рост характерен для синдрома Марфана. В его основе лежит "мезодермальная дистрофия". Больные - высокие, худые, с длинными тонкими конечностями, особенно удлинены дистальные отделы конечностей («паучьи пальцы»), характерны разболтанность суставов, вывих хрусталика, деформация грудной клетки, врожденный порок сердца и т.д.
СЕМИОТИКА ИЗМЕНЕНИЯ МАССЫ ТЕЛА
Масса тела отражает степень развития костной и мышечной систем, внутренних органов, подкожно - жировой клетчатки и зависит как от конституциональных особенностей ребенка, так и от внешнесредовых факторов (питание, физические и психические нагрузки и прочее). Допускается отклонение от средних расчетных величин в пределах ± 10%.
При дефиците массы тела 10% и более у детей первых 1,5 - 2-х лет жизни говорят о гипотрофии.
Гипотрофия чаще всего развивается в связи с врожденными или приобретенными нарушениями различных видов обмена, ферментопатиями, аномалиями развития (муковисцидоз, энтеропатия, целиакия, врожденные пороки сердца и др.). Реже гипотрофии связаны с нарушениями вскармливания и ухода и требуют соответствующего лечения, их относят к группе хронических расстройств питания.
Различают 3 степени гипотрофии:
1 степень - уменьшение жирового слоя на животе, тургор мягких тканей несколько снижен, в весе дефицит 10 -15% от нормы. Цвет кожи обычно не изменен.
2 степень - дефицит массы тела 16 - 30%. Уменьшение подкожно - жирового слоя на туловище, конечностях. Кожа бледная, теряет бархатистость. Тургор мягких тканей снижен. Дети часто болеют, заболевания имеют затяжной характер, так как иммунитет снижен.
Гипотрофия 3 степени (или атрофия) - дефицит веса более 30%. Исчезновение подкожно - жирового слоя не только на туловище, конечностях, но уменьшение его и на лице истончение комочков Биша. Кожа сухая, бледная с сероватым оттенком, легко собирается в складки, которые не расправляются, снижена резко эластичность кожи. Тургор тканей дряблый.
Недостаточное питание может быть обусловлено неадекватным поступлением питательных веществ, нарушением их всасывания. Имеют значение некоторые конституциональные особенности, наличие хронических инфекционных болезней, гельминтозы. Значительное снижение массы тела наблюдается при патологии эндокринных желез (гипертиреоз, хроническая недостаточность надпочечников, сахарный диабет и т.д.), злокачественных новообразованиях, врожденных аномалиях пищеварительной системы (стеноз пищевода, пилоростеноз и др.), генетически обусловленных заболеваниях (болезнь Дауна, муковисцидоз, гликогенозы, фенилкетонурия и т.д.).
В периоды усиленного роста часто наступает более или менее значительное уменьшение количества подкожного жира, наблюдается некоторое похудание, несмотря на то, что дети в общем питаются удовлетворительно и обладают хорошей физической выносливостью. Снижение массы тела в этот период зависит от влияния гормона роста, обладающего катаболическим действием по отношению к жиру, что приводит к уменьшению подкожных запасов его.
Превышение массы тела более 15% от должных величин свидетельствует об избыточности питания ребенка, что на первом году жизни называется паратрофией. Для детей старше года применимы термины "тучность" или ''ожирение".
Ожирение - нарушение питания, при котором масса тела ребенка на 15 % и более превышает нормальные для данного возраста и роста значения (свыше 90-го перцентиля), а содержание жира в организме достигает 30% массы тела. У детей увеличены массо - ростовые индексы, толщина кожных складок, ограничена физическая активность.
Для тучных детей характерны функциональные отклонения со стороны центральной и вегетативной нервной систем, эндокринных желез. У них снижена общая и иммунологическая реактивность. Повышен риск развития хронических болезней, связанный с ожирением и его осложнениями.
На тканевом уровне основой ожирения служат два основных фактора: 1) пролиферация клеток жировой ткани (адипоцитов) и 2) избыточное накопление жира в отдельных жировых клетках. Пролиферация адипоцитов в тканях чаще характерна для ранних форм ожирения, тогда как "перегрузка" адипоцитов жирами (увеличение размеров клеток) более типична для поздних форм.
В младших возрастных группах ожирение встречается одинаково часто как у мальчиков, так и у девочек. Следует отметить, что по некоторым данным отмечено преобладание ожирения мальчиков. Среди детей школьного возраста и подростков становится отчетливым преобладание ожирения у девочек и соотношение случаев ожирения у мольчиков и девочек достигает 2:1.
Обмен веществ в детском возрасте, вследствие роста организма, более интенсивен по сравнению со взрослыми, но в результате незрелости нервной системы и недостаточной продукции ряда гормонов его регуляция несовершенна и чрезвычайно неустойчива. Поэтому в детском возрасте легко возникают нарушения обмена веществ. Особенно легко вызвать сдвиги обменных процессов ребенка в период наиболее интенсивного роста его организма - в периоды "вытягивания", так как именно в эти периоды возникает повышенная потребность организма ребенка в пластических материалах. У детей процессы ассимиляции преобладают над диссимиляционными и создают предпосылки к накоплению избыточно (выше возрастной нормы) поступающих питательных веществ, особенно у детей, у которых имеется наследственная предрасположенность к избыточному накоплению жира. Именно поэтому в периоды "вытягивания" наиболее часто реализуются наследственные дефекты обмена. В периоде полового созревания ожирение начинает бурно прогрессировать, особенно у девочек. Это связано с особенностями влияния женских половых гормонов на обменные процессы, в частности, более быстрому синтезу жира и отложению его в жировых депо.
W.Dietz различает три критических периода, которые связаны с развитием ожирения у детей: 1) период раннего возраста; 2) период, когда ожирение рецидивирует (5-7 лет); 3) подростковый возраст.
S.Maramutsu и соавт. (1991) считают критическим возраст 3 года, когда следует прогнозировать риск ожирения у ребенка из семьи повышенного риска и провести исследования известных маркеров риска. Имеются основания предполагать, что ранние формы ожирения у детей первых 2 лет жизни отличаются от поздних форм, возникающих в возрасте 5-7 лет. Гипотеза независимого роста числа и размеров жировых клеток позволяет установить связь между этими формами. Перекорм ребенка раннего возраста ведет к увеличению числа адипоцитов, но не их размеров. В последующие периоды жизни избыточное число адипоцитов не уменьшается, но создается резерв для жировых депо. Ожирение у ребенка раннего возраста отличается более благоприятными характеристиками, нежели ожирение у более старших детей. Дети раннего возраста не теряют своей активности, контактности. По мере их роста степень ожирения у них снижается, или оно исчезает совсем. Относительный риск перехода ранних форм ожирения в поздние невелик (около 2%).
Ожирение, развившееся в преддошкольном периоде, может оказаться стойким и угрожает переходом в подростковый и зрелый возраст. Ожирение в пубертатном периоде чаще развивается у девушек-подростков и во многом обусловлено перестройкой нейроэндокринной системы, связанной с половым созреванием. В детской практике широко используется клиническая классификация ожирения по Ю.А.Князеву (1982).
