Измерение окружности конечности и суставов.
Окружность конечности должна измеряться на определенном расстоянии от следующих костных выступов: для ноги — от передней верхней ости подвздошной кости, большого вертела бедра, суставной щели, головки малой берцовой кости; для руки — от акромиального отростка, внутреннего надмыщелка плеча. Одновременно измеряют объем здоровой конечности на том же уровне. Все последующие измерения необходимо проводить на том же уровне. В записи объема фиксируют: от какого костного выступа исходили при измерении окружности сегмента или сустава и расстояние от выступа до места, где лента укладывалась вокруг конечности. Например, окружность здорового бедра на 20 см дистальнее большого вертела равна 62 см, окружность больного бедра на том же уровне — 52 см. Уменьшение окружности больного бедра — 10см.
Измерение стоп.
К измерению стопы прибегают обычно в тех случаях, когда необходимо получить данные о величине ее свода. Нарушение свода стопы наблюдается при плоскостопии, при котором высота свода уменьшается. Иногда свод стопы может, наоборот, увеличиваться, например, при полой и пяточной стопах. Деформации стоп могут быть врожденными и приобретенными. В последнем случае они возникают в результате травм (чаще всего переломов), параличей (полиомиелит, спастический детский паралич), статической недостаточности и т. п.
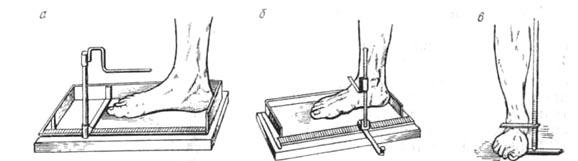
Стопы измеряются как с нагрузкой, так и без. По Фридлянду, стопа устанавливается перед измерением на чистый лист бумаги. Контуры стопы очерчиваются карандашом, который держат вертикально. По обведенному контуру измеряют: а) длину стопы от верхушки пальцев до конца пятки; б) ширину стопы на уровне первого-пятого плюснофалангового сочленения (“большая” ширина); в) ширину стопы на уровне заднего края лодыжек (“малая” ширина).
Высота стопы определяется измерением вертикали от пола до наивысшего пункта стопы (область ладьевидной кости), отстоящего на расстоянии поперечного пальца от прямого угла голеностопного сгиба. Вертикаль измеряется обыкновенным циркулем и измерительной линейкой. Удобно пользоваться одним из стопомеров, предложенных Фридляндом (1926, 1927) (рис. 84). Об изменении продольного свода можно судить, пользуясь индексом (Вх100)/Д, где В—высота, Д— длина стопы. Найденное процентное отношение и есть искомый подометрический индекс Фридлянда.
Рис. 84. Стопомер Фридлянда: а—общий вид; б—измерение высоты свода; в—упрощенный вариант.
Нормальная стопа, по Фридлянду, имеет индекс от 31 до 29; понижение свода и плоская стопа характеризуются индексом в границах от 29 до 25, индекс, меньший 25, наблюдается при резко выраженном продольном плоскостопии.
При измерении плоской стопы следует иметь в виду, что уплощение ее продольного свода может являться только одним из компонентов “плоскостопия”, как это наблюдается, например, при статической недостаточности стопы. Деформация стопы в результате статической недостаточности складывается из: а) пронации заднего отдела стопы п компенсаторной относительной супинации ее передиего отдела; б) изгиба к тылу переднего отдела стопы по отношению к заднему отделу, устанавливающемуся в положении подошвенного сгибания (уплощение свода); в) отведения переднего отдела стопы (абдукции) по отношению к ее задней части. Клиническое значение всех трех компонентов деформации одинаково важно. Поэтому при измерении должны быть определены углы пронационного положения пятки и отведения переднего отдела стопы. В том или ином случае плоскостопия, особенно при начальных формах, преобладает один из названных компонентов деформации, дающий особую клиническую картину пронированной (плоской) стопы.
Пронация заднего отдела стопы (пронация пятки) определяется с нагрузкой, т. е. больной находится в стоячем положении. По задней поверхности голени, по средней линии ахиллова сухожилия проводится ось, идущая к середине пяточного бугра. Отклонение этой оси кнаружи от вертикали, полученной с помощью отвеса, дает угол пронации заднего отдела деформированной стопы, пятки (см. рис. 60). Нормально ось пятки сливается с линией отвеса, проведенной посредине ахиллова сухожилия.
Рис. 60. Наружное, вальгусное отклонение корня стопы. 
Отведение переднего отдела стопы (абдукции) измеряется по обрисовке. На чистом листе бумаги обрисовывают внешние контуры исследуемой стопы; карандаш должен находится в вертикальном положении. Обрисовываются также очертания наружной и внутренней лодыжек. После этого соединяются прямой линией наиболее выступающие части контуров лодыжек (бималеолярная линия М—М). Ось нормальной стопы проходит через две точки, через середину кончика второго пальца и середину бималеолярной линии. Если продолжить ось стопы в сторону обрисованной пятки, то при нормальном строении стопы большая часть обрисованной пятки располагается кнутри от оси стопы. Ось стопы образует с бималеолярной линией угол меньше прямого (рис. 85,а).
Рис. 85. Ось стопы в норме (а) и патологии (б).
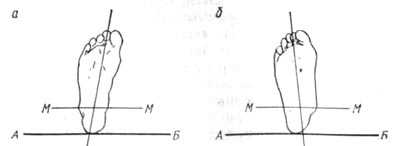
При плоской (пронированной) стопе угол, образованный осью стопы и бималеолярной линией, больше прямого, что показывает наличие отведения переднего отдела стопы; величина угла отклонения дает представление о степени выраженности абдукции. По расположению оси на обрисованном контуре пятки можно определить степень пронации заднего отдела стопы (рис. 85,6).
Все измерения стопы проводятся симметрично на обеих ногах.
Измерение позвоночника.
Метод измерения применяется при различных искривлениях позвоночика. Зафиксировав в цифровом выражении исходное состояние больного, можно получить в дальнейшем возможность определить путем измерения те изменения, которые связаны с ростом больного или появились в результате применения тех или иных методов лечения.
Искривление позвоночника может наступить в трех плоскостях: фронтальной (боковое отклонение—сколиоз), сагиттальной (круглая спина, горб — кифоз) и горизонтальной (поворот позвонков вокруг вертикальной оси—торсия). Позвоночник может деформироваться в какой-нибудь одной плоскости, например во фронтальной (люмбишиалгический сколиоз — scoliosis ischiadica) либо в сагиттальной (юношеская круглая спина), или же одновременно в двух плоскостях: во фронтальной и горизонтальной (боковое искривление с торсией). Морфологически искривления позвоночника проявляются как в нарушении взаимного расположения позвонков, так и в изменениях их формы и внутренней .структуры. Различные заболевания характеризуются специфической для каждого из них клинической картиной искривления позвоночника. Так называемый люмбишиалгический рефлекторный сколиоз возникает при поясничных болях или грыже межпозвонкового диска, круглая спина — при юношеском кифозе (kyphosis juvenilis Scheuermann), горб— при разрушении тел позвонков в результате травмы или воспалительного процесса. Так называемый идиопатический сколиоз характеризуется появлением бокового искривления, комбинирующегося с торсией позвоночника и иногда с кифозом; вместе с искривлением позвоночника деформируются при сколиозе грудная клетка и таз.
Искривления позвоночника бывают стабильными или прогрессирующими. В детском и юношеском возрасте искривление позвоночника (сколиоз, кифоз) может нарастать, угрожая развитием тяжелой деформации. Увеличение искривления бывает равномерным или прерывистым, медленным или быстрым. Ухудшение может приостановиться спонтанно, при лечении и без всякого лечения на любой степени искривления, даже на самой слабой. В каких случаях ухудшение деформации приостанавливается и в каких прогрессирует — неизвестно.
Прогноз деформации в значительной мере зависит от возраста больного и темпа развития искривления. Сколиоз у маленьких детей имеет более тяжелый прогноз, чем у старших детей и подростков. У женщин ухудшение возможно приблизительно до 15-летнего возраста, у мужчин—до 16 лет.
О злокачественном течении искривления позвоночника судят по темпу развития деформации. Нарастание искривления обычно связано с периодами быстрого роста больного, однако рост не является единственным фактором, усиливающим деформацию. Если искривление увеличивается, то это происходит вместе с ростом больного, а не вследствие роста.
О динамике развития сколиоза, о темпе нарастания деформации судят по данным клинических измерений и рентгенометрии. Клинические измерения и рентгенометрию проводят с интервалами в несколько месяцев, чаще всего через каждые три месяца. Измеряются общий рост больного, отдельно рост туловища, величина искривления позвоночника. сравнивая данные нескольких измерений, можно получить ценные сведения о темпах роста больного и о динамике деформации.
Искривления позвоночника измеряются при боковых отклонениях и при передне-задних (сколиоз и кифоз); торсия позвоночника определяется по косвенному признаку — по степени выраженности реберного горба, графически изображаемого на бумаге. Клиническое измерение бокового искривления позвоночника проводится в положении больного стоя.
Длину ног выравнивают, подкладывая под одну из стоп дощечки так, чтобы таз расположился горизонтально. Если таз асимметричен,. то опознавательными точками могут быть задние верхние ости подвздошных костей, легко определяемые при наклоне больного кпереди.
На теле больного отмечают линию остистых отростков, начиная от верхних шейных позвонков до нижнего конца крестца. Затем к легко прощупываемому заднему краю большого затылочного отверстия черепа прижимают нить отвеса, образующую строго вертикальную линию, также отмечаемую на теле больного. При отсутствии бокового искривления обе отмеченные на теле больного линии (отвеса и остистых отростков) совпадают. При боковом искривлении позвоночника линия остистых отростков образует дугообразные отклонения от вертикали. Величина боковых отклонений линии остистых отростков от вертикальной прямой измеряется сантиметровой лентой на уровне максимального искривления. Такое измерение позволяет определить размеры бокового отклонения и перенести полученную кривую на лист бумаги. На этой кривой необходимо отметить, какие позвонки лежат в узловых ее точках. На тот же лист бумаги наносится опознавательная линия, идущая от одного акромиального отростка лопатки к другому. При нормальном строении позвоночника линия надплечья располагается перпендикулярно отвесу. Приподнятое положение одного из надплечий приводит к косому расположению линии по отношению к линии отвеса (рис. 86, а, б). Записывается также длина отдельных отделов позвоночника: шейного, грудного, поясничного и крестца.
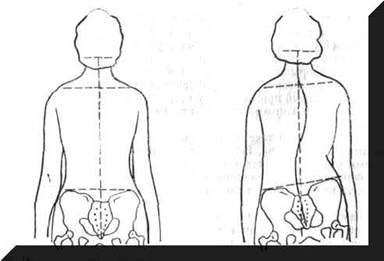 Рис. 86 При нормальном позвоночнике линии надплечья и таза параллельны, линия остистых отростков пересекает их под прямым углом (а); боковое S-образное искривление позвоночника, линии надплечья и таза утратили параллелизм, линия остистых отростков отклоняется от линии отвеса (б).
Рис. 86 При нормальном позвоночнике линии надплечья и таза параллельны, линия остистых отростков пересекает их под прямым углом (а); боковое S-образное искривление позвоночника, линии надплечья и таза утратили параллелизм, линия остистых отростков отклоняется от линии отвеса (б).
При сколиозе с торсией величина бокового искривления позвоночника,. полученная методом клинического измерения, меньше действительной, Более точные данные о степени искривления получают методом рентгенометрии.
Измерение величины сагиттального отклонения позвоночника при кифосколиозе. От линии отвеса измерение проводят на уровнях первого грудного позвонка, на вершине кифоза, в наиболее глубокой точке лордоза и на уровне резче всего выступающего участка крестца. Регистрируются расстояния отдельных выбранных точек от линии отвеса.
Кифозы увеличенные и фиксированные возникают главным образом в грудном отделе позвоночника в области, где позвоночник имеет нормальный кифоз, а также в верхнем поясничном и шейном отделах позвоночника. При измерении определяют степень отклонения оси позвоночника (рис. 87). Измеряют величины шейной и поясничной вогнутостей в лордозированных отделах позвоночника (рис. 88).
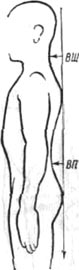
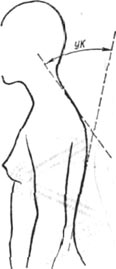 Рис. 87. Определение степени выраженности кифоза при помощи построения угла кифоза УК — угол кифоза между касательными, проведенными на уровне. второго-третьего грудных позвонков и двенадцатого грудного — первого поясничного.
Рис. 87. Определение степени выраженности кифоза при помощи построения угла кифоза УК — угол кифоза между касательными, проведенными на уровне. второго-третьего грудных позвонков и двенадцатого грудного — первого поясничного.
Рис 88. Измерение сагиттальных искривлений позвоночника путем определения расстояния известных точек позвоночника от отвесной прямой, ВШ — вогнутость шейная, ВП — вогнутость поясничная.
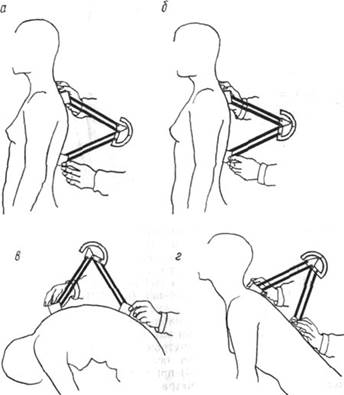 Целесообразно при определении динамики кифотического искривления, например при периодическом наблюдении за течением юношеского кифоза (болезни Scheuermann, при энхондральном дизостозе и пр.), пользоваться для измерения кифометром. Измерения проводят в следующих положениях: 1) привычная осанка, 2) выпрямленная осанка, 3) при максимальном сгибании и 4) при максимальном разгибании (рис. 89). Измерения с помощью кифометра дают возможность определить не только изменения формы позвоночника, но и динамику функциональных нарушений при прогрессирующем кифозе.
Целесообразно при определении динамики кифотического искривления, например при периодическом наблюдении за течением юношеского кифоза (болезни Scheuermann, при энхондральном дизостозе и пр.), пользоваться для измерения кифометром. Измерения проводят в следующих положениях: 1) привычная осанка, 2) выпрямленная осанка, 3) при максимальном сгибании и 4) при максимальном разгибании (рис. 89). Измерения с помощью кифометра дают возможность определить не только изменения формы позвоночника, но и динамику функциональных нарушений при прогрессирующем кифозе.
Рис. 89. Измерение кифоза с помощью кифометра: а — привычная осанка; б — выпрямленная осанка; в—максимальное сгибание и г—максимальное разгибание.
Очертания кифотической кривой или горба можно получить с помощью обрисовки контуров. Для этого следует уложить по дуге искривления проволоку или гипсовый бинт и по ним изготовить обрисовку. Очертания кифотического искривления можно сделать прямо на бумаге длинным карандашом. Метод обведения контура особенно удобен при необходимости исследования больного в лежачем положении, например при туберкулезе позвоночника, осложненном горбом.
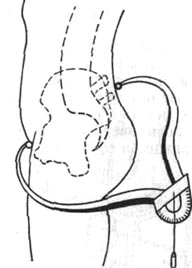
Дугообразное искривление позвоночника выпуклостью кпереди (лордоз) наблюдается в поясничном отделе позвоночника при нормальном его строении. При некоторых видах осанок и при ряде патологических изменений лордоз поясничного отдела позвоночника увеличивается что может сопровождаться увеличением наклона таза кпереди. Для измерения угла наклона таза кпереди применяется, по Куслику, акушерский тазомер. Технику измерения иллюстрирует рис. 90.
Рис. 90. Измерение угла наклона таза по Куслику.
 Угол наклона таза колеблется между 55 и 77° (Matzen). В положении сидя наклон таза уменьшается (вследствие расслабления связки Беотини), в положении стоя — увеличивается.
Угол наклона таза колеблется между 55 и 77° (Matzen). В положении сидя наклон таза уменьшается (вследствие расслабления связки Беотини), в положении стоя — увеличивается.
В современной ортопедии широко применяются графические методы регистрации полученных наблюдений. Особенно важны фотография, позволяющая фиксировать даже объем движения (фотографирование с двойной экспозицией), и кино. Широкое применение обрисовок, отпечатков, гипсовых слепков дает возможность зафиксировать отклонение лучше, чем самое точное измерение различными сложными приборами.
Обрисовки контуров применяются обычно до лечения, во время лечения (для фиксации результатов, достигнутых на различных этапах) и после лечения. Особенно важное значение приобретает метод обрисовок контуров в тех случаях, когда необходимо решить вопрос, прогрессирует ли деформация или остается стабильной.
Техника обрисовок.
Исследуемую конечность укладывают на лист плотной белой бумаги. Отвесно к плоскости стола устанавливают мягкий, лучше всего цветной карандаш: карандаш касается боковой поверхности конечности. Обводя конечность карандашом и надавливая им на бумагу, зарисовывают контуры нужного отдела. У начала линии записывают время обрисовки и отмечают костные выступы, от которых берут начало линии контуров. Последующие обрисовки производят на том же листе, причем рекомендуется каждый раз менять цвет карандаша и отмечать время обрисовки. Иногда приходится делать контуры помимо передне-задней и в боковой проекции. Для этого второй лист такой же бумаги прикалывают кнопками к толстой доске, установленной сбоку конечности перпендикулярно столу. Обрисовку проводят тем же приемом. Особенно наглядно таким способом регистрируются боковые контуры горбов и рахитические искривления нижних конечностей у маленьких детей. Ряд последовательно зарисованных кривых позволяет проследить динамику деформации и установить ее прогноз.
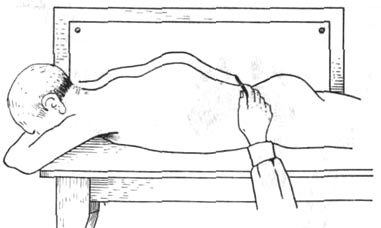
При зарисовке горба больного укладывают на живот. Стол придвигают к стене, на которой укреплена бумага. Длинный карандаш скользит боковой поверхностью по линии остистых отростков и, упираясь в бумагу пишущим концом, наносит контур (рис. 91).
Рис. 91. Техника зарисовки боковых контуров горба.
Наглядными могут оказаться обрисовки контуров стоп с нагрузкой и без нее. При мышечной слабости наблюдается иногда удлинение стопы под нагрузкой до 1,5 см.
Отпечатки применяются для изображения площади опоры стопы. Они делаются при стоячем положении больного.
Существуют различные способы получения отпечатков: а) с помощью хлористого железа с танином, б) с помощью йодной настойки и спирта, в) с помощью типографской краски.
Для получения оттиска с помощью хлористого железа с танином применяются два раствора, приготовленные по следующим прописям:
Rp T-rae ferri chlorati — 50,0
Spiritus vini 80° —45,0
Glicerini — 5,0 II. Rp Acidi tannici —10,0
Spiritus vini —90,0
D. S. Наружное
Техника изготовления отпечатка. Исследуемого усаживают на табурет. На чистом полу расстилают лист чистой бумаги размером не меньше площади опоры обеих стоп. Чистые, тщательно вымытые и обезжиренные эфиром подошвы обеих стоп исследуемого-смазывают ватным шариком, смоченным раствором I. Больному предлагают опустить увлажненные стопы на бумагу и осторожно, не сдвигая их встать с табурета. Через 4—5 сек, больной снова садится на табурет и поднимает обе подошвы с листа. Исследующий придерживает бумагу, прижимая ее к полу. На бумаге получаются бесцветные отпечатки влажных подошв больного. Через 5—10 мин после того как отпечаток хорошо подсохнет, вторым ватным шариком, смоченным раствором II, смазывают слегка места полученного оттиска. Они немедленно чернеют, давая отчетливые изображения подошвенных поверхностей стоп. На полученный отпечаток наносят проекции лодыжек (рис. 92, 93). Такие отпечатки могут сохраняться годами в архивах.
Оттиск с помощью йодной настойки со спиртом (по Богданову, 1953). Лист плотной бумаги равномерно смазывают 10%-ной настойкой йода и высушивают. Затем подошвы исследуемых стоп смазывают спиртом и больному предлагают встать на приготовленный лист бумаги так же, как и при вышеописанном способе.
Рис. 92. Изготовление отпечатков стоп: а—смазывание подошв раствором I; б—прикладывание их к бумаге; в — получение отпечатка при нагрузке; г — отрывание подошв от бумаги; д—смазывание полученных отпечатков раствором II. 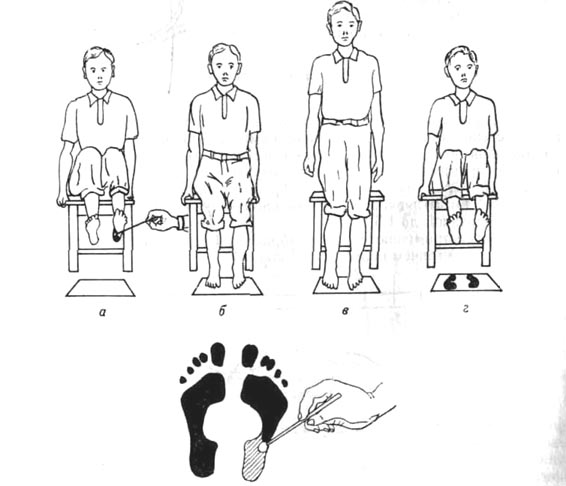
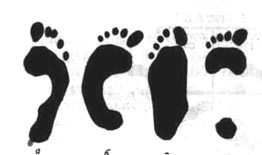
Рис 93. Отпечатки с нормальной и деформированных стоп: а—нормальная стопа; б—косолапость, в—плоская стопа; г—полая стопа.
Оттиск типографской краской (Николаев, 1947). Гладкую металлическую пластинку или толстое стекло покрывают с помощью катка тонким слоем типографской черной краски. Больной, как было описано, становится на пластинку, переступает на ней два-три раза для того, чтобы подошвы стоп хорошо покрылись краской, а затем переходит осторожно на положенный перед пластинкой лист чистой бумаги. После изготовления оттиска краску с подошв удаляют керосином. Отпечатки стоп используют для вычисления высоты свода с нагрузкой и без нее.
По Куслику (1926), для измерения степени плоскостопия пользуются аппаратом с зеркальным столиком (рис. 94) и одновременно профильными рентгенограммами стоп.
Рис. 94. Зеркальный столик Куслика. 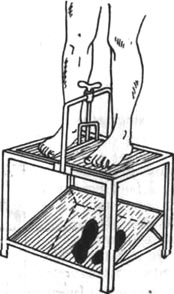
Метод отпечатков пригоден также для регистрации походки больного, особенно при последствиях таких заболеваний, как детский спиналь-ный паралич, церебральный паралич, анкилоз и ригидность в суставах ноги и т. п. Анализ походки по следу, оставленному на бумаге, проводится путем измерения угла, ширины, длины, продолжительности шага.За шаг принимается расстояние; которое отделяет две последовательные опоры одной и той же ноги. Углом шага называется угол, образованный линией передвижения и осью стопы. При нормальном передвижении шагом он изменяется в зависимости от скорости передвижения и индивидуальных особенностей походки. При ходьбе со средней скоростью угол шага равен 15° (рис. 95).
Рис. 95. Угол шага.
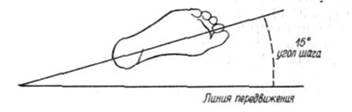
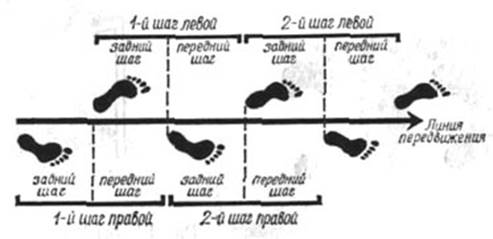
Рис. 96. Длина шага; передний и задний шаг.
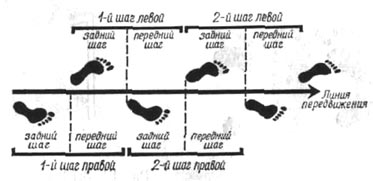 Рис. 97. Колебания таза при походке с наружной ротацией при болезненном ограничении движений в голеностопном суставе; больная нога заштрихована. При вынесенной вперед больной ноге поперечная ось таза располагается почти перпендикулярно линии передвижения; когда больная нога находится сзади, поперечная ось таза располагается более косо (а), чем при нормальной походке; колебания таза при нормальной походке (б).
Рис. 97. Колебания таза при походке с наружной ротацией при болезненном ограничении движений в голеностопном суставе; больная нога заштрихована. При вынесенной вперед больной ноге поперечная ось таза располагается почти перпендикулярно линии передвижения; когда больная нога находится сзади, поперечная ось таза располагается более косо (а), чем при нормальной походке; колебания таза при нормальной походке (б).
Ширина шага измеряется расстоянием между пяткой и линией передвижения. Ширина шага бывает различной при неодинаковой скорости передвижения; она зависит также от роста исследуемого и индивидуальных его особенностей. При средней скорости передвижения шагом у взрослого ростом 1,70 м она равна 5—6 см.
Длина шага представляет собой расстояние между отпечатками заднего края пятки одной и той же ноги. Вертикаль, падающая на голеностопный сустав опорной ноги, делит шаг на две части: переднюю и заднюю (рис. 96). При ходьбе одновременно с движением ног совершаются колебания таза и плечевого пояса; колебания таза могут быть также изображены графически (рис.97).
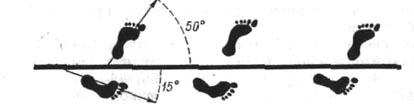
На рис. 98 показан отпечаток следа стоп больного, страдающего ограничением подвижности и болями в голеностопном суставе. Больной передвигается с наружной ротацией пораженной ноги, угол шага резки увеличен (50°).
Рис. 98. Отпечаток следа стоп при передвижении больного шагом В левом голеностопном суставе болезненное ограничение подвижности.
 Гипсовые слепки изготовляются по принципу отливки. Сперва делают форму, которую затем заливают гипсом. Форму удаляют и остается слепок конечности. Форма должна состоять из двух-трех частей, чтобы ее можно было удалить, не повредив слепка.
Гипсовые слепки изготовляются по принципу отливки. Сперва делают форму, которую затем заливают гипсом. Форму удаляют и остается слепок конечности. Форма должна состоять из двух-трех частей, чтобы ее можно было удалить, не повредив слепка.
Изготовление формы (негатива). Конечность, смазанную вазелином, устанавливают на подставку, покрытую гипсовой кашицей. Такой же гипсовой кашицей обкладывают заднюю и боковые поверхности конечности. Уровень, до которого боковые поверхности обкладываются гипсом, должен быть таким, чтобы задняя половина изготовленной формы беспрепятственно снималась с конечности. Когда остов достаточно подсохнет, края изготовленной формы выравнивают ножом. На краях делают 4 ямки, каждая диаметром и глубиной по 1—1,5 см. После этого края и ямки обильно смазывают вазелином. Тыльную поверхность модели очищают и снова смазывают вазелином. Не удаляя задней половины формы и не меняя положения конечности больного, обкладывают гипсовой кашицей оставшиеся непокрытыми боковые и переднюю поверхности. Форме дают затвердеть и снимают сначала переднюю, а затем заднюю половину. Иногда приходится осторожно разъединять створки долотом, закладывая его между передней и задней створками негатива. Створки формы, из которых вынута конечность, высушивают, протирают изнутри вазелином и складывают снова; щель между ними замазывают гипсом и сверху створки формы крепко связывают.
Изготовление позитива. Через 2—3 дня форму осторожно и медленно заливают жидким раствором гипса (консистенции густого молока). Необходимо при наливании в форму помешивать гипс и наклонять форму то в одну, то в другую сторону, чтобы не образовалось пузырьков воздуха. Через 2—3 дня форму скалывают долотом. Полученный слепок обрабатывают ножом и стеклянной бумагой, сглаживая неровности позитива.
ИССЛЕДОВАНИЕ МЫШЕЧНОЙ СИЛЫ
Ряд деформаций опорно-двигательного аппарата обусловлен нарушением нормального мышечного синергизма, понижением или выпадением функции одной группы мышц при достаточно хорошо сохранившейся силе другой мышечной группы. Такие изменения чаще всего возникают в результате заболеваний и повреждений, заканчивающихся параличами, вялыми или спастическими (полиомиелит, детский церебральный паралич, переломы позвоночника, осложненные повреждением спинного мозга, и т. п.); неравномерное нарушение мышечной силы наблюдается также в культе конечности после ампутации. В таких случаях необходимо исследовать мышечную силу конечности, без чего невозможно составить правильный план лечения больного. Особенно ценно это исследование при решении вопроса о возможности использования сохранившихся мышц для операции пересадки сухожилий.
Для изучения мышечной силы используют активные движения с сопротивлением, оказываемым рукою врача. Противодействуя движениям в различных направлениях, получают довольно ясное представление о силе определенных мышечных групп (сгибателей, разгибателей, пронаторов, супинаторов и пр.), а иногда и отдельных мышц. Критерием для суждения о степени понижения силы мышц являются данные сравнительного исследования больного и симметричного здорового отделов конечности. При двустороннем поражении приходится руководствоваться собственными ощущениями исследователя, противодействующего движениям больного.
Различают шесть степеней мышечной силы: 1) 100%—5—Н—нормальная: полный объем движений с преодолением собственного веса конечности и внешнего сопротивления; 2) 75%—4—X—хорошая: полный объем движений с преодолением собственного веса конечности и пониженного сопротивления; 3) 50%—3—У—удовлетворительная: полный объем движений с преодолением собственного веса конечности;
4) 25%—2—П—плохая: полный объем движений с преодолением пониженного веса конечности; 5) 5% — 1—ОП—очень плохая: прощупывается мышечное сокращение без движений в суставе; 6) 0%—0—нулевая: мышечные сокращения не определяются.
С целью объективного учета мышечной силы можно использовать динамометр, соединив его, по Куслику, цепью на одной стороне с манжеткой, одетой на нужном уровне, а на другой закрепив цепь динамометра наглухо.
ИССЛЕДОВАНИЕ ФУНКЦИИ
Исследование подвижности суставов при помощи осмотра, ощупывания и измерения недостаточно для определения полноты функциональной способности опорно-двигательного аппарата. В известной мере недостатки перечисленных методов могут быть пополнены исследованием мышечной силы пораженного органа. Однако и это не в состоянии объяснить всю сложность приспособительных изменений, возникающих в поврежденном организме. Стремление подойти к оценке компенсаторных приспособлений организма, исходя из законов чистой механики, в узком разрезе деятельности опорно-двигательного аппарата не состоятельно. Такой метод бессилен объяснить возникновение неодинаковых компенсаторных приспособлений у различных больных, страдающих однородными поражениями опорно-двигательного аппарата. Клинический опыт дает достаточно убедительных примеров расхождения биомеханического прогноза с истинным положением больного. Иногда больной вопреки наличию условий, благоприятных с точки зрения законов механики, не использует всех сохранившихся возможностей опорно-двигательного аппарата; компенсаторные приспособления оказываются меньшими, чем это можно было бы предположить, судя по данным исследования больного. И наоборот, часто приходится поражаться искусству некоторых больных, выполняющих сложнейшую работу при ничтожных остаточных возможностях органов опоры и движения.
Развивающиеся компенсаторные приспособления у различных больных неоднородны. Они отличаются многообразием, в котором можно уловить известную повторяемость. Тот или иной вариант компенсатор-ного приспособления поврежденного организма всегда индивидуален; он связан с возрастными особенностями больного, его предварительной “тренировкой” и др.
При исследовании ортопедического больного недостаточно определить характер и степень расстройства функции опорно-двигательного аппарата. Необходимо выяснить, как развивались компенсаторные приспособления, сколько времени потребовалось для того, чтобы обучиться выполняемой работе, ее диапазон, соответствуют ли компенсаторные приспособления обнаруженным расстройствам опорно-двигательного аппарата. Наконец, важно узнать условия, в которых совершалось восстановление утраченных функций после перенесенного заболевания. В тех случаях, когда заболевание произошло в раннем детском возрасте, следует уточнить время появления у ребенка первых попыток садиться, вставать на ноги, ходить и захватывать предметы руками, а также способность осуществить эти функциональные навыки.
Различные лечебные вмешательства, в том числе оперативные, разрушают комплекс выработанных приспособлений в целостном организме. Приобретение новых навыков в послеоперационном периоде тесно связано с индивидуальными особенностями больного. Об этом достаточно убедительно свидетельствуют наблюдения над результатами ортопедического лечения больных, страдающих последствиями детского церебрального паралича. Недоучет состояния высшей нервной деятельности больного при выполнении, казалось бы, прекрасно продуманного плана ортопедического лечения спастического детского паралича (пареза) нередко влечет за собой неудачу. После ряда операций больной вместо ожидаемого улучшения утрачивает иногда даже те немногие навыки, которые он выработал с трудом в течение многих лет
Изучение функций у исследуемого больного включает поэтому помимо синтеза всех данных, полученных отдельными методами “объективного” исследования, выяснение способности к выработке компенсаторных приспособлений. Эти сведения, получаемые у больного или его близких путем расспроса, имеют в полной мере значение “объективного” метода исследования.
Функциональные способности больного оцениваются путем наблюдения над тем, как больной выполняет ряд обычных движений и определенную работу.
Для нижних конечностей лучшим критерием работоспособности являются стояние и ходьба, для тазобедренного сустава, кроме этого,— сидение, приседание на корточки, надевание обуви. Исследование этих сложных движений помогает установить степень компенсации, происходящей путем приспособления к работе тех или иных отделов туловища и конечностей.
Исследование походки
Хромота (по определению Вл. Даля, припадание на одну ногу) представляет особую форму нарушения походки, вызывающую изменение ритма передвижения вследствие вертикального раскачивания тела.
В практике пользуются для суждения об изменении походки имеющимися различиями в продолжительности и в интенсивности нагрузки на одну и на другую ногу по данным визуального и акустического восприятия. Различают несколько видов хромоты.
Щадящая (болевая) хромота. Наличие болевых ощущений проявляется так называемой щадящей хромотой. Сущность ее заключается в том что больной избегает из-за болевых ощущений полностью нагружать пораженную ногу, щадит ее и при ходьбе опирается на нее более кратковременно, осторожнее, чем на здоровую.
В результате период одиночной опоры на больную ногу укорочен, с чем связано укорочение длины шага на здоровой стороне. Период двойной опоры делается более продолжительным. Туловище при щадящей хромоте отбрасывается в связи с разгрузкой ноги в сторону, и походка приобретает типичные черты: горизонтальные колебания таза (кпереди и кзади) асимметричны; во всей походке больного чувствуется напряженность, суставы — тазобедренный, иногда и коленный — фиксированы, вся нога слегка отведена. Уже по “звуку ходьбы” (по изменению звукового ритма) легко распознать щадящую хромоту.
У детей можно иногда наблюдать перемежающуюся щадящую хромоту. Во время исследования походки ребенок вначале прихрамывает на одну, а затем на другую ногу, причем как в первом, так и во втором случае хромота носит явно щадящий характер. Детальное исследование больного позволяет выяснить истинную локализацию болезненного процесса. Перемежающаяся хромота у взрослых является одним из признаков облитерирующего эндартериита (claudicatio intermittens, dysbasia angiosclerotica).
В качестве примера разнообразия компенсаторных приспособлений при болезненной нагрузке ноги можно привести различные типы походок при одном и том же виде заболевания — при артрозе голеностопного сустава, сопровождающемся ограничением подвижности и болями. Можно выявить следующие варианты походок при болезненном голеностопном суставе: 1) походка с наружной ротацией ноги; 2) с наклоном туловища кпереди; 3) комбинация наружной ротации ноги и наклона туловища.
Походка с наружной ротацией и отведением ноги. Больной отводит конечность от оси туловища и устанавливает ее в положение наружной ротации. При передвижении стопа перекатывается не с пятки на пальцы, а с наружного ее края на внутренний. Таз, связанный с конечностью, ротированной кнаружи и отведенной, не раскачивается, как при нормальной походке вокруг своей вертикальной оси. Когда больная нога занесена вперед, поперечная ось таза устанавливается под прямым углом к направлению передвижения; при заднем положении ноги поперечная ось таза располагается более косо, чем при нормальной походке (рис. 97). Угол шага больной ноги увеличен, задняя часть шага укорочена (рис. 98).
Походка с наклоном туловища кпереди. Больная конечность правильно ориентирована, и, чтобы избежать болей, возникающих при движении в голеностопном суставе, больной при передвижении не опирается на пальцы и не перекатывает стопу с пятки на пальцы. Опора стопы о почву остается постоянной, вследствие чего шаг на больной стороне очень уменьшен; туловище наклоняется кпереди настолько, насколько нужно, чтобы удержать равновесие и заменить наклоном силу отсутствующего толчка, производимого при нормальном шаге стопой. Если стопа установлена в положение конской, наклон туловища делается значительным, длина шага больной ноги почти равна нулю. Для компенсации конской стопы колено постепенно переразгибается (рекурвация) и наклон туловища кпереди в связи с этим уменьшается.
Комбинация наружной ротации с наклоном. Если при передвижении больной пользуется обоими приспособительными приемами, то значение каждого в отдельности уменьшается: наружная ротация ноги уменьшается до угла 40—45°, наклон туловища совершается уже не кпереди, а кпереди и вбок (рис.99).
Рис. 99. Хромота при болезненной тугоподвижности в голеностопном суставе; комбинация наружной ротации ноги с наклоном туловища. Больная нога заштрихована. В верхнем ряду три отдельных момента опоры на больную ногу, на нижних трех первых схемах — на здоровую, четвертая схема — исходное положение.
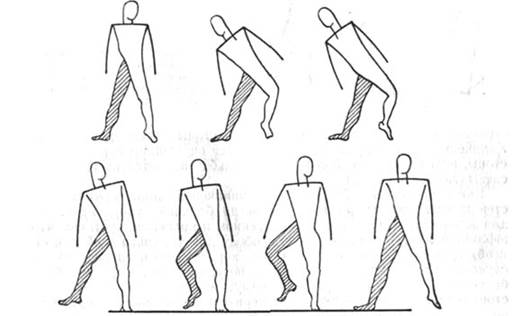
Нещадящая хромота. Совершенно иной характер имеет хромота, вызванная укорочением конечности. При этом необходимо иметь в виду, что небольшое укорочение (в пределах 1—2 см) не дает хромоты, маскируясь компенсаторным опущением таза. Укорочение, превышающее 2—3 см, приводит к хромоте, при которой пораженная нога, как и здоровая, может быть полностью использована больным в качестве опоры; больной не испытывает никаких болезненных ощущений. Это так называемая нещадящая хромота. Походка в этом случае, как и при щадящей хромоте, утрачивает свою правильность, однако отношения существенно меняются. Каждый раз при опоре на пораженную ногу больной переносит всю тяжесть тела в сторону укороченной ноги, и, так как нога оказывается короче, туловище опускается до тех пор, пока не встретит сопротивления в получившей опору укороченной ноге. Такую походку называют падающей хромотой. Период опоры на укороченную ногу равен периоду опоры на здоровую н
