Дневный мальчик доставлен в отделение неотложной помощи в связи с легкой bruisability. 1 страница
СТЕП 2
АМЕРИКАНСКИЙ ВАРИАНТ
1.Восемнадцатилетняя студентка колледжа приходит в студенческую поликлинику в связи с проблемами со сном и переживаниями о своих оценках. Она начала обучение два месяца назад и впервые живет сама. За последний месяц она всё больше и больше волнуется, что кто-то вломится к ней в квартиру, не смотря на то, что живет она в безопасном районе. Она не спит по ночам, пугаясь каждого звука, который может указывать на взломщика, и по несколько раз встает среди ночи, чтобы перепроверить, закрыты ли передняя и задняя дверь. Также она лежит, бодрствуя, переживая о концентрации во время занятий и учебного времени следующего дня. Когда же она, наконец, засыпает ранним утром, то ей иногда снятся кошмары о том, что кто-то незаконно проникает в её жилище. Студенка весь день чувствует усталость и переживает, так как недостаток сна начинает сказываться на её учебе. Она всё время напряжена и избегает общения с друзьями, так как чувствует себя уставшей.
Какой из следующий диагнозов наиболее вероятен?
А. Острое стрессовое расстройство
B. Нарушение адаптации с тревожностью
C. Генерализованное тревожное расстройство
D. Обсессивно-компульсивное расстройство
E. Личностное обсессивно-компульсивное расстройство
F. Параноидальное личностное растройство
G. Посттравматическое стрессовое расстройство
H. Социальное тревожное расстройство
Объяснение:
Корни волнения и бессонницы этой пациентки берут своё начало в привыкании к первому опыту самостоятельной жизни. В свою очередь, её симптомы: напряжение и бессонница начинают пагубно влиять на её учебу. Нарушение адаптации включает в себя эмоциональные или поведенческие симптомы (Например, тревогу, депрессию, нарушение поведения), которые развиваются в течение 3 месяцев из-за опознаваемого стресс-фактора, и длятся не более 6 месяцев после его устранения. Симптомами являются печальность и слабость, но они не подходят под критерии других психических расстройств. Факторы стресса могут быть единичны или множественны. В данном случае они множественны ( переезд из дома, первый опыт самостоятельной жизни, учебный стресс)
2.Мальчик первой недели жизни находится в неонатологическом отделении интенсивной терапии с центральным цианозом. Он родился на сороковой неделе беременности у 25-летней здоровой женщины, беременность и роды которой протекали без осложнений. Анамнез отягощен по материнской линии (дядя умер от гипоплазии левой половины сердца вскоре после рождения). При аускультации больного определяется голосистолический шум, интенсивность которого больше у левого края грудины. Над легкими везикулярное дыхание, шумов нет. Рентген грудной клетки выявил обеднение легочного рисунка , сердце нормальных размеров. Отклонение сердечной оси влево и высокие F-образные волны показаны на электрокардиограмме ниже.
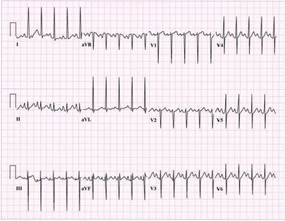
Какой диагноз наиболее вероятен у данного пациента?
A. Открытое атриовентрикулярное отверстие
B. Аномалия Эбштейна
C. Тетрада Фалло
D. Общий аномальный легочный венозный возврат
E. Атрезия трикуспидального клапана
F. Отрытый аортальный проток
3.Трёхдневную новорожденную принесли к педиатру с обильными гнойными выделениями из обоих глаз. Она родилась путем естественных вагинальных родов, в домашних условиях. Мать 20-ти лет, роды первые , на учете по беременности не стояла. При осмотре были выявлены отек век и экссудат.
Какой из нижеприведённых диагнозов наиболее вероятен?
A. Химический конъюнктивит
B. Хламидийный конъюнктивит
C. Дакриостеноз
D. Гонококковый коньюнктивит
E.Стафилококковый конъюнктивит
Объяснение:
3 наиболее распространённых варианта конъюнктивита у новорожденных – это химический, гонококковый и хламидийный. Описанная клиника данного ребёнка наиболее характерна для гонококкового конъюнктивита
| Гонококковый конъюнктивит (бленнорея новорожденных) | |
| Клиническая картина | Обильные выделения и припухлость глазных век , характерные в возрасте 2-5 дней |
| Диагностика | + При окраске по Грамму обнаружены Грам-отрицательные диплококки + Культура с наличием роста Тейлора-Мартина |
| Лечение | + госпитализация + одна доза цефтриаксона или цефотоксима |
4.Трехлетнего мальчика привезли в больницу с трехдневным жаром и припухлостью в паху справа. Из истории болезни известно еще о 4-х предшествующих случаях кожных и легочных абсцессов, вызванных золотистым стафилококком. Во всех этих случаях требовалось дренирования и продолжительное антибактериальное лечение. Дядя мальчика по материнской линии умер в детстве от повторяющихся инфекций. Температура пациента 38,5 С. При физикальном осмотре определяется увеличенный, мягкий и подвижный лимфоузел справа в паховой зоне. Кое-где наблюдается рубцевание на местах предыдущего дренирования. Дальнейший осмотр ничего не показал. Результаты лабораторных исследований следующие:
Общий анализ крови
Гематокрит 40%
Тромбоциты 320,000/мм
Лейкоциты 11,000/мм
Нейтрофилы 50%
Моноциты 10%
Лимфоциты 35%
При окрасе по Грамму в жидкости, откачанной из повреждённого лимфоузла выявлены многочисленные, наполненные микроорганизмами, сегментированные нейтрофилы.
Какое из нижеприведенных исследований наиболее вероятно подтвердит диагноз этого пациента?
А.Количество В-лимфоцитов
В.СН50тест (реакция титрования сывороточного комплемента с оптимизацией объёма сыворотки, необходимого для полного гемолиза 50% эритроцитов)
C. Дигидрородамин тест
D. Флуоресцентная гибридизация
E. Уровень иммуноглобулина
F. Концентрация Т-лимфоцитов
Объяснение :
| Хронический гранулематоз | |
| Клинические Признаки | +тип наследования - Х-сцепленный рецессивный +Повторяющиеся лёгочные и кожные инфекции +Каталазо-положительные организмы (например, Staphylococcus aereus, Serratia, Burkholderia, Aspergillius) |
| Диагностика | + Тест нейтрофильной функции -Дигидродамин 123 тест -Проба на стекле нитросиним тетразолием |
Легочные абсцессы и повторяющиеся кожные абсцессы этого пациента с повышенным количеством нейтрофилов в организме соответствуют хронической гранулематозной болезни. Хроническая гранулематозная болезнь – это в первую очередь синдром иммунодефицита, вызванный мутациями, которые препятствуют фагоцитарной окислительной перфорации (образованию Н02), и тем самым ухудшают межклеточный лизис фагоцитов. Хроническая гранулематозная болезнь обычно является Х-сцепленной рецессивной наследуемой , что и наблюдается у данного пациента с отдалённым родственником мужского пола, у которого были идентичные симптомы. Пациенты с хронической гранулематозной болезнью подвергаются повторяющимся инфекциям, начиная с первых дней жизни и особенно восприимчивы к каталазо-положительным организмам, например, Staphylococcus aureus, Aspergillus. Лёгкие (например, пневномия, эмпиема) и кожа/мягкие ткани (например абсцессы, лимфадениты) являются самыми распространёнными местами для инфекций. Фагоциты, наполненные бактериями, часто можно обнаружить при окрасе по Грамму. Диагноз изначально ставится при помощи проверки функции нейтрофилов, посредством определения отсутствия окислительного взрыва (например, Дигидродамин 123 тестом или пробой на стекле нитросиним тетразолием). Пациенты с хронической гранулематозной болезнью должны получать пожизненную профилактику антибиотиками , а гамма-интерферон может быть использован для усиления внутриклеточного лизиса в тяжелых случаях.
5.Восемнадцатилетняя девушка приходит к педиатру со своей трехдневной дочерью на первичный осмотр и у нее есть несколько вопросов по грудному вскармливанию. Она кормила только грудью, но это вызывало у нее болезненные ощущения , и поэтому она решила , что у нее не вырабатывается достаточное количество молока. Она бы хотела прекратить грудное вскармливание и перевести ребёнка на смесь. Какое из последующих утверждений о грудном вскармливании является верным?
A. Грудное вскармливание связывают с риском ожирения у детей.
B. Грудное вскармливание снижает риск рака эндометрия у матери.
C. Грудное вскармливание снижает риск среднего отита у ребенка.
D. Докорм не необходим при исключительном грудном вскармливании.
Е. Нет необходимости в контрацепции при исключительном грудном вскармливании.
| Грудное вскармливание: преимущества и противопоказания | ||
| Преимущества | Противопоказания | |
| Для матери | +Ускоренная инволюция матки и уменьшение риска послеродового кровотечения +Более быстрый возврат к весу до беременности + Усовершенствование промежутков между рождением детей + Усиление связи между матерью и ребёнком +Уменьшение риска рака груди и яичников | + Нелеченый туберкулёз в активной фазе (матери могут кормить грудью после двух недель противотуберкулёзной терапии) + ВИЧ-положительная мать (в развитых странах, где есть искусственные смеси для кормления в доступе) + Герпетическое поражение груди + Ветряная оспа <5 дней до или в течении 2 дней после родов + Некоторые медицинские препараты, принимаемые матерью + Химиотерапия или продолжающаяся на данный момент лучевая терапия + Активное злоупотребление наркотиками или алкоголем |
| Для ребёнка | + Повышение иммунной защиты + Улучшенные желудочно-кишечные функции + Защита от инфеционных заболеваний: - Среднего отита - Гастроентерита - Респираторных заболеваний - Инфекций мочевых путей +Снижает риск детского рака, первого типа сахарного диабета и некротического энтероколита. | Галактозамия |
Грудное молоко является идеальной формой питания для первых 6 месяцев жизни, и исключительное грудное вскармливание настойчиво рекомендуется. У грудного вскармливания есть множество преимуществ, как для матери , так и для ребёнка, однако, существуют обстоятельства при которых грудное вскармливание противопоказано. Из вариантов ответов, единственным верным утверждением является то, что по статистике у детей, вскормленных грудью, ниже уровень заболеваемости средним отитом (так же как инфекциями желудочно-кишечного тракта, мочевых путей и респираторными инфекциями). Другими плюсами для ребёнка является улучшение иммунитета в целом и снижение риска таких хронических заболеваний, как сахарный диабетI типа и рак. По этим причинам необходимо поддерживать матерей в исключительном грудном вскармливании. Эту мать необходимо проконсультировать по данному вопросу и снабдить информацией о техниках кормление, чтобы сделать грудное вскармливание для неё комфортным. Ей может помочь визит к консультанту по грудному вскармливанию.
6.Этот вопрос может содержать в себе фрагменты аудио информации, для прослушивания которых могут понадобиться наушники. Пожалуйста, убедитесь, что ваша аудиосистема настроена.
Шестимесячного мальчика приносят к вам на рутинный осмотр. Он во всех этапах соответствует своему развитию по возрасту и у него вовремя проведена вся необходимая вакцинация. На физикальном осмотре его периферический пульс слегка усилен. Результаты кардиального выслушивания приведены ниже. Какой диагноз наиболее вероятен?
A.Атриовентрикулярный канал(дефект эндокардиальной подушки)
B.Пролапс митрального клапана
C. Открытый артериальный проток
D.Синдром Вильяма
Объяснение :
У этого младенца постоянные сердечные шумы, которые обычно ассоциируются с открытым артериальным протоком. Постоянный характер сердечных шумов при открытом артериальном потоке вызван постоянным количеством жидкости, протекающей через артериальный проток из аорты в лёгочную артерию, так как аортальное давление выше пульмонального артериального давления в систоле и диастоле. Клинические проявления, которые связывают с открытым артериальным протоком, довольно разнообразны, в зависимости от степени сброса крови слева на право, который в свою очередь зависит от длины и размера открытого артериального протока. В связи с тем, что симптомы заболевания у этого пациента не проявлялись и открытый артериальный проток был обнаружен случайно при рутинном сердечном выслушивании, у него, скорее всего, маленький открытый аортальный проток. При физикальном осмотре часто не выявляют никаких изменений, если аортальный проток маленьких размеров , хотя иногда может определятся усиленный периферический пульс.
7. У 7-дневной девочки с синдромом Ди-Джорджи, которая находится в отделении интенсивной терапии новорожденных, наблюдается малая прибавка в весе и кровавый стул. Она была госпитализирована сразу после рождения на 38-й неделе гестации, для того чтобы набрать в весе перед операцией по поводу открытого артериального ствола. Питание соответствовало возрастным нормам и теперь девочка весит 2. 75 кг (6 фунтов 1 унция). Температура 36,7 C, артериальное давление 60/30 мм рт, пульс 164 / мин, и ЧД 30 уд / мин. PsO2 составляет 82%. При физикальном обследовании: вялость, цианоз, вздутие живота и отсутствие кишечных шумов. В кале – прожилки ярко-красной крови.
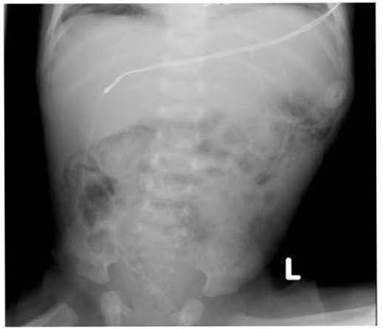
Была установлена назогастральная трубка для декомпрессии брюшной полости и сделан рентген.
Какой наиболее вероятный диагноз у данной пациентки?
A. Псевдомембранозный колит
B. Инвагинация
C. Мальротация с заворотом ободочной кишки
D. Колит вызванный молочными протеинами
Е Некротический энтероколит
Объяснение:
Некротический энтероколит
| Факторы риска | -недоношенность - низкая масса при рождении - снижение мезентериальной перфузии( гипотония, врожденные пороки сердца) - энтеральное питание (искусственное вскармливание>грудное молоко) |
| Клинические проявления | - Системные: угнетение витальных функция, летаргия - Гастроинтестинальные: рвота, кровавый стул, растяжение петель кишечника |
| Рентген признаки | - пневматизация кишечника - воздух в воротной вене - пневмоперитонеум |
| Лечение | -поддерживающая терапия - обеспечить покой кишечника - парентеральная гидратация, питание - антибиотики широкого спектра для внутривенных инъекций -хирургическое лечение |
| Осложнения | -септический шок -интестинальные стриктуры -синдром короткого кишечника - летальный исход |
Некротический энтероколит (НЭК) является ведущей причиной смерти в отделениях интенсивной терапии новорожденных.
Несмотря на то, что > 85% пострадавших детей грудного возраста это недоношенные и/или дети с очень низкой массой при рождении, доношенные новорожденные у которых снижена брыжеечная перфузия из-за врожденных пороков сердца
и/или гипотонии также подвержены риску возникновения кишечной ишемии и инфаркта.
Наиболее часто поражаются участки подвздошной кишки и толстой кишки, однако в тяжелых случаях в патологический процесс могут вовлекаться любые участки ЖКТ. У доношенных новорожденных проявления болезни возникают в более раннем возрасте, в отличие от недоношенных. Это связанно с более ранним энтеральным питанием . Коммерческие смеси и грудное молоко служат в качестве субстратов для размножения бактерий в кишечнике. Вследствие недостаточной перфузии кишечника снижается способность полностью переваривать и усваивать питательные вещества, что приводит к бактериальному брожению, чрезмерной воспалительной реакции и перемещению бактерий и воздуха через стенки кишечника.
Классические проявления НЭК включают: пищевую непереносимость, увеличение объема брюшной полости, кровавый стул и рвоту. Эти симптомы, как правило, предшествует неспецифической летаргии и угнетению жизненно важных функций.
Патогномоничным рентгенологическим признаком является пневматоз кишечника, который представляет собой выход воздуха из кишечника через поврежденную кишечную стенку.
Несмотря на потенциальную возможность установления вида возбудителя, эмпирическая терапия антибиотиками широкого спектра действия должна быть начала сразу после установления диагноза из-за высокого риска развития летального токсического шока.
Тяжелое повреждение стенки кишечника может привести к перфорации и пневмоперитонеуму, что требует хирургического вмешательства.
В зависимости от тяжести повреждения и продолжительности могут возникать такие осложнения как стриктуры кишечника, синдром короткого кишечника или же летальный исход.
8. 19-летняя женщина доставлена в отделение неотложной помощи после автомобильного
столкновения. Согласно отчету о происшествии, пациентка врезалась во временный поручень, возведенный для перенаправления движения из-за строительных работ на проезжей части. Во время осмотра пациентка дезориентирована, речь невнятная. Видимых повреждений головы, шеи и тела не выявлено. Со слов родителей, других проблем со здоровьем у пациентки не было, но она принимала препараты от тревоги и бессонницы во время напряженного периода в прошлом году. В прошлом месяце ей удалили зуб мудрости, после чего возникла послеоперационная боль, которая на данный момент пациентку не беспокоит.
Пациентка иногда употребляет алкоголь и выкуривает полпачки сигарет в день.
Температура 37,2 C (99 F), артериальное давление 150/90 мм рт.ст.,
пульс 110 уд/ мин, ЧСС 22 / мин. При обследовании женщины выявлены: низкая масса тела, сухость слизистых оболочек полости рта, инъекция сосудов конъюнктивы; зрачки одинаковые, реагируют на свет, аккомодация не нарушена. Пациентка узнает окружающих, ориентирована в пространстве, но дезориентирована во времени; называет 1 из 3 запоминаемых в течении 5 минут предметов.
Какое из перечисленных ниже веществ ,скорее всего вызывает подобное состояние пациента?
А. Алкоголь
Б. Бензодиазепины
С. Кокаин
D. Марихуана
Е. Опиоиды
F. Фенциклидин
Объяснение:
Клинические проявления и результаты обследования этого пациента наиболее характерны для клиники острого отравления марихуаной. К признакам интоксикации марихуаной относятся:
тахикардия, тахипноэ, артериальная гипертензия, сухость во рту, инъекция сосудов конъюнктивы,
повышенный аппетит. Марихуана снижает реакцию, вызывает невнятную речь, а также
ухудшает координацию движений, внимание, концентрацию и кратковременную память. Снижение когнитивных функций, мышления и координации могут длиться гораздо дольше, чем эффект эйфории, воздействуя при этом на способность управлять автомобилями и увеличивая риск автотранспортных происшествий.
Пациенты при отравлении марихуаной требуют посторонней поддержки.
9. По настоянию отца , 17-летний мальчик обратился к педиатру по поводу тяжелой депрессии . Из-за расставания с подругой, он был не в состоянии учиться и потерял интерес к занятию спортом, которым ранее увлекался.
Большую часть времени он проводит в своей комнате, отказывается кушать, говоря при этом: «Слишком много усилий нужно для того чтобы встать с кровати»
При дальнейшем опросе, пациент признается, что он серьёзно задумывался о попытке самоубийства. О своих суицидальных мыслях он никому не рассказывал.
Какими в данном случае должны быть действия врача?
A. Сохранять конфиденциальность и назначить встречу с психиатром.
B. Сохранять конфиденциальность и назначить антидепрессанты сроком на 2 дня.
C. Отказ сохранять конфиденциальность, информировать родителей, и госпитализировать пациентанемедленно
D. Отказ сохранять конфиденциальность, информировать родителей, и проинструктировать их внимательно следить за сыном.
E. Отказ сохранять конфиденциальность, информировать родителей, и назначить
антидепрессанты с последующим наблюдением в течении 2-х суток .
Объяснение:
Этот пациент сильно подавлен, имеет навязчивые суицидальные идеи с конкретными намерениями и планом. У него был доступ к орудиям самоубийства и не известно смог ли он воздержаться от него.
Из-за высокого риска причинения самовреда конфиденциальность должна быть нарушена, а родители должны быть проинформированы. Пациент должен быть немедленно госпитализирован для установления тщательного контроля и принятия мер предосторожности в случае необходимости. Родители несовершеннолетних пациентов всегда должны быть проинформированы о случаях когда пациенты представляют вред для себя и окружающих, или в случае приема психотропных препаратов. В случаях если пациент не самоубийца, а просто хотел привлечь внимание к своему депрессивному состоянию или с целью получения психотерапевтических средств право на сохранение конфиденциальности должно соблюдаться.
10. 15-летняя девочка поступила в отделение неотложной медицинской помощи с жалобами на головную боль и слабость, которые беспокоили ее на протяжении 18 часов.
Головная боль появилась вчера вечером, после того как она вернулась с 3-х дневного похода со своими друзьями. На протяжении ночи пациентку беспокоила лихорадка и рвота. А утром ей было тяжело проснуться.
Температура - 39,6 С ,артериальное давление- 90/60 мм рт.ст., пульс - 120 / мин, частота дыхания - 22 / мин. Сознание пациентки притупленно, реагирует только на глубокие, болезненные стимулы. При физикальном обследование выявлена ригидность мышц затылка, петехиальная сыпь на нижних конечностях.
В анализе цереброспинальной жидкости :
Глюкоза – 20 г/мл
Белок - 475 мг / мл
Лейкоциты - 2000 / ммс
Нейтрофилы - 90%
Что является наиболее вероятной причиной данного состояния пациентки?
A. Болезнь Лайма
Б. Арбовирусный энцефалит
С. Пурпура Шенлейна–Геноха
D. Менингококковая инфекция
E. Пневмококковый менингит
F. пятнистая лихорадка Скалистых гор
G. Синдром токсического шока
Объяснение: Менингококк является грамотрицательным диплококком, который вызывает опасные для жизнименингиты, особенно у детей младшего возраста и подростков. N meningitidis является причиной примерно 12% внебольничных бактериальный менингит, уступая только пневмококкам (70%)по распространенности.
Симптомы менингита у пациентов развиваются внезапно и быстрые, тяжело прогрессируют.
Проявления часто начинаются с лихорадки, головной боли, рвоты и тяжелой миалгии.
В течение 12-15 часов, большинство пациентов возникает симптом ригидности затылочных мышц, изменения в психическом состоянии и петехиальная сыпь. В скорее после этих симптомов наступает шок .Уровень смертности составляет> 15% (Даже при соответствующем лечении).
Для подтверждения диагноза необходимы культуральное исследование крови и спинномозговая пункция, которая, как правило, показывает низкий уровень глюкозы (<45 мг / дл), с высоким содержанием белка (часто> 500 мг / дл), и нейтрофильный лейкоцитоз (> 1 000 / мм '). При окраске по Грамму – выявляем Гр+ диплококки. При эмпирическом лечении препаратами выбора являются цефалоспорины третьего поколения (например, цефтриаксон) и ванкомицин. Эффективность дексаметазона при лечении менингококковой инфекции не доказана.
11. 4-летний мальчик доставлен в отделение родителями с жалобами на трудности при ходьбе. Ребенок начал ходить в возрасте 17 месяцев. Он часто падает при ходьбе и имеет тенденцию к ходьбе на цыпочках. У его дяди по линии матери были похожие симптомы, он умер в подростковом возрасте. При исследовании была выявлена слабость мышц бедра, атрофия бедер, двухстороннее увеличение икроножных мышц и положительный симптом Гауэра. Какой тест необходимо провести для подтверждения диагноза пациента?
А. Электромиография [1%)
В. Генетическое тестирование [40%)
C. Биопсия мышц [57%)
D. Исследования нервной проводимости [0%)
Е. Уровни сывороточной альдолазы [0%)
F. Сывороточные уровни креатинкиназы [2%)
Объяснение:
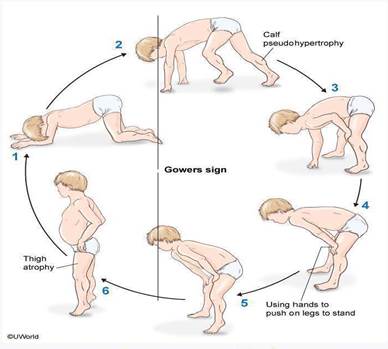
У данного пациента скорее всего мышечная дистрофия Дюшена (МДД), наиболее распространенная мышечная дистрофия у детей. Миопатия обычно возникает в возрасте 2-5 лет и представлена двухсторонней псевдогипотрофией икроножных мышц и положительным симптомом Гауэра, что мы можем наблюдать у данного пациента. Подобные симптомы наблюдались у дяди по материнской линии связанные с х-хромосомной рецессивной передачей. Золотым стандартом диагностики является генетическое тестирование, которое показывает делецию гена дистрофии на Хр21.
12. 5-летний мальчик доставлен в отделение скорой помощи родителями из-за внезапно возникших проблем с дыханием среди ночи. Ранее в тот же день у ребенка были проявления легкой ринореи без симптомов лихорадки и кашля. Он не принимает никаких лекарств и не страдает аллергическими реакциями, хотя у его младшего брата недавно была диагностирована тяжелая аллергия на арахис. Температура 39.1 °С, артериальное давление 100/65 мм рт. ст., пульс 130/мин, дыхание 46/мин. Насыщенность кислорода - 92% при комнатной температуре. Пациент беспокойный, наблюдается слюнотечение с инспираторным шумным дыхание. Наиболее комфортное положение для пациента сидя с вытянутой шеей, наклонившись в перед. Что из следующего является наиболее вероятным диагнозом у данного больного?
А. Анафилаксия [1%]
B. Бронхиолит [1%]
С. Дифтерия [1%]
D. Эпиглоттит [80%]
E. Аспирация инородным телом [4%]
F. Ларинготрахеит [9%]
Г. Перитонзиллярный абсцесс [5%]
Объяснение:
| Эпиглоттит | |
| Возбудитель | Гемофильная палочка тип b |
| Клиника | Дистресс (положение «трехноги», свистящее шумное дыхание) Дисфагия Слюнотечение симптом «большого пальца» (увеличение надгортанника) на рентгенограмме |
| Лечение | - эндотрахеальная интубация - антибиотики |
Эпиглоттит-это редкая, потенциально смертельная инфекция, которая представлена острым началом с лихорадкой, дисфагией, слюнотечение, и дыхательной недостаточностью. Симптомы часто развиваются в течение нескольких часов без существенного продромального периода (например, кашель, заложенность, ринорея). Признаки начинающейся обструкции дыхательных путей - беспокойство, тревога, ухудшение дыхания, и глухой голос по принципу "горячей картошки". Пациенты могут вытягивать шею и поддерживать себя в положении треноги для максимального вытяжения дыхательных путей при значительном их отеке. Хотя колличество случаев эпиглоттита резко сократилось из-за широко использования вакцины против гемофилной палочки тип B, гемофильная инфекция остается наиболее частой причиной, даже у иммунизированных детей. В остром периоде основное внимание уделяется обеспечению проходимости дыхательных путей (например, интубация) и антибактериальной терапии.
13. 4-летняя девочка была доставлена в больницу родителями с болезненной припухлостью в области паха, которая началась 2 недели назад и постепенно становилась красной и болезненной. Холодные компрессы и анальгетики, не улучшили самочувствие ребенка. Пациент посещает дошкольное учреждение 3 раза в неделю, 2 месяца назад вернулась с семьей из поездки в Китай. В семье есть 2 собаки, кот и черепаха. Температура 37.4 °С: другие жизненно важные показатели нормальные. При исследовании была выявлена небольшая, безболезненная папула на передней поверхности левого бедра. Имеется 4 см в диаметре, болезненный, мягкий, подвижный левый паховый лимфатический узел с эритемой выше него. Что из следующего является наиболее вероятным возбудителя данного состояния у пациента?
A. Bartonella henselae [66%)
B. Mycobacterium tuberculosis [1%)
C. Pasteurella multocida [1 6%)
D. Salmonella enteritidis [3%)
E. Staphylococcus aureus [1 3%)
F. Streptococcus pyogenes [2%)
Объяснение:
| Болезнь кошачьих царапин | |
| Этиология | Bartonella henselae |
| Клиника | Папула на месте царапины/укуса Региональный лимфаденит +/- лихорадка неизвестной этиологии (>14 дней) |
| Диагностика | Клиническая картина +/- серология |
| Лечение | - Азитромицин |
Локализованные папулы с инстралатеральной региональной лимфаденопатией при контакте с кошкой, вызывает болезнь кошачьих царапин (БКЦ), возбудителем БКЦ является Bartonella henselae это грамотрицательная палочка которая переносится большинством кошек, особенно котят. Bartonella henselae может передаваться с помощью царапин и укусов или (редко) с помощью блох. Однако большинство пациентов не могут вспомнить царапины или укусы. Классически, пациенты обращаются с локализованным папулезных или узлового поражения кожи, которое может изначально остаются незаметным. Дополнительные симптомы могут включать лихорадку неизвестной этиологии и/или региональную лимфоднопатию в последующие 1-2 недели. Пораженные лимфатические узлы увеличены, болезненные с эритемой выше них, реже нагноение. Увеличенные лимфатические узлы могут проявляться еще 1-2 месяца. Воздействие кота и симптомы БКЦ достаточно для постановки клинического диагноза. Есть много случаев само решения данной проблемы, лечение азитромицином показано.
