Другие противосудорожные препараты
Calabrese JR, Bowden CL, McElroy SL, et al. Spectrum of activity of lamotrigine in treatment refractory bipolar disorder. Am J Psychiatry 1999; 156:1019.
Calabrese JR, Bowden CL, Sachs GS, et al. A double-blind placebo-controlled study of lamotrigine monotherapy in outpatients with bipolar I depression. Lamictal 602 Study Group. J Clin Psychiatry 1999; 60:79.
Marcotte D. Use of topiramate, a new anti-epileptic as a mood stabilizer. Affect Disord 1998; 50:245.
Young LT, Robb JC, Hasey GM, et al. Gabapentin as an adjunctive treatment in bipolar disorder. J Affect Disord 1999; 55:73.
Другие препараты.
Ghaemi SN, Goodwin FK. Use of atypical agents in bipolar and schizoaffective disorders: review of the empirical literature. J Clin Psychopharmacol 1999; 12(suppl):57.
Marcotte D. Use of topiramate, a new anti-epileptic as a mood stabilizer. J Affect Disord 1998; 50:245.
Suppes T, Webb A, Paul B, et al. Clinical outcome in a randomized 1-year trial of clozapine versus treatment as usual for patients with treatment-resistant illness and a history of mania. Am J Psychiatry 1999; 156:1164.
Stoll AL, Severus WE, Freeman MP, et al. Omega 3 fatty acids in bipolar disorder: a preliminary double-blind, placebo-controlled trial. Arch Gen Psychiatry 1999; 56:407.
Tohen M, Sanger TM, McElroy SL, et al. Olanzapine versus placebo in the treatment of acute mania. Am J Psychiatry 1999; 156:702.
Глава 5. Бензодиазепины и другие анксиолитические препараты.
Бензодиазепины обладают анксиолитическим, седативным, противосудорожным и миорелаксирующим свойствами, каждое из которых используется в клинической практике. В настоящее время синтезировано большое количество бензодиазепиновых препаратов (табл. 5.1). Кроме того, в США зарегистрированы два препарата (золпидем и залеплон)[58], отличающиеся от бензодиазепинов по структуре, но имеющие сходный механизм действия. До появления бензодиазепинов в 1960 году для лечения тревоги и бессонницы применялось множество других соединений. В начале века использовали бромиды; в 40-е годы — этиловый спирт и его структурные аналоги, например паральдегид и хлоралгидрат; в 50-е годы — барбитураты и производные пропандиола, включая мепробамат.
Таблица 5.1. Транквилизаторы и снотворные
| Название | Стандартные препараты (мг) | Препараты пролонгированного действия (мг) | Парентеральные препараты (мг) |
| Алпразолама (Ксанакс, Алзолам и др.) | 0,25; 0,5; 1,0;2,0 (таблетки) | 0,5; 1 мг** (ретард) | |
| Буспирон*б (Буспар) | 5; 10 (таблетки) | ||
| Гидроксизин**б (Атаракс и др.) | 25 (таблетки) | ||
| Диазепам (Валиум, Реланиум, Седуксен, Сибазон и др.) | 2; 5; 10 (таблетки, драже**) 5; 10/2,5 мл** (раствор для ректальн. введения) | 15* | 10 мг/2 мл*; 5 мг/2 мл** (амп. или аэроз.*) 50 мг/10 мл (пузырек)* |
| Золпидем∆б (Амбиен*, Ивадал, Нитрест и др.) | 5; 10 (таблетки) | ||
| Зопиклон**∆б (Имован, Релаксон, Сомнол и др.) | 7,5 (таблетки) | ||
| Квазепам*∆ (Дорал) | 7,5; 15,0 (таблетки) | ||
| Клоназепамг (Клонопин*, Антелепсин, Клонотрил, Ривотрил) | 0,25**; 0,5; 1,0; 2,0 (таблетки) 2,5 мг/мл** (раствор для приема внутрь) | 1 мг/2 мл** (ампулы) | |
| Клоразепат (Транксен и др.) | 3,75; 7,5; 15,0 (таблетки)* 3,75; 5,0; 7,5; 10; 15** (капсулы) | 11,25; 22,5* | |
| Лоразепама (Ативан*, Лорафен, Мерлит и др.) | 0,5*; 1,0; 2,0; 2,5** (таблетки, драже**) | 20 мг/10 мл*, 40 мг/10 мл* (пузырек) 2 мг/мл*; 4 мг/мл* (аэрозоль) | |
| Медазепам**☼ (Мезапам, Рудотель) | 10,0 (таблетки) | ||
| Мепробамат**б (Мепротан) | 200; 400 (таблетки) | ||
| Мидазолам∆ (Версед*, Дормикум, Флормидал) | 7,5**; 15** (таблетки) | 1 мг/мл; 3 мг/мл**; 5 мг/мл (ампулы, пузырек*) | |
| Нитразепам**∆ (Радедорм, Эуноктин и др.) | 5,0; 10,0 (таблетки) | ||
| Оксазепам (Нозепам, Тазепам, Серакс* и др.) | 10**; 15; 30** (таблетки) 10*; 15*; 30* (капсулы) | ||
| Темазепам∆ (Ресторил*, Сигнопам) | 7,5*; 15,0*; 30,0* (капсулы) 10,0** (таблетки) | ||
| Тофизопам☼ (Грандаксин) | 50,0 (таблетки) | ||
| Триазолам∆ (Хальцион) | 0,125**; 0,25 (таблетки) | ||
| Феназепам**а | 0,5; 1,0; 2,5 (таблетки) | 1 мг/мл; 3 мг/мл (ампулы) | |
| Флунитразепам**∆ (Рогипнол) | 1,0 (таблетки) | ||
| Флуразепам∆ (Далман*, Апо-флуразепам) | 15; 30 (капсулы) | ||
| Хлордиазепоксидв☼ (Либриум*, Элениум, Хлозепид, Амиксид** и др.) | 5; 10; 25* (таблетки, драже**) 5*; 10*; 25* (капсулы) | 100 мг/2 мл* (ампулы) | |
| Эстазолам*∆ (Просом) | 1; 2 (таблетки) |
а — Для ускорения действия таблетки иногда принимаются под язык (сублингвально). — Прим. ред.
б — Небензодиазепиновые препараты. — Прим. ред.
в — Выпускаются с клидиниум бромидом (Либракс*, Клипоксид*) и амитриптилином (Лимбитрол*, Амиксид**).
г — Клоназепам применяется также и как противоэпилептическое средство. — Прим. ред.
☼ — Дневные транквилизаторы. — Прим. ред.
∆ — Снотворные препараты (гипнотики). — Прим. ред.
* — Препарат не зарегистрирован в России. — Прим. ред.
** — Препарат и/или данные добавлены редактором. — Прим. ред.
Бензодиазепины, подобно другим седативно-снотворным препаратам, оказывают угнетающее воздействие на центральную нервную систему (ЦНС). В относительно низких дозах они проявляют анксиолитические свойства, а в более высоких дозах — седативно-снотворные (т. е. вызывают седацию или оказывают снотворный эффект). Бензодиазепины обладают рядом очевидных преимуществ перед другими группами седативных препаратов. В отличие от барбитуратов и их аналогов бензодиазепины обладают: а) более широким диапазоном доз между анксиолитическим и седативным эффектом; б) более редким развитием привыкания или зависимости; в) меньшим риском злоупотребления; г) более высоким соотношением между средней летальной и средней эффективной дозами (LD50:ED50). Действительно, передозировка барбитуратов и препаратов с аналогичным механизмом действия может вызывать развитие комы, остановки дыхания и смерть, в то время как смерть в результате передозировки бензодиазепинов наступает редко. С момента появления бензодиазепинов в медицинской практике число случаев умышленного или случайного отравления лекарственными препаратами заметно сократилось. Учитывая преимущества бензодиазепинов, использование большинства старых препаратов (например, секобарбитала, фенобарбитала, мепробамата, глутетимида или этхлорвинола) для достижения анксиолитического или седативного эффекта неоправданно. В настоящее время выпускаются также небензодиазепиновые препараты с относительно селективным сродством к бензодиазепиновым рецепторам 1-го типа. Обнаружено, что они обладают некоторыми преимуществами перед бензодиазепинами при лечении бессонницы.
Бензодиазепины.
Широкое использование бензодиазепинов в общей медицинской практике у больных с жалобами на тревогу и бессонницу обусловлено сочетанием эффективности и относительной безопасности. Бензодиазепины в настоящее время используются достаточно широко, несмотря на то, что за последние 20 лет стали назначаться значительно реже, поскольку участились случаи привыкания и злоупотребления. Действительно, при длительном применении даже терапевтических доз бензодиазепинов (6 месяцев и более) высок риск развития зависимости или синдрома отмены. Однако чаще всего зависимость вызывают высокопотентные препараты кратковременного действия. Тем не менее риск развития зависимости при правильном использовании бензодиазепинов сильно преувеличен. У многих больных длительная терапия бензодиазепинами вызывает улучшение состояния без развития серьезных побочных эффектов. Вполне вероятно, что излишние опасения развития привыкания служат причиной прекращения потенциально эффективной терапии у многих тревожных больных. С другой стороны, при выборе препарата врач должен учитывать, что некоторые высокопотентные короткодействующие препараты, такие как алпразолам и лоразепам, могут вызывать формирование зависимости. В целом не следует отказываться от применения бензодиазепинов, следуя предубеждениям, однако назначение бензодиазепинов требует тщательной диагностической оценки состояния больного. Рациональное применение бензодиазепинов базируется на следующих принципах:
1. Наличие синдрома, который отвечает на применение бензодиазепинов.
2. Использование по возможности немедикаментозных методов лечения.
3. Правильная оценка продолжительности терапии (избегая длительного лечения бессонницы, но учитывая, что многие тревожные расстройства требуют длительной терапии).
4. Учет соотношения между риском и эффективностью лечения бензодиазепинами (например, бензодиазепины не следует применять, если в анамнезе имеется алкогольная или лекарственная зависимость, за исключением тех случаев, когда присутствуют абсолютные показания, отсутствует другая альтернатива и терапия близится к завершению).
5. Подбор дозировки таким образом, чтобы терапевтический эффект был максимальным, а побочные эффекты (например, сонливость) — минимальны.
6. Контроль возможности злоупотребления (когда доза повышается без необходимости или в тайне от других).
7. Постепенная отмена препарата после соответствующей проверки, определяющей необходимость дальнейшего лечения.
8. Пересмотр диагноза и терапевтической стратегии; если эффективность терапии недостаточна, необходимо длительно продолжать лечение или использовать более высокие дозы, чем обычно.
Химические свойства.
Бензодиазепины — это группа близкородственных препаратов. Название бензодиазепины отражает общие структурные особенности — бензольное кольцо, соединенное с семичленным диазепиновым кольцом.
Фармакология.
Развитие зависимости
Основная фармакологическая проблема, связанная с использованием бензодиазепинов, заключается в их способности вызывать развитие зависимости, что связано с высоким риском появления синдрома отмены, чаще всего после длительного курса терапии. Длительное назначение бензодиазепинов обычно требуется при лечении панического расстройства и генерализованного тревожного расстройства, имеющих хроническое течение. Симптомы отмены могут являться существенным ограничением при проведении терапии, приводя к появлению чувства дискомфорта и затрудняя своевременное прекращение лечения. Фармакологическую зависимость часто путают с привыканием к лекарственным препаратам,что значительно усложняет клиническое использование бензодиазепинов.
Зависимость подразумевает возникновение патологических абстинентных симптомов после внезапного прекращения приема препарата. Раньше считалось, что физическая зависимость, которая проявляется симптомами отмены (такими как тремор или повышение артериального давления), возникающими после прекращения приема препарата, служит основным индикатором привыкания к лекарственному препарату. В настоящее время эта концепция подверглась пересмотру. Некоторые препараты, к которым развивается сильное привыкание, например кокаин, не вызывают физического синдрома отмены. Кроме того, многие лекарственные средства, например антигипертензивные препараты клонидин и пропранолол, могут вызывать физическую зависимость (т. е. возобновление симптомов гипертонии или стенокардии после отмены препарата), не формируя аддиктивного поведения. Сейчас под привыканием подразумевается не физическая зависимость, а совокупность когнитивных, аффективных, поведенческих и физиологических признаков, которые указывают на неодолимую тягу к препарату и неспособность контролировать его потребление, несмотря на такие отрицательные последствия, как появление соматических заболеваний, нарушение жизненного уклада и заметное затруднение интерперсонального общения.
В IV издании руководства по диагностике и статистике психических расстройств (DSM-IV) термин «привыкание» не употребляется, поскольку имеет множество неточных и неправильных толкований. Однако при использовании в DSM-III и DSM-IV термина «лекарственная зависимость» повышается вероятность серьезных разногласий по поводу применения бензодиазепинов (и наркотических анальгетиков) как среди врачей, так и среди пациентов. У больных в терминальной стадии рака, испытывающих сильные боли, может развиться психическая и физическая зависимость от наркотических анальгетиков, но не развивается привыкание. Это означает, что контроль над лекарственным препаратом не теряется и не развивается поведение, характеризующееся постоянными поисками препарата. Более того, когда боль проходит, больной не испытывает потребности в препарате. Зависимость от бензодиазепинов может развиться у больных с паническим расстройством. При резком прекращении приема препарата у таких больных может возникнуть рецидив тревоги и даже симптомы отмены (например, тахикардия), но при этом отсутствует аддиктивное поведение. Путаница в понимании зависимости и привыкания может вызывать у больного ненужное беспокойство и, что более важно, способствовать назначению заниженных дозировок препарата, даже когда препарат принимается по назначению врача. Хотя больные, злоупотребляющие различными препаратами, действительно могут неправильно применять бензодиазепины и, в полном смысле слова, привыкать к ним, в целом бензодиазепины вызывают привыкание в гораздо меньшей степени, чем опиоиды, кокаин, алкоголь, барбитураты или никотин. Законы, ограничивающие применение бензодиазепинов (например, принятые в Нью-Йорке), снизили частоту назначения бензодиазепинов, но могут вести к увеличению применения более опасных и менее эффективных лекарств, таких как мепробамат, метиприлон и барбитураты.
Выбор бензодиазепина
Все бензодиазепины обладают сходным механизмом действия и спектром побочных эффектов. Бензодиазепины являются классом веществ, в котором фармакокинетические свойства препарата играют решающую роль при выборе конкретного лекарственного средства. Лекарственные формы, время развития эффекта, продолжительность действия и способность накапливаться в организме существенно различаются у отдельных препаратов и могут влиять как на частоту развития побочных эффектов, так и на успех терапии в целом. Другим важным фактором, влияющим на выбор бензодиазепина, является сила действия препарата.[59] Например, наиболее сильнодействующие средства используются для лечения панического расстройства и некоторых видов эпилепсии.
Способы введения препаратов
Пероральный прием.Большинство бензодиазепинов хорошо всасываются после приема на пустой желудок. Для многих препаратов максимальный уровень в плазме крови достигается в течение 1-3 часов после приема, хотя среди бензодиазепинов этот временной диапазон может сильно варьировать (табл. 5.2). Антациды в значительной степени препятствуют всасыванию бензодиазепинов, поэтому прием бензодиазепинов должен предшествовать приему антацидов.
Таблица 5.2. Бензодиазепиновые препараты
| Препарат | Доза (мг)*** | Скорость развития эффекта после приема внутрь | Период полураспределения | Период полувыведения (часы)а |
| Алпразолам (Ксанакс, Алзолам и др.) | 0,5 | Средняя | Промежуточный | 6-20 |
| Диазепам (Валиум, Сибазон, Реланиум, Седуксен и др.) | 5,0 | Высокая | Короткий | 30-100 |
| Квазепам* (Дорал) | 15,0 | Высокая-средняя | Промежуточный | 50-160 |
| Клоназепам (Клонопин*, Антелепсин, Клонотрил, Ривотрил и др.) | 0,25 | Средняя | Промежуточный | 18-50 |
| Клоразепатб (Транксен) | 7,5 | Высокая | Короткий | 30-100 |
| Лоразепам (Ативан*, Лорафен, Мерлит, Лоран и др.) | 1,0 | Средняя | Промежуточный | 10-20 |
| Медазепам** (Мезапам, Рудотель и др.) | 10,0 | Средняя-низкая | Промежуточный | 50-120 |
| Мидазолам (Версед*, Флормидал*, Дормикум) | 15,0** | Средняя | Короткий | 2-3 |
| Нитразепам (Эуноктин, Радедорм и др.) | 10,0 | Средняя | Короткий | около 30 |
| Оксазепам (Нозепам, Тазепам и др.) | 15,0 | Средняя-низкая | Промежуточный | 8-12 |
| Темазепам (Сигнопам, Ресторил*) | 30,0**** | Средняя | Короткий | 8-20 |
| Тофизопам** (Грандаксин) | 200,0 | Средняя-низкая | Промежуточный | 8-12 |
| Триазолам (Хальцион) | 0,25 | Средняя | Короткий | 1,5-5 |
| Феназепам** | 1,0 | Высокая | Промежуточный | около 20 |
| Флунитразепам** (Рогипнол) | 1,0 | Высокая | Короткий | около 20 |
| Флуразепам (Далман*, Апо-флуразепам) | 30,0 | Высокая-средняя | Короткий | 50-160 |
| Хлордиазепоксид (Либриум*, Элениум, Хлозепид, Амиксид** и др. | 10,0 | Средняя | Длинный | 30-100 |
| Эстазолам* (Просом) | 2,0 | Средняя | Промежуточный | 10-24 |
а — Период полувыведения, общий для всех метаболитов. У пожилых больных период полувыведения более длинный (ближе к верхней границе диапазона). У хлордиазепоксида, клоразепата и диазепама имеется долгоживущий активный метаболит десметилдиазепам. При длительном применении препаратов этот активный метаболит отвечает за большую часть их фармакодинамических эффектов.
б — Клоразепат — это неактивное пролекарство. Активным метаболитом является десметилдиазепам.
* — Препарат не зарегистрирован в России. — Прим. ред.
** — Препарат и/или данные добавлены редактором. — Прим. ред.
*** — Речь, по-видимому, идет о дозе препарата, которая позволяет судить о мощности (сравнительной эквивалентности) бензодиазепиновых производных. — Прим. ред.
**** — Здесь авторы указали максимальную дозу препарата, средняя доза составляет 10-20 мг/сут. — Прим. ред.
Скорость наступления эффекта может являться важным фактором при выборе бензодиазепина (табл. 5.2). Например, быстрое развитие эффекта важно в тех случаях, когда необходимо добиться седации или при трудностях с засыпанием. Препараты замедленного действия назначаются в тех случаях, когда отмечаются проблемы со сном в середине ночи. Пик концентрации быстро действующих препаратов выше и короче по сравнению с пиком концентрации медленно действующих препаратов, который ниже и длиннее (рис. 5.1). Психотропные эффекты быстро действующих препаратов, например диазепама или клоразепата, ясно ощущаются больными, поскольку их концентрация изменяется быстро, а пик концентрации достаточно высок. Таким образом, больные могут ощущать как положительные, так и отрицательные эффекты. Некоторые больные ожидают скорейшего начала действия препарата, воспринимая его как терапевтический. Другие больные могут испытывать дисфорию, жалуются на заторможенность и нарушение координации движений. Часто такие больные лучше реагируют на препараты замедленного действия. Поэтому важно тщательно расспрашивать больных о появлении подобных реакций. Больным, склонным к злоупотреблению лекарствами, могут нравиться эффекты, возникающие на пике концентрации бензодиазепина. Поэтому пациентам, у которых в анамнезе отмечалась лекарственная зависимость, лучше назначить препарат замедленного действия (например, оксазепам) или вообще не назначать бензодиазепины.
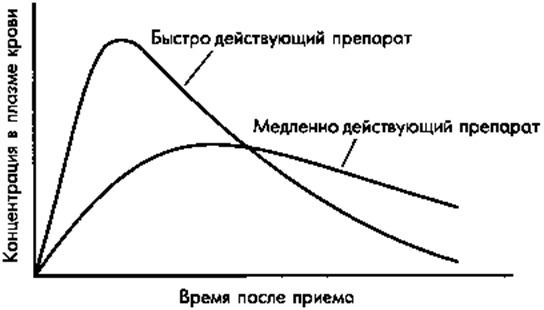
Рис. 5.1. Сравнение максимальных концентраций, которые достигаются при разных скоростях всасывания. Эти кривые представляют различие концентраций одного и того же препарата при быстром и медленном внутривенном введении. Эти кривые также могут описывать максимальные концентрации для эквивалентных доз двух родственных препаратов с разными скоростями всасывания. Препарат, который всасывается быстрее, достигает более высокой концентрации.
Бензодиазепины заметно различаются по скорости наступления терапевтического эффекта (табл. 5.2), что обеспечивает широкие возможности для выбора препарата. Диазепам быстро всасывается и обычно достигает максимальной концентрации в течение 1 часа после приема per os.
Сублингвальный прием.Некоторые бензодиазепины (негенерические формы лоразепама, алпразолама и триазолама)[60] выпускаются в форме, пригодной как для сублингвального, так и для перорального применения. Оказывается, что скорости достижения максимальной концентрации при сублингвальном и пероральном применении различаются незначительно. Однако сублингвальное применение может быть удобнее в том случае, если больной не может глотать таблетки или принимает препарат на полный желудок, что замедляет всасывание. Кроме того, при ожидании быстрого облегчения симптоматики возрастает эффект плацебо. При сублингвальном применении таблетку следует положить под язык и дать ей раствориться. Сухость во рту может затруднять растворение таблетки. В зависимости от комбинации веществ, генерические формы могут не всасываться сублингвально.
Внутримышечное введение.Всасывание бензодиазепинов после внутримышечной инъекции различается в зависимости от препарата и места введения. В мышцах с хорошим кровоснабжением всасывание происходит быстрее. В частности, считается, что лоразепам, мидазолам и, возможно, диазепам хорошо всасываются в дельтовидной мышце, что делает это место предпочтительнее для внутримышечного введения, чем широкая латеральная мышца или большая ягодичная мышца. Хлордиазепоксид плохо всасывается при внутримышечном введении, вне зависимости от места инъекции.
Внутривенное введение.Бензодиазепины часто используются внутривенно для достижения седации перед операцией или для лечения эпилептических припадков. В психиатрической практике внутривенное введение бензодиазепинов применяется только в экстренных случаях. Внутривенное введение диазепама, лоразепама или мидазолама может быть полезным для лечения нейролептической дистонии гортани в случае неэффективности антихолинергических препаратов (см. главу 2), а также для быстрого достижения седации у больных с выраженным психомоторным возбуждением или при делирии. Среди трех вышеперечисленных препаратов лоразепам действует дольше после однократного внутримышечного введения, так как он медленнее распределяется в жировой ткани, чем диазепам. Распределение в жировой ткани является критическим параметром продолжительности действия препаратов после однократной инъекции (см. раздел о продолжительности действия). Мидазолам характеризуется очень коротким периодом полувыведения.
Бензодиазепины внутривенно следует вводить медленно (в течение одной или двух минут). При слишком быстром введении резко повышается уровень бензодиазепина в плазме крови, что может привести к остановке дыхания (рис. 5.1). Применять бензодиазепины внутривенно могут только опытные медработники, имеющие специальное оборудование для лечения возможной остановки дыхания.
Продолжительность действия
Период полувыведения бензодиазепиновых препаратов не отражает продолжительности клинического эффекта. Клиническая эффективность зависит от присутствия в крови по крайней мере минимально эффективной концентрации препарата, которая соответствует концентрации в хорошо кровоснабжаемых тканях, например в мозге. После однократного приема концентрация препарата может снижаться до неэффективной либо: а) за счет распределения в периферических тканях, например в жировой ткани (эта фаза, обозначаемая как фаза α, характеризуется периодом полураспределения); б) посредством метаболической инактивации или выведения препарата из организма (обозначается как фаза β и характеризуется периодом полувыведения).
Объем распределения представляет собой пространство, занимаемое тканями, в которых может находиться лекарственное соединение. Он определяется растворимостью препарата в жирах и его способностью связываться с клетками тканей. При многократном введении препарата происходит насыщение тканей, и время полувыведения становится более важным параметром, описывающим поведение препарата. Бензодиазепины различаются по времени полураспределения и полувыведения, что объясняет разнообразие их клинических эффектов.
Фармакокинетические особенности имеют важное клиническое значение и учитываются при использовании бензодиазепинов (табл. 5.3). При разовом введении бензодиазепинов (например, в экстренных ситуациях) критическими параметрами являются скорости всасывания и распределения (так как ослабление эффекта бензодиазепинов в большей степени связано с перераспределением в тканях, чем с выведением из организма). При многократном применении, когда произошло насыщение тканей, основное значение приобретает период полувыведения, который определяет устойчивую концентрацию препарата в крови.
Таблица 5.3. Клиническое значение фармакокинетики бензодиазепинов
