Как объяснить появление заболевания спустя 5 лет? 5 страница
Задача № 120
Больной К., 39 лет, заболел остро. Сначала появилось общее недомогание, бессонница, боли в спине, груди. Через два дня отметил затруднение при открывании рта и жевании. Температура тела поднялась до 37,5оС, сильно потел. Затем появилось напряжение мышц шеи, спины, конечностей (особенно нижних). Вызвал на дом участкового терапевта, напрвлен в инфекционную больницу.
Из анамнеза удалось выяснить, что две недели назад во время работы в саду наступил на ржавый гвоздь. В больницу не обращался, гвоздь вытащил сам, рану не обрабатывал.
При поступлении: состояние тяжелое, сознание ясное, в положении опистотонуса. Температура тела 39,60С. Внезапно развился судорожный приступ, распространенный по всему туловищу и конечностям. Все тело обильно покрылось потом. Данный приступ повторился пять раз в течение часа. Лоб в морщинах, рот растянут в ширину, углы его опущены. Зубы крепко сжаты.
Дыхание в нижних отделах легких ослаблено, выслушиваются влажные мелкопузырчатые хрипы. ЧД – 24 в мин. Тоны сердца приглушены, ритмичны, шумов нет. АД 130/80 мм рт. ст., пульс 124 удара в минуту. Мышцы живота напряжены. Мочеиспускание и дефекация затруднены.
В общем анализе крови: Hb – 146 г/л, эритроциты – 4,6*109/л, лейкоциты -10,7*10 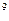 /л, ПЯ – 7%, СЯ – 53%, СОЭ – 10 мм/ч.
/л, ПЯ – 7%, СЯ – 53%, СОЭ – 10 мм/ч.
Вопросы:
1. Ваш диагноз, его обоснование.
2. Какие изменения обнаружены в общем анализе крови?
3. Дополнительные методы обследования, специфическая диагностика.
4. Проведите дифференциальный диагноз.
5. Назначьте лечение больному.
6. Как проводят экстренную специфическую профилактику заболевания?
7. Эпидемиологические особенности инфекции. Пути заражения.
8. Чем обусловлено постоянное тоническое напряжение мышц?
9. Периоды заболевания.
10. Какое осложнение развилось? Чем оно обусловлено?
Задача № 121
Больной Ж., 40 лет, болен в течение многих лет, за мед. помощью не обращался. Поступил в стационар с сильным истощением (похудел за последние 3 года на 20 кг, т.е. с 65 кг до 45 кг), жалобами на лихорадку до 38,2ºС, сильную слабость, головокружение, потливость, изжогу, диарею, кашель, одышку, появление на теле и ногах узелков темно-фиолетового цвета.
Из анамнеза: разведен; имеет многочисленные половые связи без предохранения.
Объективно: состояние тяжелое. Сильное истощение. Кожа бледная, на теле и ногах – многочисленные узелки темно-фиолетового цвета, до 1,5 см в диаметре, б/б при пальпации, четко отграниченные от соседних участков кожи. В углах рта – заеды. В ротовой полости – обширные белесоватые налеты. Пальпируются передне-шейные, подмышечные, локтевые и паховые лимфатические узлы 1,0 см диаметром, безболезненные, без периаденита. В легких дыхание ослабленное везикулярное, над нижними отделами правого легкого – мелкопузырчатые влажные хрипы. ЧДД 30 в мин. Тоны сердца приглушены, ритмичны, шумов нет. Пульс - 90 уд/мин. АД 100/60 мм рт.ст. Живот мягкий, безболезненный во всех отделах. Печень на 1 см выступает из-под края реберной дуги по правой средне-ключичной линии. Пальпируется нижний полюс селезенки. Симптом Пастернацкого отрицательный с обеих сторон, отеков нет. Моча без изменений. Стул жидкий, до 3 раз в сутки, обильный, водянистый.
ФГДС: явления эзофагита.
Рентгенография легких: правосторонняя нижнедолевая очаговая пневмония.
Бак. исследование: кандидоз ротовой полости и пищевода, в мокроте – цисты P. сarinii, в кале – цисты криптоспоридий.
Гистология узелков на коже: саркома Капоши.
Иммунограмма: CD4+ = 150/мкл.
Вопросы:
1. Клинический диагноз.
2. Обоснование диагноза.
3. Как подтвердить диагноз.
4. Расскажите показания для назначения антиретровирусной терапии.
5. Этиотропное лечение вторичных заболеваний у данного пациента.
6. Этиология заболевания.
7. Расскажите патогенез заболевания.
8. Расскажите профилактику заболевания.
9. Существует ли специфическая профилактика этого заболевания.
10. Прогноз заболевания.
Задача № 122
Больная Г., делопроизводитель. Поступила на 2-й день заболевания с жалобами на чувство жара, выраженную головная боль, ломящие боли в мышцах шеи и спины, общую слабость, повышение температуры тела до фебрильных цифр.
Анамнез болезни: заболела остро утром 26 мая. Появился озноб, тянущие боли в мышцах всего тела. Температура поднялась до 37,50С. К вечеру состояние ухудшилось, появились сильные головные боли, температура повысилась до 40,00С, была однократная рвота без облегчения. Вызвала бригаду скорой помощи и была госпитализирована в инфекционную больницу.
Из эпид. анамнеза: контакт с инфекционными больными отрицает, 23 мая была в лесу, а на следующее утро сняла с себя 5 впившихся клещей в область шеи и груди. От клещевого энцефалита не привита.
Объективно: общее состояние при поступлении тяжелое. Сознание ясное, вялая. Очаговой неврологической симптоматики, менингеальных симптомов нет. Лицо гиперемировано, инъекция конъюнктивы склер. В ротоглотке гиперемии нет, периферические лимфатические узлы не увеличены. В легких дыхание везикулярное, хрипов нет. Тоны сердца приглушены, ритмичные, пульс 118 в мин., АД 100/65 мм рт. ст. Живот мягкий, безболезненный. Печень по краю реберной дуги, мягкая, безболезненная.
ОАК: Hb – 148 г/л, эр. – 4,9*1012/л, лейк. – 12,4 х 109/л, эоз. – 1%, пал. – 1%, сегм. – 60%, лимф. – 30%, мон. – 7%, СОЭ – 7 мм/ч.
Ликвор: цитоз – 4 клетки (100% лимфоциты), белок 0,033 г/л.
Вопросы:
1. Поставьте предварительный диагноз и обоснуйте его.
2. Какими методами лабораторной диагностики вы подтвердите диагноз?
Что ожидаете увидеть?
3. С какими нозологиями необходимо дифференцировать данное
заболевание?
4. Оцените представленные анализы.
5. Назначьте лечение данному пациенту.
6. Диспансерное наблюдение.
7. Назовите классификацию данного заболевания.
8. Является ли данное заболевание природно-очаговым? Объясните, почему.
9. Методы профилактики данного заболевания.
10. Какими путями можно заразиться данной инфекцией?
Задача № 123
Больной З., 42 года, поступил в инфекционную больницу 10 сентября с жалобами на боли в области сердца постоянного характера, «перебои» в работе сердца, одышку при незначительной физической нагрузке, повышение температуры тела до 38,10С, слабость, потливость.
Заболел остро 8.09, когда появились вышеперечисленные жалобы. Обратился к терапевту поликлиники по месту жительства. Терапевтом было выяснено, что в начале августа был факт присасывания клеща в область шеи. Клещ удален самостоятельно. После укуса температура тела не повышалась, эритем в месте присасывания клеща не было. Больной направлен для лечения в инфекционную больницу.
Объективно: состояние средней степени тяжести, больной бледный, испуган. В месте присасывания клеща никаких изменений нет. Периферические лимфатические узлы не увеличены. В ротоглотке спокойно. В легких дыхание везикулярное, хрипов нет. Тоны сердца приглушены, аритмичны, пульс 56-72 в мин., на верхушке сердца выслушивается «ритм галопа». АД 100/70 мм рт. ст. Живот при пальпации мягкий, безболезненный. Край печени по краю реберной дуги, безболезненный. Стул и диурез в норме.
Лабораторно: ОАК: Нв – 124 г/л; Эр – 3,85 х 1012/л; ЦП – 0,9; Лей – 12 х 109/л; ПЯ – 12%; СЯ – 6%; Э – 2%; Лимф – 28%; Мон – 5%; СОЭ – 28 мм/ч.
ОАМ: соломенно- желтая; прозрачная; плотность 1018; белок 0.128 г/л; Эр 0-1 в п/зр.; Лей 3-5 в п/зр.; гиалин. цилиндры – ед.
Б/х: билирубин – 12,8 мкмоль/л; АЛТ – 26 ед/л; АСТ – 25 ед/л.
ЭКГ: синусовая аритмия 48-72 в мин.; горизонтальное положение электрической оси; единичные предсердные экстрасистолы; замедление внутрижелудочковой проводимости.
Вопросы:
1. Поставьте диагноз и обоснуйте его?
2. Оцените представленные лабораторные анализы.
3. Какими дополнительными лабораторными и инструментальными
методами вы подтвердите диагноз?
4. Назначьте лечение данному пациенту.
5. Какие исходы заболевания можно ожидать?
6. Какое диспансерное наблюдение необходимо пациенту?
7. Расскажите классификацию данной нозологии.
8. Какие еще органы и системы могут поражаться в данный период
болезни?
9. При каких инфекционных заболеваниях в качестве осложнений может
поражаться сердце?
10. Какую профилактику нужно было провести после присасывания клеща?
Задача № 124
Больной Н., 38 лет, поступил в стационар при Посольстве России в Судане 11.03 с жалобами на ознобы, повышение температуры тела до 40 ОС, выраженную потливость на фоне снижения температуры, сильную головную боль, боли в мышцах, тошноту. Работает по контракту в Судане в течение 5 лет.
Заболел 05.03, когда около полудня появился озноб, температура тела повысилась до 39ОС, отмечалась потливость. Больной принимал жаропонижающие средства. В последующие два дня состояние оставалось удовлетворительным, за медицинской помощью не обращался. 8.03 примерно в 13 ч вновь почувствовал озноб, подъем температуры до 39,8 ОС, слабость, затем сильно потел. Последующие два дня температура была нормальной. 11.03 пароксизм лихорадки повторился, был доставлен в госпиталь.
Объективно: состояние больного средней тяжести. Кожные покровы гиперемированы, влажные на ощупь. Температура тела 39,6 ОС. Склеры обычной окраски. В легких везикулярное дыхание. Тоны сердца приглушены, пульс – 102 ударов в минуту, АД – 100/70 мм рт. ст. Живот мягкий, безболезненный при пальпации. Печень, селезенка не пальпируются.
Анализ крови: Hb – 120г/л, Л – 8,2х 10 9/л, э – 2%, п – 16%, с – 47%, лимф. – 29%, м – 6%. СОЭ – 20 мм/ч.
Вопросы:
1. Поставьте предварительный диагноз?
2. Обоснуйте диагноз.
3. Назначьте лечение.
4. Перечислите группы препаратов, которые могут быть использованы для лечения этой инфекции.
5. Особенности возбудителя.
6. Возможны ли при данной форме поздние рецидивы?
7. Какие группы населения по приказу обследуются на данное заболевание?
8. Какие осложнения возможны при данной форме заболевания?
9. Диспансерное наблюдение.
10. Профилактические мероприятия.
Задача № 125
Больной Р., 16 лет, поступил в инфекционную больницу из приёмника-распределителя, в который был доставлен с вокзала. В приемном покое проведена полная санитарная обработка.
Предъявляет жалобы на слабость, выраженную головную боль, боли в мышцах и суставах, температура тела 38,9 С. Данная симптоматика сохраняется в течение двух дней. На пятый день болезни температура тела опустилась до субфебрильных цифр, появились боли в области сердца ноющего характера, обильные высыпания на коже туловища, верхних и нижних конечностей.
Объективно: состояние средней степени тяжести, кожные покровы сухие, горячие, склеры инъецированы, энантема на переходной складке конъюнктив. На коже груди, спины, живота, верхних и нижних конечностей обильная розеолезно-петехиальная сыпь. Положительный симптом «жгута» и «щипка». Ладони желтушны. В ротоглотке незначительная гиперемия слизистой, язык сухой, обложен коричневатым налетом, дрожит при высовывании. В легких дыхание везикулярное, хрипов нет. Перкуторно: левая граница сердца на 1 см. левее левой среднеключичной линии. Тоны сердца глухие, аритмичны, пульс – 145 ударов в минуту, АД – 90/60 мм рт. ст. Живот мягкий, при пальпации безболезненный во всех отделах. Край печени по правой среднеключичной линии на 4 см выступает из-под края реберной дуги, плотноэластической консистенции, болезненный при пальпации, пальпируется нижний полюс селезенки. Стула не было, диурез снижен.
ЭКГ: вольтаж снижен, горизонтальное положение электрической оси сердца, синусовая аритмия 135 - 145 в минуту, единичные предсердные и желудочковые экстрасистолы, отрицательный сегмент ST и зубец Т.
Вопросы:
1. Какой диагноз вы поставите? Обоснуйте.
2. Какими специфическими методами можно подтвердить диагноз?
3. Какие изменения вы ожидаете увидеть в лабораторных анализах.
4. Назначьте лечение данному пациенту.
5. Какое осложнение вы предполагаете. Его патогенез?
6. Какие ещё осложнения могут быть при данной болезни.
7. Критерии выписки из стационара
8. Распишите сроки наблюдения за контактными.
9. Какой вы предполагаете путь заражения.
10. Чем вы объясните желтушность ладоней?
Задача № 126
Больной К., 45 лет, поступил в инфекционную больницу с жалобами на повышение температуры тела до 39,20С, общую слабость, бессонницу, боли в глазных яблоках, мучительный кашель с вязкой мокротой. Больной направлен участковым терапевтом, у которого в течение недели лечился с диагнозом ОРЗ.
Заболевание началось остро с внезапного озноба, сильной головной боли, болей в мышцах и суставах, появился мучительный сухой кашель, который затем стал сопровождаться отделением вязкой мокроты. Терапевт назначил обильное питье, антигриппин, бромгексин. Эффекта от лечения не было, больной направлен в инфекционную больницу.
Из эпид. анамнеза выяснено, что в контакте с инфекционными больными не был. Живет в частном доме, две недели назад убирался в сарае, где было много грызунов и продуктов их жизнедеятельности. Личную гигиену соблюдает, воду пьет кипяченую.
При объективном осмотре состояние больного ближе к тяжелому, лицо гиперемировано, инъекция сосудов склер. В ротоглотке умеренная гиперемия задней стенки глотки. Менингеальные симптомы отрицательные. В легких дыхание жесткое, выслушиваются мелкопузырчатые хрипы. В нижних отделах обоих легких выявляются небольшие участки укорочения перкуторного звука. Тоны сердца приглушены, ритмичны, пульс 98 в мин., АД 110/70 мм рт. ст. Живот мягкий, при пальпации безболезненный во всех отделах. Край печени на 2,0 см выступает из-под реберной дуги, слегка болезненный, пальпируется нижний полюс селезенки. Стул и диурез в норме.
На Rg-графии грудной клетки в нижних отделах левого и правого легкого выявляются инфильтраты в виде небольших очагов округлой формы.
ОАК: Нв – 130 г/л; Эр – 4,1 х 1012/л; ЦП – 0,95; Лей – 9,2 х 109/л; ПЯ – 6%; СЯ – 46%; э – 3%; лимф – 40%; мон – 5%; СОЭ – 17 мм/ч.
Вопросы:
2. Согласны ли вы с предварительным диагнозом врача-терапевта?
3. Какой диагноз вы предполагаете?
4. Оцените общий анализ крови, какие методы специфической диагностики вы
назначите? Что ожидаете?
5. С какими заболеваниями необходимо провести дифференциальный диагноз?
6. Назначьте лечение данному пациенту.
7. К каким антибиотикам чувствителен данный возбудитель?
8. Проведите соответствие между путем заражения и возможной
клинической формой инфекции.
9. Расскажите особенности возбудителя данной инфекции.
10. Какие еще органы могут поражаться при данной инфекцмм? Расскажите профилактику данной болезни.
Задача № 127
Больной А., 30 лет, поступил в инфекционную больницу 13.06 с жалобами на повышение температуры тела до 39,3 С, слабость, головную боль распирающего характера, рвоту.
Из анамнеза болезни: заболел остро 10.06, повысилась температура тела до 38,0 С, появилась слабость, недомогание. Обратился к терапевту, получал лечение по поводу ОРЗ, без эффекта. 13.06 температура тела повысилась до 39,6 С, появилась рвота, больной вызвал бригаду скорой помощи, доставлен в инфекционную больницу.
Из эпид. анамнеза: с начала июня жил в саду, ходил в лес. Факт присасывания клеща отрицает. Молоко от коровы или козы не пил. Контакт с инфекционными больными отрицает.
Объективно: состояние средней степени тяжести. Кожа лица и шеи гиперемирована. Кожные покровы чистые. В ротоглотке незначительная гиперемия задней стенки глотки. Периферические лимфатические узлы не увеличены. Менингеальные симптомы: симптом ригидности мышц затылка сомнительный, симптом Кернига, Брудзинского отрицательные. Очаговой симптоматики нет. В легких дыхание везикулярное, хрипов нет. Тоны сердца приглушены, ритмичные. Пульс 92 удара в минуту, АД 110/70 мм рт. ст. Живот мягкий, безболезненный. Печень по краю реберной дуги, безболезненная. Стул и диурез в норме.
ОАК: Hb – 138 г/л, эр. – 4,3*1012/л, ЦП – 0,98, лейк. – 10,8*109/л, ПЯ – 12%, СЯ-58%, э-5%, лимф. - 31%, мон. - 10%, СОЭ - 20 мм/ч.
ОАМ: соломенная, прозрачная, белок - 0,066 г/л, глюкоза - отр., эп. 0-1 в п/зр, лейк. 1-2 в п/зр, эр. 1-2 в п/зр.
Вопросы:
1. Согласны ли вы с диагнозом терапевта. Почему?
2. Предварительный диагноз? Его обоснование.
3. С какими заболеваниями можно провести дифференциальный диагноз?
4. Необходима ли пациенту спинно-мозговая пункция. Какие вы знаете
показания для проведения пункции.
5. Какими методами можно подтвердить диагноз?
6. Назначьте лечение данному пациенту.
7. Диспансерное наблюдение
8. Какие вы знаете пути заражения данной инфекцией.
9. Характерно ли хроническое течение для данной инфекции.
10. Расскажите специфическую профилактику данной инфекции.
Задача № 128
Больная Л., 15 лет, заболела утром, когда появились слабость, недомогание, головная боль, снижение аппетита, повышение температуры тела до 39°С. Через несколько часов появилась геморрагическая сыпь на коже голеней. В 14.00 часов больная была доставлена бригадой «Скорой помощи» в инфекционную больницу.
Объективно: состояние тяжелое, вялая, сознание ясное, температура тела 37,5°С. Очаговой и менингеальной симптоматики нет. Кожные покровы бледные, отмечается акроцианоз. На коже голеней, бёдер и ягодиц геморрагическая звёздчатая сыпь диаметром 0,3-1,2 см. Лимфатические узлы не увеличены. В лёгких дыхание везикулярное, хрипов нет. ЧДД 26 в минуту. Тоны сердца приглушены, ритмичны, ЧСС 130 ударов в минуту. Пульс частый, слабого наполнения. АД 70/50 мм рт. ст. Живот мягкий, безболезненный во всех отделах. Печень по краю реберной дуги, безболезненная. Селезёнка не пальпируется. С утра мочилась 1 раз, диурез 70 мл. Стула не было.
Вопросы:
1. Поставьте предварительный диагноз.
2. Обоснование диагноза.
3. Составьте план обследования больной.
4. Дифференциальная диагностика.
5. Осложнение, его патогенез.
6. Лечебные мероприятия на догоспитальном этапе.
7. Назначьте этиотропное лечение.
8. Принципы патогенетической терапии.
9. Возбудитель инфекции, его характеристика.
10. Эпидемиологические особенности инфекции.
Задача № 129
Больной С., 44 года, сварщик. Диагноз направившего учреждения: лакунарная ангина. Жалобы при поступлении на слабость, боли в горле при глотании, затрудненное дыхание.
Анамнез заболевания: заболел постепенно 01.07, когда появились умеренные боли при глотании, повысилась температура до 37° С; 2.07 боли в горле усилились, температура 37,5° С. Ничем не лечился. 03.07 из-за болей в горле не мог глотать, испытывал затруднения при дыхании, говорил с трудом. Осмотрен участковым врачом, направлен в больницу с диагнозом: паратонзиллярный абсцесс. При осмотре ЛОР-врачом стационара выявлено: тризм, мягкое небо симметрично, гиперемия и отек небных дужек, миндалин. Налеты белого цвета на миндалинах. Диагностирована лакунарная ангина. Направлен в инфекционное отделение.
При поступлении: состояние больного тяжелое. Заторможен, лицо бледное, кожные покровы чистые, в легких дыхание везикулярное, число дыханий в 1 мин - 20. Границы относительной сердечной тупости: правая - правый край грудины, верхняя - III межреберье, левая — на 1 см. вправо от среднеключичной линии в 5 межреберье. Тоны сердца приглушены, пульс 86 в 1 мин; АД 90/60 мм рт. ст. Язык обложен белым налетом. Живот мягкий. Печень и селезенка не увеличены. Диурез сохранен. Очаговой неврологической симптоматики нет. Конфигурация шеи изменена. Отек подкожной клетчатки шеи до ключицы, распространяется кзади на шею. Пальпируются углочелюстные, подчелюстные лимфоузлы от 1,0 до 1,5 см, плотные, болезненные. Рот открывает на 4 см. Слизистая ротоглотки гиперемирована, отечна. Увеличение миндалин Ш ст., отек, на боковых поверхностях обеих миндалин слева с переходом на язычок островчатые налеты серого цвета. При снятии налетов остается кровоточащая поверхность. На левой дужке и слизистой мягкого неба геморрагии. Отделяемого из носа нет. При динамическом наблюдении за больным в течение последующих 2 сут состояние больного оставалось тяжелым - сохранялась интоксикация, одышка не нарастала, гемодинамика стабильная - пульс - 72-60 в 1 мин; АД 110/80-130/85 мм рт. ст.; диурез адекватный. В 1-е сутки нахождения в стационаре - нарастание отека подкожной клетчатки шеи до III межреберъя, распространенные пленчатые налеты на миндалинах, язычке, небных дужках. Слизистая ротоглотки отечная, гиперемирована с цианотическим оттенком. Регионарные лимфоузлы прежних размеров, болезненные при пальпации. Голос более звучный. Признаков стеноза гортани нет. На 9-й день болезни отмечен парез мягкого неба, сохранялся до 20 дня. С 37-го дня болезни появилось онемение кончиков пальцев рук, ног, которое прогрессировало с развитием тетрапареза. Повторный парез, а затем и паралич мягкого неба на 38-й день болезни - гнусавость голоса, вытекание жидкости через нос; не мог глотать.
Вопросы:
1. Поставьте диагноз.
2. Как подтвердить диагноз?
3. Проведите дифференциальную диагностику.
4. Какие специфические осложнения возможны при данной нозологии?
5. Чем осложнилось течение заболевания у этого пациента?
6. Объясните патогенез осложнений.
7. Назначьте лечение основного заболевания.
8. Тактика лечения осложнений у данного пациента.
9. Прогноз заболевания.
10. Диспансерное наблюдение.
Задача № 130
К больной М., 15 лет, вызвана бригада скорой медицинской помощи 12 декабря в 02.30 ночи. При осмотре девочка предъявляла жалобы на повышение температуры тела до 38,8ºС, насморк, грубый болезненный лающий кашель, осиплость голоса, чувство нехватки воздуха, одышку. Считает себя больной с 10 декабря, когда утром после сна почувствовала недомогание, слабость. Днём повысилась температура тела до 38,0ºС, появилась заложенность носа, боли в горле, сухой кашель. Самостоятельно приняла антигриппин, закапывала нафтизин, почувствовала назначительное улучшение состояния. 11 декабря появилась осиплость голоса, кашель приобрёл грубый лающий характер, появилась незначительная одышка, температура была 37,7ºС. Ночью состояние ухудшилось. Не могла уснуть, найти удобное положение, появилась одышка с затруднением вдоха, беспокойство, страх, чувство нехватки воздуха, цианоз. Это состояние послужило поводом для вызова скорой помощи. При осмотре состояние ближе к тяжёлому, девочка возбуждена, беспокойна. Дыхание стридорозное, шумное, прерывается приступами грубого лающего кашля, вдох затруднённый удлинённый. Инспираторная одышка с втяжением уступчивых участков грудной клетки, ярёмной ямки, раздуванием крыльев носа при беспокойстве и даже в покое. Температура тела 38,8ºС, пульс 115 ударов в минуту, удовлетворительных качеств, кожные покровы бледные, периоральный цианоз. Голос осипший. Носовое дыхание затруднено, выделения серозные. Слизистая ротоглотки гиперемирована, миндалины не увеличены, без налётов, язык влажный, чистый. При аускультации тоны сердца ясные ритмичные, ЧСС – 115 ударов в минуту. В лёгких жестковатое дыхание, проводные сухие свистящие хрипы. Живот мягкий, безболезнный, печень не увеличена, селезёнка не пальпируется, симптом поколачивания отрицателен с обеих сторон. Стул, мочеиспускание, диурез со слов больной не нарушены. Больной оказана экстренная помощь, машиной скорой помощи доставлена в стационар.
Вопросы:
1. Поставьте предварительный диагноз. Какое специфическое осложнение
возникло у больной?
2. Обоснуйте диагноз.
3. Назначьте необходимые исследования и охарактеризуйте предполагаемые
результаты.
4. Неотложные мероприятия.
5. Проведите дифференциальную диагностику основного заболевания.
6. С какими состояниями можно провести дифференциальный диагноз
развившегося осложнения.
7. Этиология, эпидемиология и патогенез данного заболевания.
8. Назовите формы стенозирующего ларинготрахеита. Клинические проявления и
лечебные мероприятия.
9. Охарактеризуйтестепени стеноза гортани.
10. Дифференциальный диагноз истинного крупа от ложного.
Задача № 131
Больной П., 67 лет, поступил в реанимационное отделение инфекционной больницы 21 ноября 2007 в 23.50 в крайне тяжёлом состоянии с жалобами на чувство нехватки воздуха, невозможность принять горизонтальное положение из-за удушья, боли в груди, резкую слабость, кашель с розовой пенистой мокротой, интенсивную головную боль. Заболел остро 20 ноября утром, когда внезапно почувствовал озноб, боли в суставах, головную боль. Измерил температуру – 39,5ºС. Появился сухой надсадный кашель. Вызвал участкового терапевта, который назначил амбулаторное лечение. После принятия антигриппина температура больного снизилась до 38ºС. Постельный режим он не соблюдал, сам ходил в аптеку и в магазин. К вечеру состояние больного ухудшилось, появилась одышка при ходьбе по квартире. Лёг в постель, однако в горизонтальном положении одышка усилилась и он подложил под голову 2 подушки. Состояние пациента ухудшалось, он не мог лежать из-за удушья, появились боли в груди, мокрота приобрела розовый пенистый характер. В 23.00 вызвал «скорую помощь».
Из анамнеза: много лет страдает ишемической болезнью сердца, перенёс два инфаркта миокарда с зубцом Q в 2001 и 2003 годах, хроническая сердечная недостаточность IIа, 2 функционального класса. 20 ноября был в поликлинике, где контактировал с больными ОРЗ. Проживает в благоустроенной квартире, дома все здоровы. Правила личной гигиены соблюдает. За пределы города не выезжал.
При осмотре: состояние тяжёлое, больной возбуждён, беспокоен, дыхание шумное, ортопноэ, страх смерти. Кожные покровы бледные, акроцианоз. Слизистая ротоглотки гиперемирована. Лимфоузлы не увеличены. При перкуссии грудной клетки тупой звук. При аускультации большое количество разнокалиберных хрипов, ЧД 40 в минуту. Тоны сердца глухие, аритмичные с частотой 140 в минуту, систолический шум на верхушке. АД 80/40 мм рт. ст. Пульс 140 в минуту, ослаблен. Менингеальных симптомов не выявлено. Живот при пальпации мягкий, безболезненный, печень на 2 см выступает из-под края правой рёберной дуги, селезёнка не пальпируется. Симптом поколачивания отрицателен с обеих сторон. Стул, мочеиспускание, диурез не нарушены.
Вопросы:
1. Поставьте предварительный диагноз. Какое осложнение возникло у больного?
2. Механизм развития этого осложнения.
3. Какие факторы способствовали развитию этого осложнения.
4. Какую ошибку допустил терапевт. Сформулируйте показания для госпитализации.
5. Неотложная терапия данного состояния.
6. Лечение основного заболевания.
7. Какие мероприятия должны были быть проведены участковым терапевтом для
предотвращения заболевания у пациента из группы риска?
8. Перечислите специфические осложнения данной инфекции.
9. Классификация клинических форм инфекции.
10. Охарактеризуйте иммунитет при данном инфекционном заболевании.
Задача № 132
Больная Н., 66 лет, поступила в приемный покой инфекционной больницы с жалобами на температуру в течении недели до 37-37,5ºС, высыпания опоясывающего характера слева по ходу межреберных нервов, выраженную болезненность и зуд в этой области. Заболела впервые.
Из анамнеза: в течение нескольких последних недель получает лучевую терапию по поводу онкопатологии.
Объективно: состояние средней степени тяжести положение активное. Отмечается эмоциональная лабильность. Температура тела 37,5ºС. На левой половине туловища имеются везикулярные высыпания и корочки по ходу межреберных нервов слева (Th5-Th7), сопровождающиеся сильной болезненностью и зудом. В ротоглотке – гиперемия задней стенки глотки. В легких дыхание везикулярное, проводится во все отделы, хрипов нет. ЧДД 16 раз в мин. Тоны сердца ясные, ритмичные, патологических шумов нет. АД 130/80 мм рт. ст. Ps 76 уд. в минуту. Живот мягкий, безболезненный. Стул и диурез в норме.
